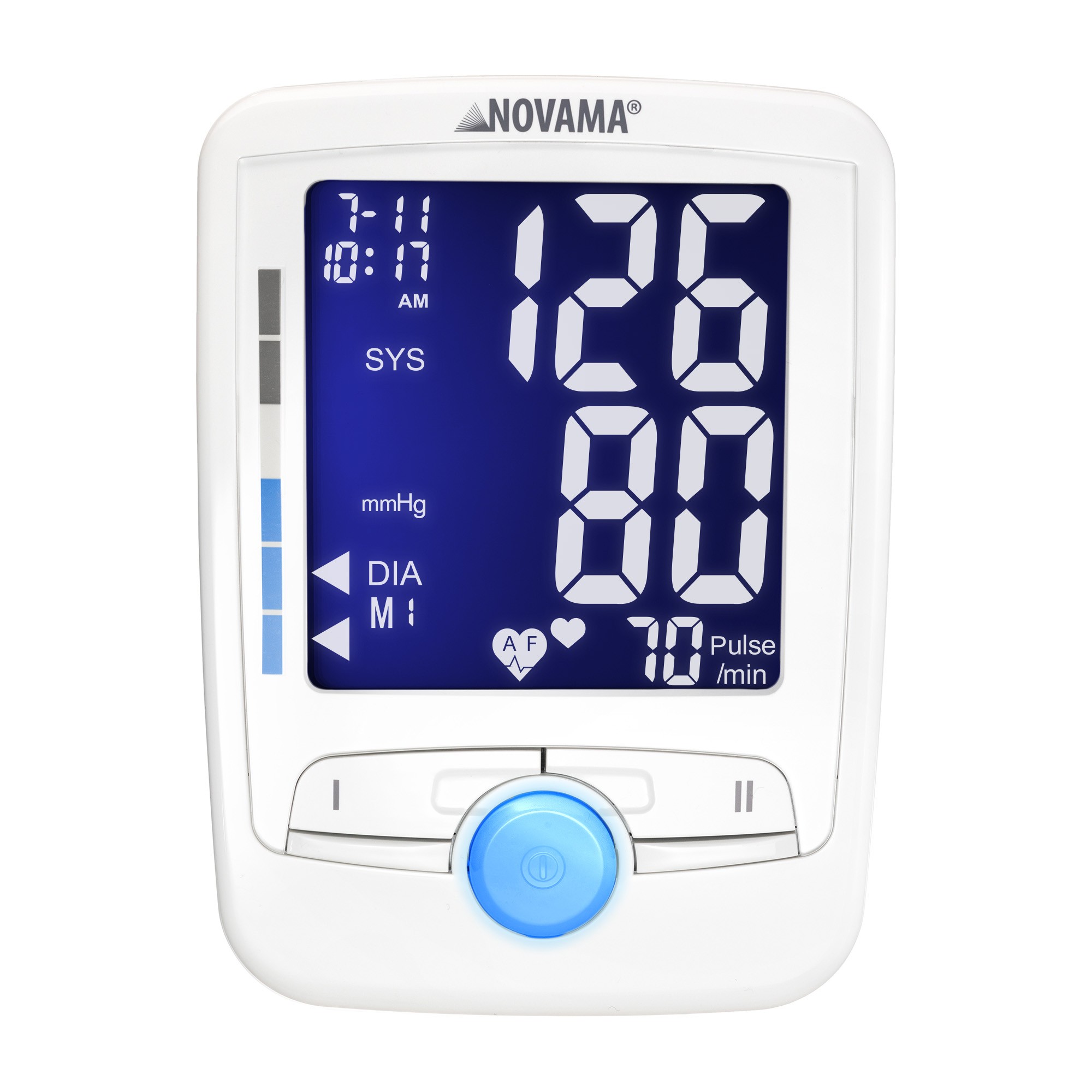
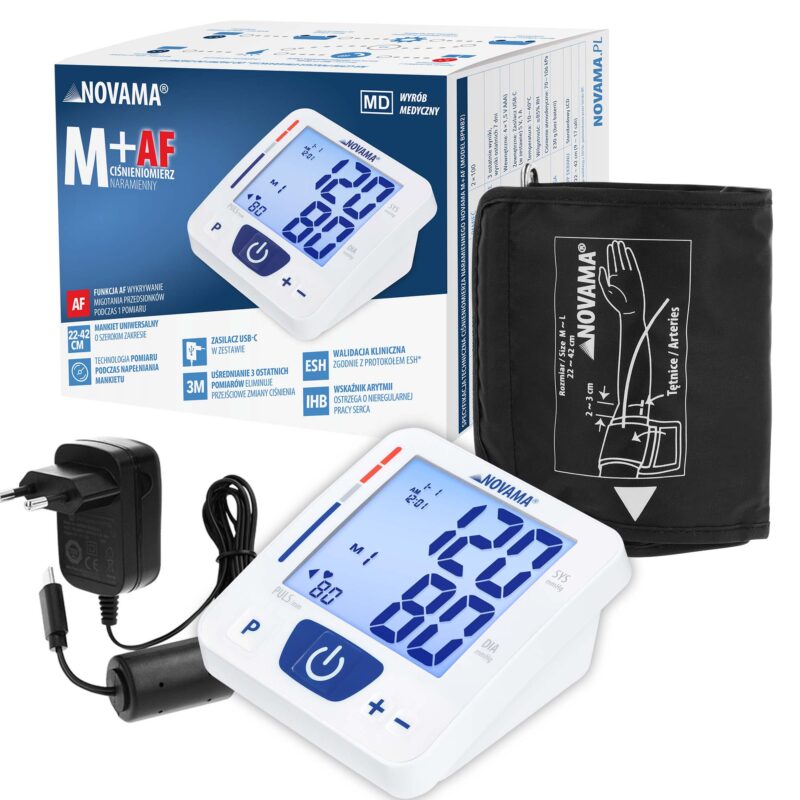
Zadbaj o zdrowe serce – nowoczesne ciśnieniomierze, glukometry
Układ sercowo-naczyniowy jest fundamentem zdrowia – od jego kondycji zależy sprawność całego organizmu. Choroby układu krążenia, takie jak nadciśnienie tętnicze, arytmie, miażdżyca czy cukrzyca, należą dziś do najczęstszych problemów zdrowotnych i są głównymi przyczynami zgonów [1].
Regularne pomiary ciśnienia tętniczego i poziomu glukozy we krwi to podstawa profilaktyki chorób serca i układu krążenia. Ich wczesne wykrycie oraz systematyczne monitorowanie mogą znacząco poprawić jakość życia, a nawet je uratować.
Na rynku dostępne są precyzyjne urządzenia medyczne do pomiaru ciśnienia i glukozy – zarówno do użytku domowego, jak i profesjonalnego:
- ciśnieniomierze naramienne i nadgarstkowe
- glukometry
- mini EKG i akcesoria wspierające codzienną kontrolę stanu zdrowia.
Produkty te powinny wyróżniać się dokładnością, łatwością obsługi, nowoczesną technologią oraz zaufaniem specjalistów.
WSPIERAMY OPIEKĘ KARDIOLOGICZNĄ
NOVAMA® to polska marka medyczna, która od ponad 30 lat wspiera specjalistów i pacjentów w trosce o zdrowie układu sercowo-naczyniowego. W ofercie znajdują się trzy specjalistyczne linie produktowe: NOVAMA, NOVAMA EXPERT oraz NOVAMA PROFESSIONAL.
Marka dostarcza certyfikowane i klinicznie walidowane urządzenia medyczne, zapewniające precyzyjny monitoring stanu zdrowia układu krążenia zarówno w warunkach domowych, jak i w placówkach medycznych.
Sprzęt medyczny NOVAMA dostępny jest w aptekach indywidualnych i sieciowych, gdzie farmaceuci zapewniają fachowe doradztwo oraz opiekę farmaceutyczną, a także w sklepach medycznych.
GLUKOMETRY I ANALIZATORY KRWI
Glukomet to niezbędne urządzenie dla osób z cukrzycą, stanem przedcukrzycowym oraz wszystkich znajdujących się w grupie ryzyka rozwoju zaburzeń gospodarki węglowodanowej.
Regularny pomiar poziomu glukozy pozwala monitorować skuteczność leczenia, oceniać wpływ diety i aktywności fizycznej na jej poziom we krwi oraz zapobiegać groźnym powikłaniom, takim jak uszkodzenie naczyń krwionośnych, neuropatia czy choroby serca.
Dobrze dobrany glukometr nie tylko ułatwia codzienną kontrolę poziomu glukozy, ale staje się integralną częścią skutecznego leczenia i profilaktyki. To inwestycja w zdrowie, która może opóźnić rozwój powikłań cukrzycy i poprawić jakość życia.
Wybierając glukometr, warto zwrócić uwagę na kilka istotnych cech:
- dokładność pomiaru, potwierdzoną badaniami i certyfikatami zgodnymi z normami medycznymi,
- wygodę użytkowania – duży, czytelny wyświetlacz, intuicyjne menu, szybki czas pomiaru,
- funkcjonalność – możliwość zapisu wyników, łączenia z aplikacją mobilną, pomiar kilku parametrów w jednym urządzeniu,
- dostępność i koszt pasków testowych niezbędnych do codziennego użytkowania.
Nowoczesne glukometry należą do grupy analizatorów krwi – wielofunkcyjnych mierników umożliwiających ocenę różnych parametrów biochemicznych. Oprócz standardowego pomiaru glukozy wiele modeli pozwala również na oznaczenie poziomu cholesterolu całkowitego oraz kwasu moczowego. Dzięki temu pacjent może jednocześnie kontrolować kluczowe czynniki ryzyka chorób cywilizacyjnych, takich jak cukrzyca typu 2, miażdżyca, nadciśnienie czy dna moczanowa.
Spis treści
Dla kogo jest glukometr medyczny?
Dla kogo są analizatory krwi?
Dlaczego warto stosować glukometr?
Glukometry dla dzieci, dorosłych i seniorów z cukrzycą
Jak działa glukometr?
Jak prawidłowo użyć glukometru?
Dla kogo jest glukometr medyczny?
Glukometr kojarzony jest przede wszystkim z cukrzycą, jednak jego zastosowanie wykracza daleko poza tę jedną chorobę. To cenne narzędzie diagnostyczne dla osób z insulinoopornością, otyłością, nadciśnieniem, zaburzeniami lipidowymi oraz dla tych, którzy znajdują się w grupie ryzyka chorób metabolicznych. Regularne pomiary glukozy pomagają wcześnie wykryć nieprawidłowości i zapobiegać powikłaniom. Glukometr znajduje również zastosowanie u kobiet w ciąży (zwłaszcza przy cukrzycy ciążowej), seniorów z zaburzoną gospodarką węglowodanową, a także sportowców, którzy chcą kontrolować wpływ wysiłku fizycznego na poziom cukru. To prosty, a jednocześnie skuteczny sposób na świadome zarządzanie zdrowiem każdego dnia.

Dla kogo są analizatory krwi?
Analizatory krwi to nowoczesne, wielofunkcyjne urządzenia, które umożliwiają szybkie i precyzyjne wykonanie badań krwi w warunkach domowych. Sprawdzą się nie tylko u osób z chorobami przewlekłymi, takimi jak cukrzyca, hipercholesterolemia czy dna moczanowa, ale również u tych, którzy chcą aktywnie dbać o profilaktykę i zdrowie serca. Zaleca się, aby po 30. roku życia przynajmniej raz w roku wykonywać profilaktyczne badanie krwi, w tym pomiar glukozy [2]. Wtedy zaczyna rosnąć ryzyko chorób metabolicznych i sercowo-naczyniowych.
Z takiego urządzenia skorzystają m.in.: osoby z nadwagą, prowadzące siedzący tryb życia, z podwyższonym poziomem cholesterolu, trójglicerydów, ciśnienia tętniczego czy kwasu moczowego. Analizator krwi to również doskonałe wsparcie dla kobiet planujących ciążę, pacjentów w trakcie rekonwalescencji, sportowców monitorujących przemiany metaboliczne oraz wszystkich, którzy chcą regularnie kontrolować swój stan zdrowia bez wizyt w przychodni.
Dzięki nowoczesnym analizatorom krwi można w kilka minut uzyskać wynik kluczowych parametrów, takich jak:
- glukoza – istotna w kontroli cukrzycy i insulinooporności,
- cholesterol całkowity i frakcje LDL/HDL – niezbędne w profilaktyce miażdżycy i chorób serca,
- trójglicerydy – ważne w ocenie gospodarki lipidowej,
- ketony – kluczowe w monitorowaniu diety ketogenicznej i wczesnym wykrywaniu kwasicy ketonowej,
- kwas moczowy – pomocny w diagnostyce dny moczanowej i ryzyka nadciśnienia.
To proste w obsłudze urządzenie daje możliwość przeprowadzenia szybkiego, dokładnego i bezbolesnego badania w dowolnym miejscu i czasie, co ułatwia wczesne wykrywanie nieprawidłowości, a tym samym szybszą reakcję i skuteczniejsze leczenie.
Dlaczego warto stosować glukometr?
Cukrzyca to jedna z najczęstszych chorób przewlekłych XXI wieku. Według Międzynarodowej Federacji Diabetologiczna (IDF) choruje na nią ponad 537 milionów dorosłych na świecie [3], a liczba ta wciąż rośnie. W Polsce problem dotyczy już około 3 milionów osób, a kolejne miliony są w stanie przedcukrzycowym – często nieświadome ryzyka. Jednym z filarów skutecznego leczenia cukrzycy jest samokontrola glikemii przy pomocy glukometru [4].
Glukometry to urządzenia do samodzielnego pomiaru stężenia glukozy we krwi, kluczowe w leczeniu cukrzycy. Polskie Towarzystwo Diabetologiczne (PTD) podkreśla, że pomiary glikemii umożliwiają bieżącą ocenę skuteczności terapii, szybką reakcję na hiperglikemię lub hipoglikemię oraz dostosowanie dawki leków, diety i aktywności fizycznej do indywidualnych potrzeb pacjenta. Międzynarodowa Federacja Diabetologiczna (IDF) oraz Amerykańskie Stowarzyszenie Diabetologiczne (ADA) wskazują, że częste pomiary glukozy u osób z cukrzycą typu 1 i 2 wspierają skuteczniejsze monitorowanie i dostosowanie leczenia, co w konsekwencji sprzyja obniżeniu wartości hemoglobiny glikowanej oraz zmniejszeniu ryzyka powikłań. Co więcej, samokontrola glikemii zwiększa zaangażowanie pacjenta w leczenie, wzmacnia poczucie kontroli nad chorobą i motywuje do zdrowych wyborów.
Rekomendacje kardiologiczne - rola glukometru w ochronie serca
Zgodnie z najnowszymi wytycznymi Europejskiego Towarzystwa Kardiologicznego (ESC, 2023), gospodarka glikemiczna jest kluczowym elementem nie tylko w leczeniu cukrzycy, lecz także w profilaktyce i terapii chorób sercowo-naczyniowych. ESC rekomenduje mierzenie poziomu glukozy oraz indywidualizację celów HbA₁c jako część wieloczynnikowego podejścia, obejmującego m.in. kontrolę glikemii, ciśnienia tętniczego i lipidów, w celu redukcji ryzyka sercowo-naczyniowego u pacjentów z cukrzycą, a także tych po incydentach takich jak zawał serca czy udar mózgu [5].
Badania kliniczne, w tym UKPDS (United Kingdom Prospective Diabetes Study) oraz ADVANCE (Action in Diabetes and Vascular Disease: PreterAx and Diamicron MR Controlled Evaluation), wykazały, że intensywna kontrola glikemii – obejmująca leczenie farmakologiczne, modyfikację stylu życia i regularny monitoring – może istotnie zmniejszać ryzyko powikłań mikro- i makronaczyniowych, w tym kolejnych zdarzeń sercowo-naczyniowych, takich jak zawał czy udar [6][7]. Utrzymywanie wyrównanej glikemii sprzyja ograniczaniu uszkodzeń naczyń, poprawie elastyczności tętnic i zmniejszeniu stanu zapalnego w układzie krążenia.
Regularne korzystanie z glukometru pozwala pacjentowi i lekarzowi na bieżące monitorowanie poziomu cukru i szybszą reakcję na nagłe wahania glikemii, które mogą obciążać serce i układ krążenia. Analiza wyników ułatwia optymalne dostosowanie leczenia – także farmakoterapii kardiologicznej, w tym leków przeciwzakrzepowych i hipotensyjnych. Stała kontrola glikemii zmniejsza również ryzyko epizodów hipoglikemii – potencjalnie zagrażającego życiu stanu, który może prowadzić do śpiączki hipoglikemicznej, a także zwiększać ryzyko groźnych arytmii czy zatrzymania akcji serca.
W praktyce oznacza to, że glukometr może być ważnym narzędziem nie tylko dla diabetyków, ale także dla pacjentów z chorobami serca. Regularne pomiary wspierają profilaktykę, poprawiają skuteczność leczenia i pomagają zmniejszyć ryzyko kolejnych incydentów sercowo-naczyniowych.

Glukometry dla dzieci, dorosłych i seniorów z cukrzycą
Zgodnie z wytycznymi Polskiego Towarzystwa Diabetologicznego (PTD), samokontrola glikemii, w tym regularny pomiar poziomu glukozy, jest zalecana m.in. u diabetyków, kobiet z cukrzycą ciążową oraz osób z zaburzeniami tolerancji węglowodanów (np. stan przedcukrzycowy, insulinooporność) [8]. Dodatkowo Światowa Organizacja Zdrowia (WHO) podkreśla, że wczesne wykrycie hiperglikemii — m.in. poprzez dostępne testy glukozy we krwi — umożliwia skuteczne zapobieganie powikłaniom metabolicznym, które mogą wpływać na rokowanie pacjentów, w tym tych po incydentach sercowo-naczyniowych[9].
Wybór glukometru to decyzja, która powinna uwzględniać nie tylko parametry techniczne urządzenia, ale przede wszystkim indywidualne potrzeby pacjenta. Każda osoba z cukrzycą jest inna – różni się budową organizmu, stylem życia, codziennymi wyzwaniami, a nawet sposobem, w jaki postrzega swoją chorobę. Dlatego wybór glukometru nie może być przypadkowy— powinien być dopasowany do użytkownika tak, aby zapewniał komfort obsługi, precyzję pomiarów i realne wsparcie w codziennej kontroli glikemii.
Według danych przedstawionych przez prof. Irinę Kowalską, prezes Polskiego Towarzystwa Diabetologicznego, z cukrzycą zmaga się około 3 miliony Polaków, a kolejne 5 milionów ma stan przedcukrzycowy – jest to faza, w której poziom glukozy na czczo utrzymuje się w zakresie 100–125 mg/dl. Oznacza to, że łącznie nawet 8 milionów Polaków wymaga regularnej kontroli poziomu glukozy we krwi. Tak duża i zróżnicowana grupa pacjentów potrzebuje urządzeń, które odpowiadają na różne potrzeby w zależności od wieku i sytuacji zdrowotnej.
Glukometry dla dzieci – bezpieczeństwo i minimalny stres
U dzieci i młodzieży glukometr pełni rolę znacznie szerszą niż tylko narzędzie pomiaru poziomu glukozy we krwi. Staje się elementem codziennej edukacji zdrowotnej, kształtując nawyk samokontroli i odpowiedzialności za własne zdrowie. Polskie Towarzystwo Diabetologiczne (PTD) podkreśla, że w tej grupie wiekowej kluczowe znaczenie ma prostota obsługi, krótki czas badania oraz minimalna ilość krwi potrzebna do wykonania pomiaru [4].
To szczególnie istotne, ponieważ dziecko, które kojarzy glukometr z bólem lub skomplikowaną procedurą, może unikać regularnych pomiarów, co utrudnia kontrolę choroby. Dlatego w przypadku najmłodszych pacjentów priorytetem jest ograniczenie dyskomfortu i stresu.

Glukometr dla dziecka powinien:
- wymagać bardzo niewielkiej próbki krwi,
- wykonywać pomiar w zaledwie kilka sekund,
- posiadać duży, czytelny wyświetlacz z prostymi komunikatami,
- być odporny na upadki i intensywne, codzienne użytkowanie.
Coraz częściej rodzice decydują się na modele współpracujące z aplikacjami mobilnymi. Dzięki temu możliwe jest zdalne monitorowanie wyników, co daje poczucie bezpieczeństwa, ułatwia prowadzenie dokumentacji i pozwala lekarzowi szybciej reagować na ewentualne zmiany w stanie zdrowia dziecka.
Glukometry dla dorosłych – mobilność i funkcjonalność
U dorosłych pacjentów z cukrzycą, niezależnie od jej typu, glukometr jest narzędziem codziennej kontroli, które musi łączyć precyzję pomiaru z funkcjonalnością dopasowaną do stylu życia. Osoby aktywne zawodowo lub często podróżujące cenią urządzenia kompaktowe, szybkie w obsłudze i umożliwiające łatwe przesyłanie wyników do lekarza.
Nowoczesne glukometry dla dorosłych oferują szereg dodatkowych funkcji, takich jak:
- zapisywanie dużej liczby wyników w pamięci urządzenia,
- możliwość oznaczania pomiarów przed i po posiłku,
- pomiar kilku parametrów biochemicznych, np. glukozy, cholesterolu i kwasu moczowego,
- integracja z aplikacjami mobilnymi i chmurą danych.
Dla osób z insulinoopornością czy stanem przedcukrzycowym dobrym wyborem mogą być urządzenia wielofunkcyjne, które oprócz glukozy mierzą także poziom cholesterolu czy kwasu moczowego, pozwalając ocenić ogólny stan metaboliczny.
Wybierając glukometr dla osoby dorosłej, warto zwrócić uwagę na dostępność pasków testowych, czas pracy baterii, a także ergonomię urządzenia. Dla pacjentów świeżo zdiagnozowanych istotna jest intuicyjność obsługi, natomiast u osób długo chorujących na cukrzycę – możliwość dokładnego monitorowania trendów w glikemii.
Glukometry dla seniorów - prostota i czytelność
W przypadku seniorów priorytetem jest maksymalne uproszczenie procesu pomiaru oraz zapewnienie czytelności odczytów. Osoby starsze często zmagają się z ograniczeniami wzroku, słabszą sprawnością manualną i wolniejszą obsługą urządzeń elektronicznych. Dlatego glukometr dla seniora powinien być:
- wyposażony w duży, kontrastowy ekran z wyraźnymi cyframi,
- intuicyjny w obsłudze, z minimalną liczbą przycisków,
- szybki w działaniu, by ograniczyć czas badania,
- wygodny do trzymania nawet w mniej sprawnych dłoniach.
Warto, aby urządzenie miało funkcję automatycznego zapisywania wyników, a także możliwość ich przeglądania w prosty sposób. Dla wielu seniorów ważna jest również możliwość przesyłania danych do bliskich lub opiekunów, co zwiększa poczucie bezpieczeństwa i pozwala na lepszą kontrolę leczenia.
Glukometr to nie tylko narzędzie diagnostyczne, ale codzienny partner w kontrolowaniu cukrzycy. Właściwy dobór urządzenia zwiększa komfort pomiarów, poprawia skuteczność leczenia i wspiera pacjenta w utrzymaniu motywacji do regularnej samokontroli. Wybierając glukometr dla dziecka, dorosłego czy seniora, warto kierować się nie tylko parametrami technicznymi, ale przede wszystkim dopasowaniem do wieku, stylu życia i indywidualnych potrzeb.

Jak działa glukometr?
Glukometr to precyzyjne, elektroniczne urządzenie diagnostyczne służące do pomiaru stężenia glukozy we krwi kapilarnej, najczęściej pobranej z opuszka palca. Badanie opiera się na analizie chemicznej niewielkiej próbki krwi nanoszonej na jednorazowy pasek testowy.
W zależności od zastosowanej technologii pomiar wykonywany jest metodą reakcji enzymatycznej (najczęściej z udziałem enzymów takich jak oksydaza glukozowa lub dehydrogenaza glukozowa). W jej wyniku dochodzi do powstania sygnału elektrycznego, którego natężenie jest proporcjonalne do stężenia glukozy w badanej próbce.
Procesor glukometru przetwarza ten sygnał na czytelną wartość liczbową prezentowaną na ekranie urządzenia w jednostkach mg/dl lub mmol/l. Cały pomiar trwa zwykle od kilku do kilkunastu sekund, a jego dokładność zależy zarówno od jakości samego glukometru, jak i od prawidłowego pobrania próbki krwi.
Dzięki nowoczesnym rozwiązaniom technologicznym wiele modeli glukometrów oferuje dodatkowe funkcje, takie jak zapamiętywanie wyników, oznaczanie pomiarów wykonanych przed i po posiłku, a nawet przesyłanie danych do aplikacji mobilnych czy chmury, co znacząco ułatwia monitorowanie i analizę glikemii w czasie.
Glukometr a analizator krwi?
Glukometr i analizator krwi to urządzenia wykorzystywane do monitorowania parametrów biochemicznych organizmu, jednak różnią się zakresem działania, funkcjonalnością i przeznaczeniem.
Glukometr jest urządzeniem przeznaczony wyłącznie do pomiaru poziomu glukozy we krwi. Jest podstawowym narzędziem w codziennej samokontroli cukrzycy, zarówno typu 1, jak i typu 2, oraz w monitorowaniu stanu przedcukrzycowego. Dzięki swojej prostocie i mobilności pozwala na szybkie, punktowe badania wykonywane w domu, pracy czy w podróży.
Analizator krwi to bardziej zaawansowane technologicznie urządzenie, które – oprócz pomiaru glukozy – umożliwia również oznaczanie innych kluczowych wskaźników zdrowia, takich jak:
- cholesterol całkowity,
- trójglicerydy,
- kwas moczowy,
- ciała ketonowe,
- mleczany (kwas mlekowy).
Dzięki temu analizator krwi pozwala na kompleksową ocenę gospodarki węglowodanowej i lipidowej, a także na wczesne wykrywanie ryzyka chorób metabolicznych i sercowo-naczyniowych. Może być także nieocenionym narzędziem w monitorowaniu stanów nagłych, takich jak kwasica ketonowa (u pacjentów z cukrzycą typu 1) czy kwasica mleczanowa.
Zgodnie z aktualnymi wytycznymi Polskiego Towarzystwa Diabetologicznego (PTD), monitorowanie glikemii oraz kontrola profilu lipidowego są integralnymi elementami profilaktyki oraz leczenia cukrzycy [4]. Choć wytyczne PTD szczególnie akcentują te parametry, nie wspominają wprost o monitorowaniu ketonów w każdej sytuacji. Tymczasem Europejskie Towarzystwo Kardiologiczne (ESC), w swoich wytycznych dotyczących chorób sercowo-naczyniowych u pacjentów z cukrzycą, zaleca wieloczynnikowe podejście, obejmujące m.in. kontrolę glukozy, lipidów i ciśnienia krwi jako kluczowe do redukcji ryzyka sercowo-naczyniowego [5].
W praktyce oznacza to, że glukometr sprawdzi się w codziennym, częstym monitorowaniu glikemii, natomiast analizator krwi będzie najlepszym wyborem dla osób, które chcą prowadzić szeroką kontrolę swojego stanu zdrowia i monitorować więcej niż jeden parametr biochemiczny.
Kluczowe parametry biochemiczne możliwe do zbadania analizatorem krwi
Wczesna diagnostyka to klucz do zapobiegania najczęstszym chorobom cywilizacyjnym: cukrzycy, nadciśnieniu, miażdżycy, dnie moczanowej i chorobom serca. Korzystając z nowoczesnych analizatorów krwi w domu, zyskujesz szybki dostęp do informacji, które mogą uratować zdrowie – a czasem życie.
Znaczenie glukozy dla naszego organizmu: prawidłowy poziom glukozy we krwi
Glukoza to podstawowe źródło energii dla komórek ludzkiego organizmu, a szczególne znaczenie ma dla mózgu, który niemal w całości polega na jej stałym dopływie. Prawidłowy poziom glukozy we krwi jest fundamentem zdrowia metabolicznego i warunkiem prawidłowego funkcjonowania układu nerwowego, mięśni oraz narządów wewnętrznych.
Długotrwałe odchylenia od norm glukozy – zarówno w kierunku hiperglikemii (zbyt wysoki poziom cukru we krwi), jak i hipoglikemii (zbyt niski poziom cukru) – mogą prowadzić do poważnych uszkodzeń narządów, zaburzeń pracy układu krążenia oraz znacznie zwiększać ryzyko chorób przewlekłych, w tym cukrzycy typu 2, chorób serca i udaru mózgu.
Regularny pomiar glukozy za pomocą glukometru pozwala na:
- wczesne wykrycie nieprawidłowych wartości glikemii, które mogą sugerować stan przedcukrzycowy,
- monitorowanie skuteczności leczenia u osób już zdiagnozowanych,
- ocenę wpływu diety, aktywności fizycznej i farmakoterapii na gospodarkę węglowodanową [10].

Dlaczego pomiar tylko glukozy to czasem za mało?
Glukometr jest niezastąpionym narzędziem w codziennym monitorowaniu cukrzycy, ale w wielu przypadkach sama kontrola glukozy nie wystarcza, aby w pełni ocenić ryzyko zdrowotne. U pacjentów z cukrzycą typu 2, stanem przedcukrzycowym lub zespołem metabolicznym często współwystępują inne zaburzenia metaboliczne: podwyższony cholesterol, triglicerydy czy kwas moczowy.
Każdy z tych parametrów może przyspieszać rozwój chorób sercowo-naczyniowych. Z tego względu coraz większą popularnością cieszą się analizatory krwi, które pozwalają zmierzyć kilka kluczowych wskaźników w warunkach domowych. Dzięki temu pacjent zyskuje szerszy obraz swojego zdrowia, a lekarz może szybciej reagować na niekorzystne zmiany.
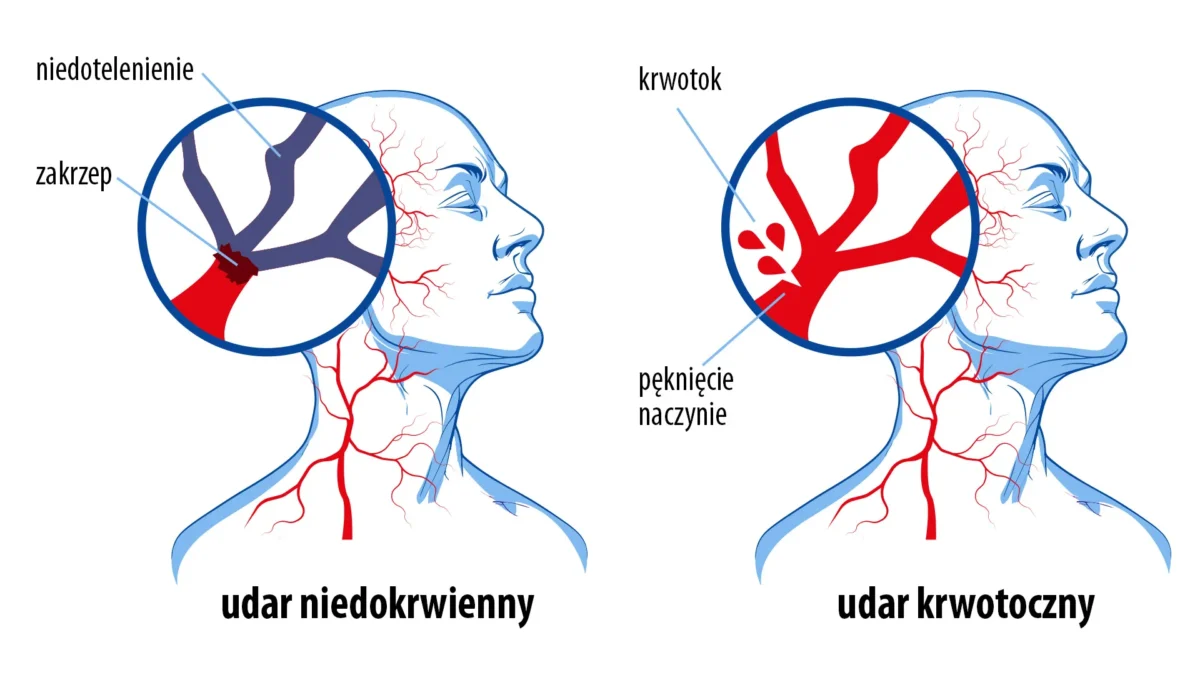
Glukoza a ryzyko udaru mózgu
Cukrzyca jest jednym z najistotniejszych czynników ryzyka udaru mózgu [11]. Szacuje się, że nawet 20% zgonów wśród osób chorujących na cukrzycę wynika z chorób mózgu, w tym głównie z udarów. Ryzyko ich wystąpienia może być nawet sześciokrotnie wyższe niż u osób bez zaburzeń gospodarki węglowodanowej.
Dodatkowo, przebieg udaru u diabetyków jest często cięższy, a ryzyko zgonu – większe, niezależnie od typu cukrzycy. Podwyższony poziom glukozy we krwi sprzyja uszkodzeniom naczyń mózgowych, zwiększa krzepliwość krwi i nasila procesy zapalne, co w połączeniu prowadzi do groźnych dla życia powikłań. Hiperglikemia prowadzi do dysfunkcji śródbłonka naczyń, co sprzyja miażdżycy, zwiększa krzepliwość krwi i ryzyko niedokrwienia mózgu oraz udaru. Ponadto osoby z cukrzycą, które przebyły udar mózgu, mają gorsze rokowanie, włącznie z wyższym ryzykiem nawrotu udaru, dłuższym czasem rekonwalescencji oraz zwiększoną śmiertelnością w porównaniu z pacjentami bez zaburzeń gospodarki węglowodanowej [12][13][14][15].
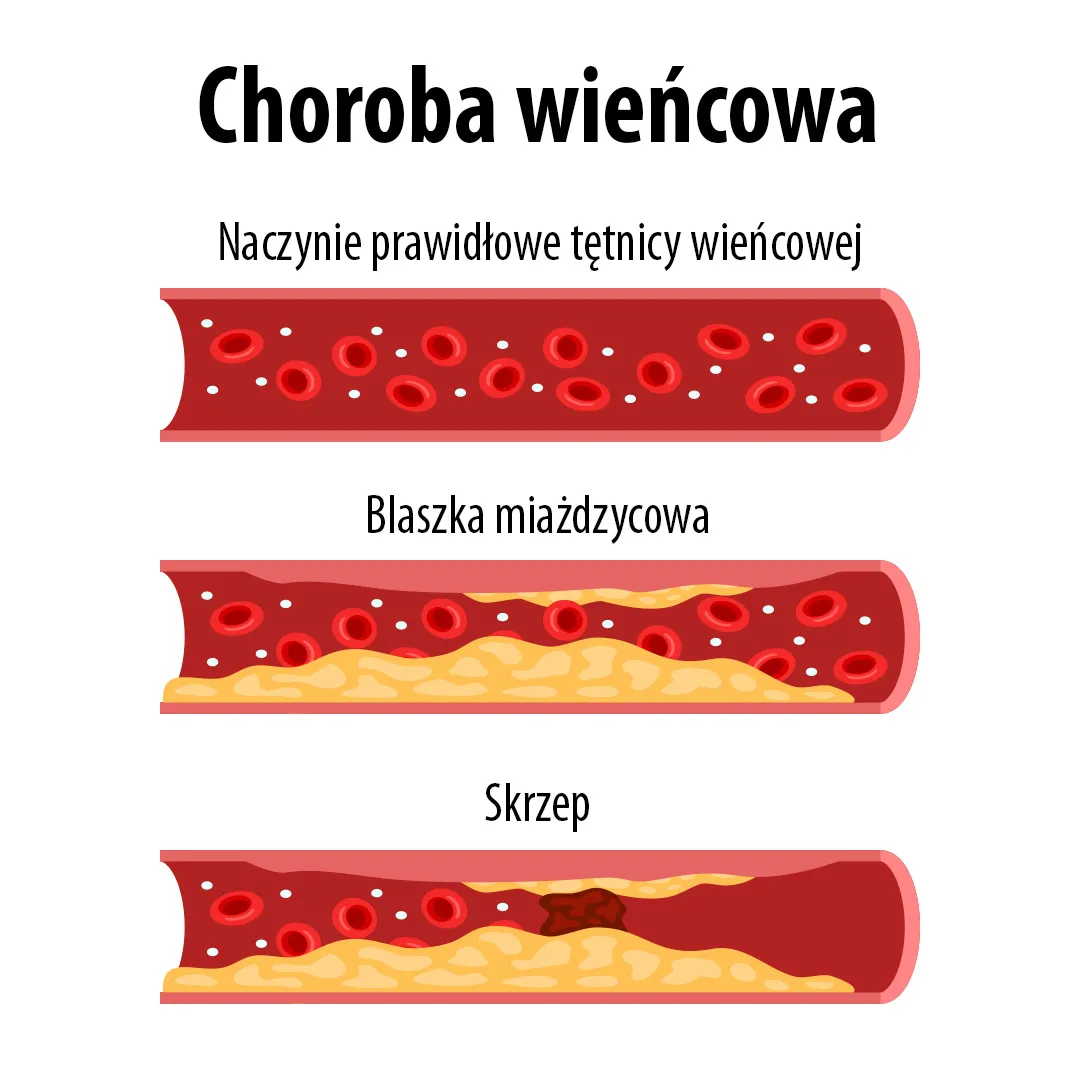
Glukoza a choroba wieńcowa
Choroba wieńcowa (choroba niedokrwienna serca) jest jednym z częstszych powikłań cukrzycy. W badaniu obejmującym osoby z cukrzycą typu 2 u ~ 32,2% stwierdzono obecność chorób układu sercowo-naczyniowego, w tym choroby wieńcowej [16]. Również osoby hospitalizowane z powodu chorób układu krążenia mają zwiększone ryzyko wystąpienia cukrzycy w następstwie przebiegu choroby oraz zmian metabolicznych.
Insulinooporność prowadzi do zaburzeń gospodarki energetycznej mięśnia sercowego. Komórki serca stają się mniej wrażliwe na insulinę, co zmienia wykorzystanie substratów energetycznych (glukozy i kwasów tłuszczowych) i zwiększa stres oksydacyjny. Równocześnie w miażdżycowo zwężonych tętnicach wieńcowych dochodzi do niedokrwienia. Współistnienie tych procesów pogarsza funkcję mięśnia sercowego i zwiększa ryzyko niewydolności oraz zawału [17].
Normy glukozy
Normy według PTD (Polskiego Towarzystwa Diabetologicznego) [18]:
– Na czczo: 70–99 mg/dl
– Stan przedcukrzycowy: 100–125 mg/dl
– Cukrzyca: ≥ 126 mg/dl na czczo, co najmniej w 2 pomiarach
Dodatkowo diagnozę cukrzycy można potwierdzić na podstawie wyników testu obciążenia glukozą (OGTT) lub pomiaru hemoglobiny glikowanej (HbA1c ≥ 6,5%) w pomiarach laboratoryjnych.
Lipidy we krwi - klucz do zapobiegania chorobom sercowo-naczyniowym
Lipidy, takie jak cholesterol całkowity, frakcje LDL i HDL oraz trójglicerydy, są kluczowymi wskaźnikami ryzyka chorób sercowo-naczyniowych. Regularny pomiar tych parametrów pozwala ocenić gospodarkę tłuszczową organizmu i określić indywidualne ryzyko rozwoju miażdżycy, zawału serca czy udaru mózgu. Zgodnie z wytycznymi Polskiego Towarzystwa Lipidologicznego z 2024 roku kontrola profilu lipidowego w laboratorium powinna być wykonywana u wszystkich dorosłych co najmniej raz na 5 lat, a u osób z dodatkowymi czynnikami ryzyka – nawet raz w roku [19].
Zaburzenia lipidowe są jedną z głównych przyczyn chorób układu krążenia w Polsce. Szacuje się, że problem ten dotyczy ponad 60% dorosłych Polaków, czyli blisko 18 milionów osób. Z wiekiem u obu płci obserwuje się wzrost stężenia cholesterolu całkowitego, co dodatkowo zwiększa ryzyko powikłań sercowo-naczyniowych. Szczególnie niepokojące jest, że aż 78% osób z podwyższonym ryzykiem sercowo-naczyniowym, ale bez objawów choroby (wynik w skali SCORE ≥5%), ma nieprawidłowe wyniki profilu lipidowego [20].
Różnice w poszczególnych parametrach lipidowych są również zauważalne między płciami. W ramach ogólnopolskiego badania przekrojowego pobrano próbki krwi od 1168 mężczyzn i 1245 kobiet w wieku 18–79 lat. Podwyższone stężenie trójglicerydów wystąpiło u 28,4% mężczyzn i 14% kobiet, natomiast niskie stężenie „dobrego” cholesterolu HDL-C wystąpiło u 35,2% mężczyzn i 22% kobiet [21]. Te liczby jasno pokazują, że problem ma charakter systemowy i wymaga nie tylko leczenia, ale przede wszystkim skutecznej profilaktyki.
Dlaczego warto kontrolować poziom lipidów?
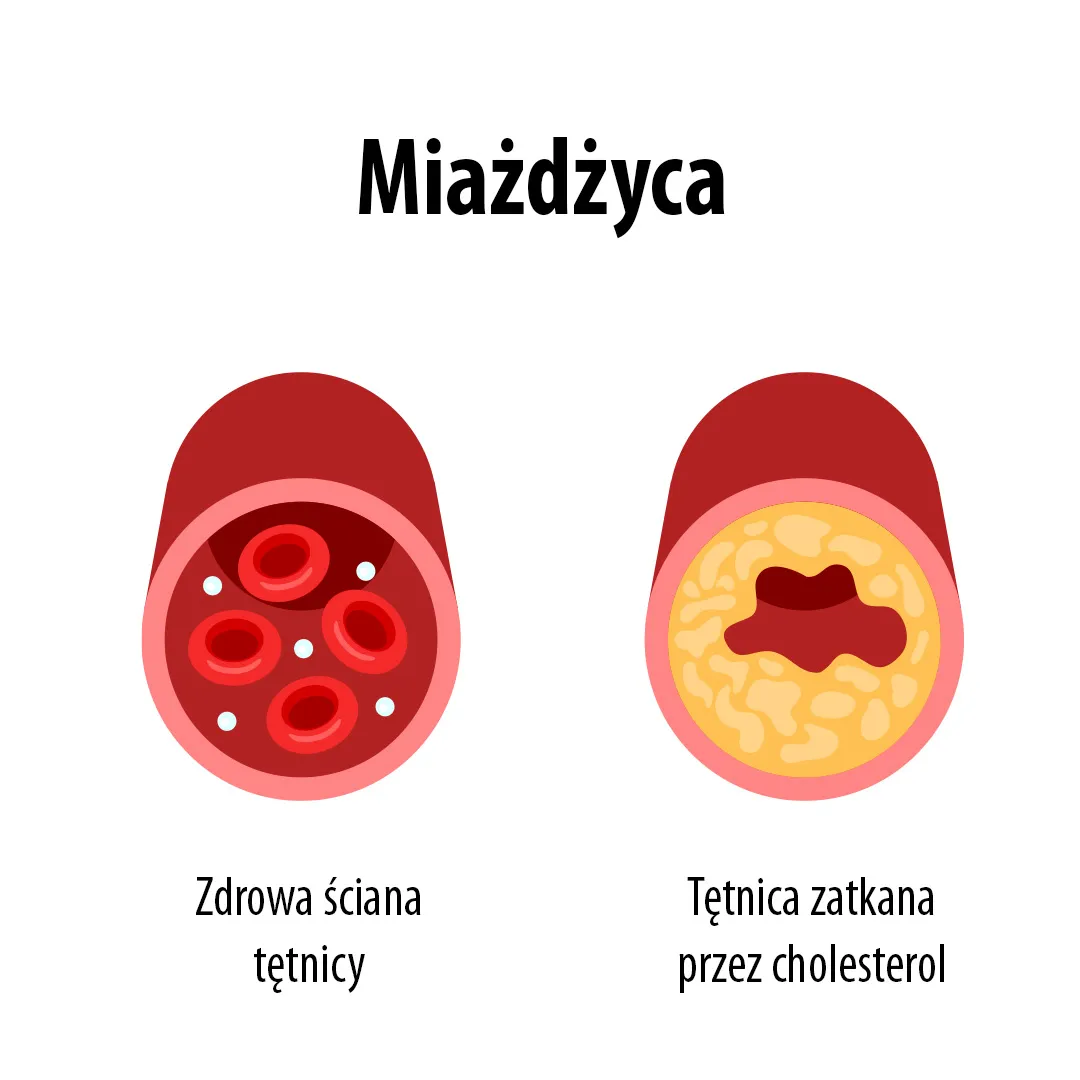
Nieleczone zaburzenia lipidowe prowadzą do odkładania się złogów tłuszczowych w ścianach tętnic, co powoduje ich zwężenie i utratę elastyczności. Proces ten, znany jako miażdżyca, jest główną przyczyną zawałów serca i udarów mózgu. Regularne badania lipidów umożliwiają wczesne wykrycie nieprawidłowości, wdrożenie skutecznej diety, zmian stylu życia oraz – jeśli to konieczne – leczenia farmakologicznego.
Dlaczego kontrola lipidów jest kluczowa u diabetyków?
Według danych Europejskiego Towarzystwa Kardiologicznego (ESC) z 2024 r., nawet 70% pacjentów z cukrzycą ma zaburzenia lipidowe. To oznacza, że ich profil lipidowy zwiększa ryzyko miażdżycy, a ta jest główną przyczyną zawałów i udarów.
Normy lipidów
Pożądane wartości według PTK (Polskiego Towarzystwa Kardiologicznego) i ESC (Europejskiego Towarzystwa Kardiologicznego) [22]:
– Cholesterol całkowity: < 190 mg/dl
– LDL: < 115 mg/dl lub < 70 mg/dl u osób wysokiego ryzyka
– HDL: > 40 mg/dl u mężczyzn, > 45 mg/dl u kobiet
– Trójglicerydy: < 150 mg/dl
Utrzymywanie wartości lipidów w tych granicach jest jednym z kluczowych elementów profilaktyki kardiologicznej. Regularne badania – zarówno w laboratorium, jak i z wykorzystaniem nowoczesnych analizatorów krwi – pozwalają wcześnie reagować na niekorzystne zmiany, zanim doprowadzą one do poważnych powikłań.
Kwas moczowy - czynnik ryzyka chorób kardiologicznych
Kwas moczowy jest produktem końcowym przemiany puryn – związków obecnych naturalnie w organizmie oraz dostarczanych wraz z pożywieniem (m.in. z mięsem, rybami, podrobami, roślinami strączkowymi). W warunkach fizjologicznych jego nadmiar jest usuwany przez nerki. Jednak gdy produkcja kwasu moczowego jest zbyt duża lub wydalanie jest niewystarczające, dochodzi do hiperurykemii (podwyższonego stężenia kwasu moczowego we krwi).
Choć wielu osobom kojarzy się on głównie z dną moczanową, coraz więcej badań wskazuje, że utrzymujący się wysoki poziom kwasu moczowego jest także niezależnym czynnikiem ryzyka chorób sercowo-naczyniowych — w tym nadciśnienia tętniczego, miażdżycy, choroby wieńcowej czy niewydolności serca [23].
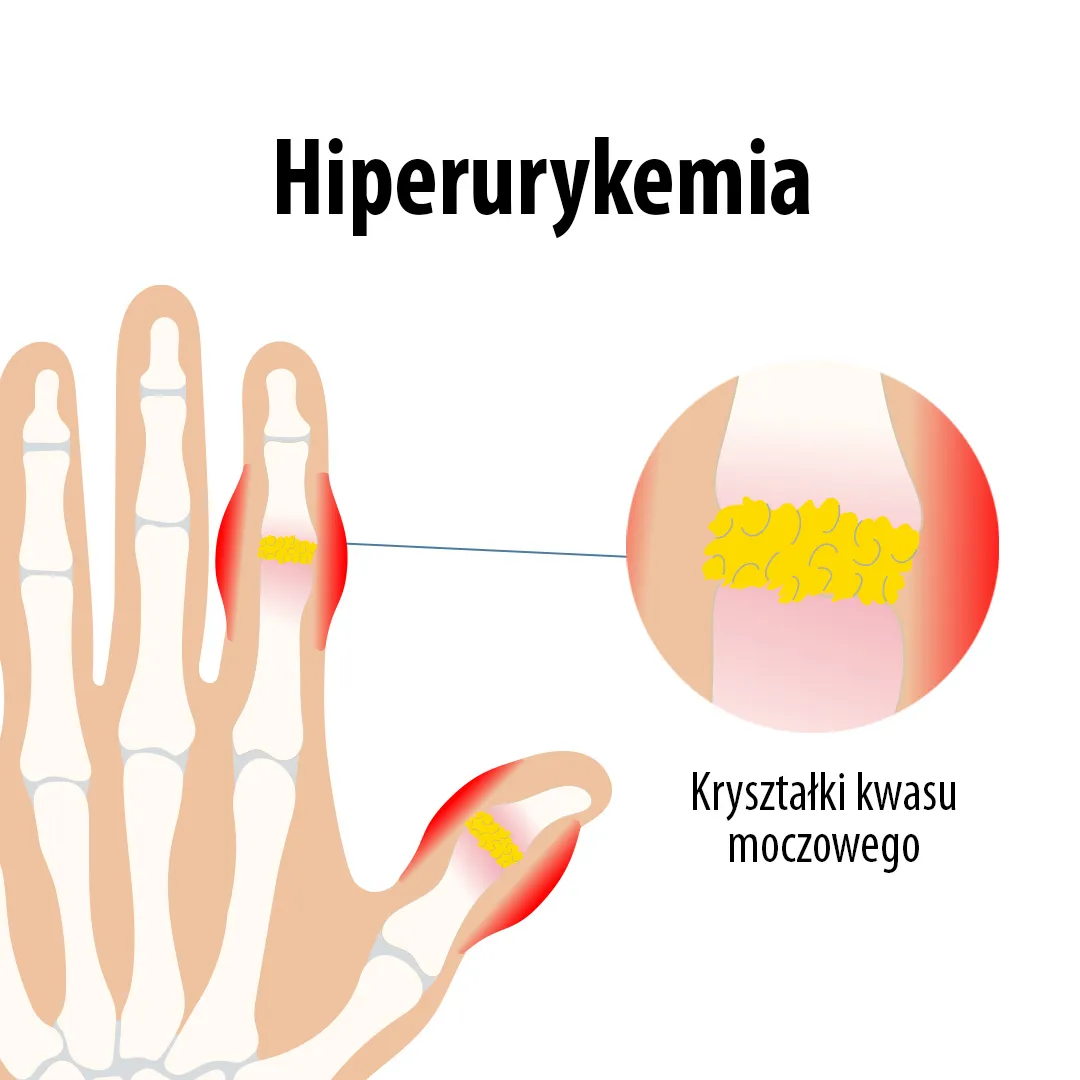
Dlaczego warto badać kwas moczowy regularnie?
Podwyższony poziom kwasu moczowego (hiperurykemia) nie tylko zwiększa ryzyko wystąpienia dny moczanowej, ale może również negatywnie wpływać na zdrowie serca i mózgu. Udowodniono, że hiperurykemia wiąże się ze znacząco zwiększonym ryzykiem chorób sercowo-naczyniowych, udaru mózgu oraz śmiertelności sercowo-naczyniowej i ogólnej [24][25].
Dlatego warto regularnie monitorować poziom kwasu moczowego, zwłaszcza u osób z grupy ryzyka. Wczesne wykrycie nieprawidłowości pozwala zapobiec powikłaniom i wdrożyć odpowiednie działania profilaktyczne.
Kto powinien regularnie kontrolować poziom kwasu moczowego?
Monitoring jest szczególnie ważny w grupach podwyższonego ryzyka, ponieważ liczne badania wykazały, że u takich osób hiperurykemia występuje częściej lub ma większe kliniczne konsekwencje. Zalicza się do nich:
• osoby z nadciśnieniem tętniczym,
• osoby z cukrzycą typu 2,
• osoby z otyłością lub zespołem metabolicznym,
• osoby z przewlekłą chorobą nerek,
• osoby po przebytym zawale serca lub udarze,
• mężczyzn po 40. roku życia i kobiety po menopauzie,
• osoby stosujące dietę bogatą w mięso, podroby, alkohol lub napoje słodzone fruktozą [26].
Kwas moczowy a serce i naczynia krwionośne
Wysoki poziom kwasu moczowego we krwi, czyli hiperurykemia, to nie tylko problem osób cierpiących na dnę moczanową. Coraz więcej badań wskazuje, że przewlekle podwyższone stężenie tego metabolitu jest istotnym, niezależnym czynnikiem ryzyka chorób sercowo-naczyniowych.
Podwyższony poziom kwasu moczowego powoduje stres oksydacyjny oraz przewlekły stan zapalny w śródbłonku naczyń krwionośnych, co prowadzi do:
• rozwoju miażdżycy – złogi tłuszczowe odkładają się szybciej, a proces zwężania tętnic przyspiesza,
• zmniejszenia elastyczności tętnic – naczynia stają się sztywniejsze, co utrudnia prawidłowy przepływ krwi i zwiększa obciążenie serca,
• zwiększenia skłonności do powstawania zakrzepów – co może prowadzić do zawału serca lub udaru mózgu [27].
Badania epidemiologiczne wykazały, że osoby z hiperurykemią mają znacząco podwyższone ryzyko chorób sercowo-naczyniowych i śmiertelności sercowej [28]. Im wyższe stężenie kwasu moczowego, tym większe prawdopodobieństwo wystąpienia powikłań takich jak choroba wieńcowa, niewydolność serca czy udar mózgu.
Co istotne, u pacjentów z innymi czynnikami ryzyka — takimi jak cukrzyca typu 2, otyłość, zaburzenia lipidowe czy przewlekła choroba nerek — negatywny wpływ hiperurykemii na układ krążenia jest jeszcze silniejszy. Z tego powodu regularny pomiar kwasu moczowego powinien być elementem kompleksowej profilaktyki sercowo-naczyniowej, szczególnie u osób w grupie wysokiego ryzyka.
Kwas moczowy a cukrzyca i zespół metaboliczny
Podwyższony poziom kwasu moczowego we krwi jest częstym zjawiskiem u osób z cukrzycą typu 2 oraz zespołem metabolicznym. Hiperurykemia nie tylko współwystępuje z tymi schorzeniami, ale może także odgrywać aktywną rolę w ich rozwoju i przyspieszać występowanie powikłań.
Badania wykazały, że wysoki poziom kwasu moczowego nasila insulinooporność – kluczowy mechanizm leżący u podstaw cukrzycy typu 2 i zespołu metabolicznego. Dochodzi do tego poprzez:
- zaburzenie sygnalizacji insulinowej w komórkach,
- nasilenie stanu zapalnego w tkance tłuszczowej,
- zwiększenie stresu oksydacyjnego w naczyniach krwionośnych [29].
Konsekwencją jest gorsze wchłanianie glukozy przez mięśnie i tkanki, co prowadzi do przewlekłej hiperglikemii i dalszego pogorszenia wrażliwości na insulinę [30].
Kwas moczowy a powikłania cukrzycy
U osób chorujących na cukrzycę wysoki poziom kwasu moczowego we krwi stanowi dodatkowy czynnik pogarszający rokowanie i zwiększający ryzyko groźnych powikłań. Badania pokazują, że nadmiar kwasu moczowego sprzyja zarówno powikłaniom mikronaczyniowym, takim jak nefropatia cukrzycowa – obserwowano związek między wyższym stężeniem kwasu moczowego a albuminurią oraz pogorszeniem filtracji kłębuszkowej [31] – jak i powikłaniom makronaczyniowym, np. zwiększonej częstości choroby wieńcowej u pacjentów z cukrzycą typu 1 [32].
Co więcej, przewlekła hiperurykemia może przyspieszać rozwój przewlekłej choroby nerek, co nie tylko utrudnia kontrolę glikemii, ale także wiąże się z podwyższonym ryzykiem zgonu z przyczyn sercowo-naczyniowych [31][33]. Z tego powodu kontrola stężenia kwasu moczowego u diabetyków powinna być elementem kompleksowej profilaktyki, obok regularnego pomiaru glukozy, lipidów i ciśnienia tętniczego, aby skutecznie minimalizować ryzyko ciężkich powikłań.
Normy kwasu moczowego
Zgodnie z aktualnymi wytycznymi Polskiego Towarzystwa Kardiologicznego (PTK), zalecane wartości stężenia kwasu moczowego we krwi wynoszą:
– Mężczyźni: 3,4–7,0 mg/dl
– Kobiety: 2,4–6,0 mg/dl
Warto zauważyć, że już poziom kwasu moczowego przekraczający 5,5–6,0 mg/dl może mieć niekorzystny wpływ na zdrowie układu krążenia, zwłaszcza u osób z dodatkowymi czynnikami ryzyka. W takich przypadkach celem terapeutycznym powinno być obniżenie stężenia kwasu moczowego poniżej 5,0 mg/dl, co może przyczynić się do zmniejszenia ryzyka uszkodzenia naczyń krwionośnych i rozwoju chorób sercowo-naczyniowych [34].
Mleczan we krwi i jego pomiar
Mleczan to produkt beztlenowego metabolizmu glukozy, powstający wtedy, gdy komórki nie otrzymują wystarczającej ilości tlenu do prawidłowego funkcjonowania. W warunkach fizjologicznych jego poziom we krwi jest niski, ponieważ organizm skutecznie metabolizuje go w wątrobie i nerkach. Jednak w sytuacjach zwiększonego zapotrzebowania na energię lub ograniczonego dopływu tlenu stężenie mleczanu rośnie, co może sygnalizować poważne problemy zdrowotne.
Podwyższony poziom mleczanu, czyli hiperlaktatemia, może występować w wielu sytuacjach:
- podczas intensywnego wysiłku fizycznego,
- w przebiegu ostrej infekcji lub sepsy,
- w stanach wstrząsu (w tym kardiogennego i septycznego),
- w chorobach układu sercowo-naczyniowego, takich jak niewydolność serca czy zawał mięśnia sercowego.
Wzrost mleczanu jest często bezpośrednim skutkiem niedokrwienia tkanek – ograniczonego przepływu krwi i tlenu, które zmuszają komórki do beztlenowego spalania glukozy.
Objawy hiperliktemii (wysokiego poziomu mleczanu)
Wzrost poziomu mleczanu nie zawsze daje jednoznaczne objawy, jednak może mu towarzyszyć:
- osłabienie i uczucie zmęczenia,
- przyspieszony oddech (hiperwentylacja),
- spadek ciśnienia tętniczego,
- zaburzenia świadomości (splątanie, senność),
- bladość, zimne kończyny,
- objawy wstrząsu lub duszność.
W zaawansowanych przypadkach rozwija się kwasica mleczanowa, która stanowi zagrożenie życia.

Dlaczego warto monitorować poziom mleczanu
Pomiar poziomu mleczanu we krwi jest cennym narzędziem diagnostycznym i prognostycznym w kardiologii i intensywnej terapii. U pacjentów z chorobami serca stanowi czuły marker niedokrwienia i przeciążenia metabolicznego, pozwalając lekarzom na szybkie podjęcie działań i ocenę skuteczności leczenia. Interpretacja wyniku zawsze powinna uwzględniać stan ogólny pacjenta, parametry hemodynamiczne i saturację krwi tlenem. Nie każdy wzrost mleczanu oznacza kwasicę mleczanową, każdy przypadek wymaga jednak dokładnej analizy przyczyn i konsultacji lekarskiej.
Mleczan jako wskaźnik niedotlenienia i obciążenia metabolicznego
Podwyższony poziom mleczanu we krwi jest istotnym markerem niedotlenienia tkanek i przeciążenia metabolicznego w różnych stanach klinicznych, takich jak wstrząs kardiogenny, ostry zespół wieńcowy, zawał serca, zastoinowa niewydolność serca czy wstrząs septyczny. W tych sytuacjach monitorowanie stężenia mleczanu pozwala ocenić skuteczność leczenia (farmakoterapii, wsparcia mechanicznego), prognozować rokowanie i określić nasilenie niedokrwienia narządów.
Przykładowo:
- w ostrym zawale serca wzrost mleczanu koreluje z rozległością martwicy mięśnia sercowego,
- w przewlekłej niewydolności serca utrzymujące się podwyższenie mleczanu może wskazywać na pogorszenie perfuzji tkanek,
- w sepsie i wstrząsie septycznym poziom mleczanu > 2 mmol/l stanowi kryterium dysfunkcji narządowej i służy do oceny ryzyka śmierci pacjenta.
Profilaktyka kwasicy mleczanowej – jak zmniejszyć ryzyko
Ze względu na ciężki przebieg i niekorzystne rokowanie kwasicy mleczanowej, niezwykle istotne jest wdrożenie skutecznych działań profilaktycznych, szczególnie u pacjentów z chorobami przewlekłymi, takimi jak cukrzyca czy niewydolność serca.
Kluczowym elementem jest edukacja chorych, obejmująca:
- zrozumienie mechanizmów powstawania kwasicy,
- rozpoznawanie pierwszych objawów,
- znajomość czynników ryzyka.
Podstawą zapobiegania jest prawidłowa samokontrola cukrzycy – regularne pomiary glukozy, a w przypadku pacjentów wysokiego ryzyka także okresowe badania stężenia kwasu mlekowego we krwi. Równie ważne jest przestrzeganie przeciwwskazań do stosowania niektórych leków, zwłaszcza tych, które mogą zwiększać ryzyko hiperlaktatemii, oraz szybka reakcja na wczesne objawy infekcji, niewydolności oddechowej czy zaburzeń krążenia.
W profilaktyce ogromne znaczenie ma zapewnienie kompleksowej opieki medycznej w sytuacjach, które mogą prowadzić do rozwoju kwasicy mleczanowej, takich jak sepsa, zawał serca czy wstrząs kardiogenny. Coraz większą rolę odgrywa także domowy monitor poziomu kwasu mlekowego, pozwalający pacjentom samodzielnie kontrolować ten parametr w warunkach domowych. Dzięki temu możliwe jest wczesne wykrycie niebezpiecznych zmian i szybkie wdrożenie odpowiedniego leczenia, co poprawia rokowanie.
Normy poziomu mleczanu we krwi
Wartości referencyjne:
– Prawidłowo: 0,5–2,2 mmol/l
– Umiarkowana hiperlaktatemia 2,2–4,0 mmol/l
– Kwasica mleczanowa (laktacidoza): > 4 mmol/l
Podwyższone wartości wymagają interpretacji w kontekście stanu klinicznego pacjenta i innych parametrów diagnostycznych. Wczesne wykrycie hiperlaktatemii pozwala zapobiec progresji do kwasicy mleczanowej, która stanowi stan zagrożenia życia.
Ketony we krwi i ich znaczenie
Ciała ketonowe to związki chemiczne wytwarzane w wątrobie w odpowiedzi na ograniczoną dostępność glukozy, np. przy niedoborze insuliny lub w stanach głodowych. Produkcja ketonów jest mechanizmem kompensacyjnym, który pozwala organizmowi utrzymać dopływ energii do mózgu i mięśni, gdy glukoza nie jest wystarczająco dostępna.
Wzrost poziomu ciał ketonowych może występować w różnych sytuacjach:
- fizjologicznych – okresowa głodówka, intensywny wysiłek fizyczny,
- patologicznych – niedobór insuliny u osób z cukrzycą typu 1.
W tym drugim przypadku nagromadzenie ketonów może prowadzić do kwasicy ketonowej, stanu wymagającego pilnej interwencji medycznej.
Kiedy badanie poziomu ketonów jest istotne
Cukrzyca typu 1 i 2
U osób z cukrzycą, szczególnie typu 1, wysoki poziom ketonów może prowadzić do cukrzycowej kwasicy ketonowej (DKA) – groźnego powikłania zagrażającego życiu. Stan ten rozwija się zwykle przy znacznym niedoborze insuliny i towarzyszy mu gwałtowny wzrost glukozy i ketonów we krwi oraz zakwaszenie organizmu.
Polskie Towarzystwo Diabetlogoiczne (PTD) zaleca, aby osoby z cukrzycą typu 1 miały możliwość samodzielnego monitorowania poziomu ketonów w warunkach domowych – szczególnie podczas infekcji, gorączki, stresu lub przy znacznym wzroście poziomu cukru (>250 mg/dl).
Dieta ketogeniczna i niskowęglowodanowa
Dieta ketogeniczna oraz dieta niskowęglowodanowa (LCHF – Low Carb High Fat) znacząco ograniczają spożycie węglowodanów na rzecz zwiększonej podaży tłuszczów. Produkcja ketonów w wątrobie pozwala utrzymać dopływ energii do mózgu i mięśni w warunkach niedostatecznej podaży glukozy lub zaburzeń gospodarki insulinowej.
U zdrowych osób niewielki, fizjologiczny wzrost ketonów jest zwykle bezpieczny, natomiast ich nadmierne nagromadzenie może prowadzić do kwasicy ketonowej – stanu metabolicznego, objawiającego się m.in. zaburzeniami równowagi kwasowo-zasadowej, odwodnieniem i zaburzeniami rytmu serca, wymagającego pilnej interwencji medycznej [35].
Monitorowanie poziomu ketonów ma szczególne znaczenie u osób z cukrzycą typu 1 i 2, pozwalając wykryć niebezpieczny wzrost ketonów, zanim rozwinie się kwasica ketonowa, i umożliwiać odpowiednią reakcję terapeutyczną [35]

Ketony a ryzyko sercowo-naczyniowe
Choć ciała ketonowe mogą stanowić alternatywne źródło energii, ich nadmierne nagromadzenie w organizmie jest stanem patofizjologicznym i wiąże się z istotnym ryzykiem dla układu sercowo-naczyniowego, szczególnie u pacjentów z cukrzycą, nadciśnieniem lub chorobą wieńcową.
Nadmiar ketonów prowadzi do kwasicy ketonowej, wywołującej zaburzenia elektrolitowe (np. hiperkaliemię, hiponatremię) i zwiększającej ryzyko groźnych arytmii serca. Stan podwyższonego stężenia ketonów sygnalizuje także stres metaboliczny i przeciążenie serca, co u osób z niewydolnością serca lub po zawale mięśnia sercowego może pogłębiać dysfunkcję układu krążenia.
W przypadku cukrzycowej kwasicy ketonowej (DKA) obserwuje się wysoką śmiertelność, zwłaszcza u pacjentów w podeszłym wieku lub z chorobami serca, co podkreśla znaczenie wczesnej diagnostyki i monitorowania stężenia ketonów [35].
Normy poziomu ciał ketonowych
Pomiar poziomu ciał ketonowych z krwi wykazuje następujące wartości referencyjne:
– Prawidłowy: < 0,6 mmol/l
– Stan ostrzegawczy: 0,6–1,5 mmol/l
– Wysokie ryzyko kwasicy ketonowej: > 1,5 mmol/l [36].
Domowy pomiar lipidów – wsparcie w kontroli parametrów
W dobie nowoczesnej diagnostyki coraz częściej pojawiają się urządzenia umożliwiające pomiar lipidów w warunkach domowych. Analizatory krwi, często wyposażone w funkcję pomiaru glukozy, cholesterolu i trójglicerydów, pozwalają na wstępną kontrolę i monitorowanie trendów w czasie, bez konieczności każdorazowej wizyty w laboratorium.
Należy jednak pamiętać, że wyniki z domowych urządzeń nie zastępują badań laboratoryjnych, które pozostają złotym standardem diagnostycznym. Regularne monitorowanie lipidów przy wsparciu takich analizatorów może wspomagać świadomą profilaktykę i zachęcać do utrzymania zdrowego stylu życia.
Jak prawidłowo użyć glukometru?
Prawidłowe korzystanie z glukometru jest kluczowe dla uzyskania wiarygodnych wyników pomiaru poziomu glukozy we krwi, a tym samym – dla skutecznego monitorowania cukrzycy i podejmowania właściwych decyzji terapeutycznych. Pomiar poziomu cukru powinien być wykonywany o podobnych porach, by umożliwić porównywalność wyników.
Nie należy wykonywać badania tuż po wysiłku fizycznym, posiłku lub silnym stresie, warto wtedy odczekać co najmniej 30 minut, by uniknąć zakłócenia wyniku.
Kiedy wykonywać pomiary glukozy?
Częstotliwość i moment pomiaru zależą od rodzaju cukrzycy, planu leczenia i zaleceń lekarza.
- Na czczo – po co najmniej 8 godzinach od ostatniego posiłku, zwykle rano.
- Przed posiłkami – aby ocenić wyjściowy poziom glukozy przed jedzeniem.
- 2 godziny po posiłku – by sprawdzić reakcję organizmu na spożyte węglowodany.
- Przed snem – szczególnie u osób leczonych insuliną.
- Przed i po wysiłku fizycznym – w celu uniknięcia hipo- lub hiperglikemii związanej z aktywnością.
U pacjentów z cukrzycą typu 1 pomiary mogą być wykonywane nawet 6–10 razy dziennie.
U osób z cukrzycą typu 2 zwykle wystarcza 1–2 pomiary dziennie lub kilka razy w tygodniu, w zależności od leczenia [37].
Pomiar krwi analizatorem krok po kroku
Dokładne przygotowanie do pomiaru glukozy lub innych parametrów krwi jest kluczem do uzyskania wiarygodnych wyników:
- Umyj ręce wodą z mydłem i dokładnie osusz – ciepła woda poprawia krążenie i ułatwia pobranie kropli krwi. Czyste dłonie zapobiegają zanieczyszczeniu próbki krwi, co mogłoby zakłócić wynik. Nie dezynfekuj skóry alkoholem ani spirytusem, ponieważ może to wpłynąć na dokładność pomiaru.
- Przygotuj glukometr/analizator i paski testowe – upewnij się, że paski są w terminie ważności.
- Włącz urządzenie i włóż pasek testowy zgodnie z instrukcją producenta, nie dotykając pola reakcyjnego. Większość urządzeń uruchamia się automatycznie po jego włożeniu.
- Nakłuj opuszek palca sterylnym lancetem – najlepiej z boku opuszka (najczęściej palca serdecznego lub środkowego), ponieważ jest to mniej bolesne i pozwala uzyskać odpowiednią ilość krwi. Nie używaj palca wskazującego.
- Nałóż kroplę krwi na pasek testowy zgodnie z instrukcją urządzenia.
- Odczekaj kilka sekund – wynik pojawi się automatycznie na ekranie.
- Odczytaj wynik po kilku sekundach i zapisz go w dzienniczku lub aplikacji mobilnej.
- Bezpiecznie zutylizuj zużyte elementy, takie jak lancet czy pasek, i ponownie umyj ręce.
Jak wybrać glukometr/analizator?
Wybór odpowiedniego urządzenia ma ogromne znaczenie dla skutecznego monitorowania stanu zdrowia – zarówno w cukrzycy typu 1 i 2, jak i w profilaktyce chorób sercowo-naczyniowych. Urządzenie powinno być precyzyjne, szybkie w działaniu, wygodne w obsłudze i dopasowane do indywidualnych potrzeb pacjenta.
Podstawowym kryterium jest zgodność z normą PN-EN ISO 15197:2015, która określa dokładność i niezawodność domowych systemów monitorowania glukozy. Warto wybierać modele wyposażone w różne tryby pomiaru oraz nowoczesne funkcje takie jak: automatyczne rozpoznawanie pasków testowych, wyrzutnik zużytych pasków, kompatybilność z aplikacją mobilną przez Bluetooth lub USB. Istotne są także: pojemność pamięci, możliwość automatycznego wyliczania średnich, prostota obsługi, krótki czas pomiaru, czytelny ekran oraz dostępność akcesoriów – pasków testowych, lancetów czy etui ochronnego.
Coraz większą popularność zyskują wielofunkcyjne analizatory krwi, które obok glukozy umożliwiają badanie ketonów, kwasu moczowego czy profilu lipidowego, co pozwala na kompleksową kontrolę w warunkach domowych.
Norma PN-EN ISO 15197:2015 - gwarancja dokładności
Urządzenia zgodne z normą PN-EN ISO 15197:2015 zapewniają wysoką dokładność i powtarzalność wyników w warunkach domowych. Standard ten określa dopuszczalne odchylenia pomiarów oraz wymagania techniczne, które zwiększają bezpieczeństwo i wiarygodności monitorowania poziomu glukozy we krwi [38].
W praktyce oznacza to, że glukometry spełniające tę normę mogą:
- automatycznie rozpoznać paski testowe,
- wykryć nieprawidłową ilość krwi lub obecność zanieczyszczeń w próbce,
- sygnalizować błędy, które mogłyby zafałszować wynik.
Takie funkcje minimalizują ryzyko pomyłek i zwiększają komfort codziennej samokontroli.

Jak podkreśla Polskie Towarzystwo Diabetologiczne (PTD), precyzja pomiaru glukozy (np. za pomocą systemów ciągłego monitorowania glikemii), ma kluczowe znaczenie dla skutecznego dostosowania dawek insuliny, kontroli diety i podejmowania decyzji terapeutycznych [39]. Wysoka jakość pomiarów to nie tylko kwestia wygody, ale przede wszystkim bezpieczeństwa pacjenta, zwłaszcza w sytuacjach wymagających szybkiej reakcji na zmiany poziomu cukru we krwi.
Zakres pomiarowy glukometru
Zakres pomiarowy jest kluczową cechą glukometru i analizatora krwi, wpływającą na ich przydatność w codziennej kontroli glikemii. Urządzenia przeznaczone do użytku domowego powinny obejmować wartości typowe zarówno dla stanu normoglikemii, jak i epizodów hipo- oraz hiperglikemii.
Zgodnie z normą PN-EN ISO 15197:2015, glukometr powinien umożliwiać pomiar glukozy w zakresie od co najmniej 20 do 600 mg/dL (czyli 1,1–33,3 mmol/L).
Tryby pomiaru
Wybierając glukometr lub analizator krwi, warto zwrócić uwagę na dostępne tryby pomiaru oraz liczbę parametrów, które urządzenie może zbadać. Najbardziej funkcjonalne modele pozwalają na wieloparametrowy pomiar, obejmujący m.in. glukozę, cholesterol całkowity i kwas moczowy.
Regularna kontrola tych wskaźników jest szczególnie istotna u osób z czynnikami ryzyka, takimi jak nadwaga, nadciśnienie tętnicze, obciążenie rodzinne czy starszy wiek. Badania populacyjne wskazują, że częstość zaburzeń metabolicznych rośnie z wiekiem, co uzasadnia częstsze monitorowanie parametrów i interwencje profilaktyczne w grupach wysokiego ryzyka [40].
Nowoczesne analizatory krwi oferują także funkcje pamięci wyników, automatycznego obliczania średnich czy integracji z aplikacjami mobilnymi, co znacznie ułatwia prowadzenie dzienniczka zdrowia i konsultacje z lekarzem.

Auto Strip Recognition
Funkcja Auto Strip Recognition – automatycznego rozpoznawania paska – znacznie ułatwia obsługę analizatora krwi. Po zakodowaniu urządzenia i włożeniu odpowiedniego paska, miernik samodzielnie identyfikuje typ badania i przełącza się na właściwy tryb pomiarowy. System informuje także użytkownika, jeśli pasek został niewłaściwie założony lub próbka krwi jest zbyt mała, co minimalizuje ryzyko błędów i zwiększa pewność uzyskanego wyniku.
Wyrzutnik pasków
Wbudowany wyrzutnik pasków umożliwia higieniczne usunięcie paska z krwią bez konieczności jego dotykania. Po wykonaniu badania pasek można usunąć jednym przyciskiem, co zapewnia bezpieczeństwo i higienę użytkowania zgodnie z obowiązującymi przepisami sanitarnymi.
Pamięć
Analizatory krwi z wbudowaną pamięcią pomiarów ułatwiają stałe monitorowanie stanu zdrowia, zwłaszcza przy chorobach przewlekłych. Urządzenie automatycznie zapisuje wyniki wraz z dokładną datą i godziną, eliminując konieczność ręcznego notowania i ułatwiając analizę zmian w czasie.
Wyliczanie średniej
Funkcja wyliczania średniej pozwala uzyskać dokładniejszy obraz poziomu cukru we krwi, eliminując wpływ przejściowych wahań. Pojedynczy, odbiegający pomiar nie zaburza oceny stanu zdrowia, dzięki czemu łatwiej dostrzec rzeczywiste tendencje oraz ocenić skuteczność leczenia lub stosowanej diety. Glukometry dostępne na rynku umożliwiają automatyczne obliczanie średnich z 7, 14, 21 i 28 dni, co pozwala na bieżąco monitorować zmiany i konsultować wyniki z lekarzem w oparciu o rzetelne dane.
Prosta obsługa
Analizatory to proste w obsłudze urządzenia, które umożliwiają wykonywanie precyzyjnych badań w zaciszu domowym. Ich obsługa powinna być intuicyjna. Prosta konstrukcja, przejrzyste komunikaty na ekranie oraz ograniczona liczba przycisków stanowią duże ułatwienie, zwłaszcza dla starszych użytkowników.
Czas pomiaru glukozy i innych parametrów
Krótki czas pomiaru zwiększa komfort użytkowania i pozwala szybko podjąć odpowiednie działania. Nowoczesne glukometry zapewniają szybkie i precyzyjne wyniki już w kilka sekund, co jest szczególnie ważne przy częstych badaniach.
Ekran
Rodzaj i wielkość ekranu mają bezpośredni wpływ na wygodę codziennego użytkowania. Duży i wyraźny wyświetlacz sprawia, że wyniki są czytelne nawet dla osób starszych lub z osłabionym wzrokiem, ułatwiając samodzielne monitorowanie stanu zdrowia.
Akcesoria
Kompletny zestaw do pomiaru glikemii powinien zawierać nie tylko urządzenie, ale także niezbędne akcesoria, wpływające na komfort, higienę i skuteczność samokontroli. Odpowiedni nakłuwacz, bezpieczne paski testowe oraz praktyczne etui to elementy, które warto uwzględnić przy wyborze urządzenia. Ich jakość i dostępność mają realne znaczenie w codziennym użytkowaniu.
Nakłuwacz
Nakłuwacz dołączony do glukometru umożliwia pobranie próbki krwi. Dobry nakłuwacz powinien mieć regulowaną głębokość nakłucia, co pozwala dostosować go do grubości skóry i indywidualnej wrażliwości użytkownika. Sterylne, jednorazowe lancety oraz mechanizm minimalizujący uszkodzenia skóry gwarantują higienę, bezpieczeństwo i ograniczają ból podczas nakłuwania.

Dostępność i bezpieczeństwo pasków

Wybierając urządzenie, należy zwrócić uwagę na dostępność i jakość kompatybilnych pasków testowych. Powinny być łatwo dostępne, aby zapewnić ciągłość monitorowania. Równie istotne jest bezpieczeństwo – paski testowe powinny spełniać normę EN ISO 15197, co gwarantuje dokładność i wiarygodność uzyskiwanych wyników.
Etui
Praktyczne etui dołączone do zestawu z analizatorem krwi to wygodne rozwiązanie dla osób, które potrzebują mieć urządzenie przy sobie. Ułatwia przechowywanie i transport, jednocześnie chroniąc sprzęt przed zabrudzeniami i wilgocią, co pomaga zachować jego sprawność na dłużej. Dodatkowo wszystkie niezbędne akcesoria do wykonania badania są zawsze w zasięgu ręki.
ŹRÓDŁA
- WOBASZ. Badanie Zagrożenia Populacji Polskiej Chorobami Układu Krążenia [Internet]. Cele badania – WOBASZ; [cytowane 2025 wrz 8]. Dostępny w: https://wobasz.gov.pl/cele-badania
- Janowicz A. Badania po 30. Jakie wykonywać regularnie? [Internet]. [cytowane 2025 wrz 8]. Dostępny w: https://www.alab.pl/centrum-wiedzy/badania-po-30-jakie-warto-robic-regularnie/?srsltid=AfmBOoq7MfHe5hQF9OOHw_sD6vl9BFWB8CZjZPBZPKg48TjTfaHCeObE&utm
- International Diabetes Federation. IDF Diabetes Atlas. 10th ed. Brussels: IDF; 2021 [Internet]. Dostępny w: https://diabetesatlas.org/media/uploads/sites/3/2025/02/IDF_Atlas_10th_Edition_2021.pdf
- Polskie Towarzystwo Diabetologiczne. Zalecenia kliniczne dotyczące postępowania u osób z cukrzycą – 2024. Stanowisko Polskiego Towarzystwa Diabetologicznego [Internet]. [cytowane 2025 sie 19]. Dostępny w: https://ptdiab.pl/zalecenia-ptd/zalecania-aktywni-czlonkowie-2024
- 2023 ESC Guidelines for the management of cardiovascular disease in patients with diabetes [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://www.portailvasculaire.fr/sites/default/files/docs/2023_esc_diabete_maladies_caridovasculaires_ehj.pdf?
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837–53.
- ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes (ADVANCE trial). N Engl J Med. 2008;358(24):2560–72.
- Cukrzyca ciążowa – jak zadbać o prawidłowe cukry? [Internet]. [cytowane 2025 wrz 8]. Dostępny w: https://diabetyk.org.pl/cukrzyca-ciazowa-jak-zadbac-o-prawidlowe-cukry/?utm
- World Health Organization. Diabetes [Internet]. [cytowane 2025 wrz 8]. Dostępny w: https://www.who.int/news-room/fact-sheets/detail/diabetes?utm_
- American Diabetes Association. Standards of Medical Care in Diabetes—2024. Diabetes Care. 2024;47(Suppl 1):S1–S200. doi:10.2337/dc24-S001
- American Stroke Association. Let's Talk About the Connection Between Diabetes and Stroke [Internet]. [cytowane 2025 sie 19]. Dostępny w: https://www.stroke.org/en/help-and-support/resource-library/lets-talk-about-stroke/diabetes
- Endothelial dysfunction in vascular complications of diabetes: a comprehensive review of mechanisms and implications [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://www.frontiersin.org/journals/endocrinology/articles/10.3389/fendo.2024.1359255/full?utm
- The connection between diabetes mellitus and stroke: a brief review [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://www.e-jcpp.org/journal/view.php?number=105&utm_
- Diabetes and Stroke—A Focused Review. J Diabetol. 2024;15(3):247–57. doi:10.4103/jod.jod_46_24
- Impact of Diabetes on Complications, Long Term Mortality and Recurrence in 608,890 Hospitalised Patients with Stroke. Glob Heart. 2020 Feb 6;15(1):2. doi:10.5334/gh.364. Dostępny w: https://pmc.ncbi.nlm.nih.gov/articles/PMC7218766/?utm_
- Einarson TR, et al. Prevalence of cardiovascular disease in type 2 diabetes: a systematic review and meta-analysis. Cardiovasc Diabetol. 2018;17:83. Dostępny w: https://cardiab.biomedcentral.com/articles/10.1186/s12933-018-0728-6
- Kannel WB, McGee DL. Diabetes and glucose tolerance as risk factors for cardiovascular disease: the Framingham study. Diabetes Care. 1979;2(2):120–6.
- Masz stan przedcukrzycowy? Cukrzyca to nie wyrok – możesz jej uniknąć [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://diabetyk.org.pl/masz-stan-przedcukrzycowy-cukrzyca-to-nie-wyrok-mozesz-jej-uniknac/
- Polskie Towarzystwo Lipidologiczne. Wytyczne diagnostyki i leczenia zaburzeń lipidowych w Polsce [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://ptdl.pl/ptdl/wp-content/uploads/2024/07/DL_1-2024_Wytyczne_PTDL_2024_PUBL.pdf?utm_
- Polskie Towarzystwo Lipidologiczne. 2023 rokiem walki z hipercholesterolemią! Rok świadomości zaburzeń lipidowych [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://ptkardio.pl/aktualnosci/693-2023_rokiem_walki_z_hipercholesterolemia_rok_swiadomosci_zaburzen_lipidowych
- Zdrojewski T, et al. Prevalence of lipid abnormalities in Poland. The NATPOL 2011 study. Polish Heart J. 2016. Dostępny w: https://journals.viamedica.pl/polish_heart_journal/article/view/KP.2016.0029/58010?
- Polskie Towarzystwo Kardiologiczne, Europejskie Towarzystwo Kardiologiczne. Wytyczne dotyczące postępowania w zaburzeniach lipidowych [Internet]. [cytowane 2025 wrz 9] Dostępny w: https://ptdl.pl/ptdl/wp-content/uploads/2024/07/DL_1-2024_Wytyczne_PTDL_2024_PUBL.pdf
- European Society of Cardiology. Elevated uric acid as a risk factor. E-Journal of Cardiol Pract. 2021;20:1–3. Dostępny w: https://www.escardio.org/Journals/E-Journal-of-Cardiology-Practice/Volume-20/elevated-uric-acid-as-a-risk-factor
- Jiang H, et al. Hyperuricemia and the risk of stroke incidence and mortality. Arch Rheumatol. 2025 [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://www.archivesofrheumatology.org/full-text/1653
- He Y, et al. Inflammation mediates the association between hyperuricemia and stroke mortality: a cohort study (NHANES 2001–2018). Front Neurol. 2025 [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://www.frontiersin.org/journals/neurology/articles/10.3389/fneur.2025.1599730/full
- Du L, et al. Hyperuricemia and its related diseases: mechanisms and clinical implications. Signal Transduct Target Ther. 2024;9:153. – oraz Barman Z, et al. Hyperuricemia and its association with obesity, hypertension, cardiovascular disease and chronic kidney disease [Internet]. [cytowane 2025 wrz 9] Dostępny w: https://pmc.ncbi.nlm.nih.gov/articles/PMC9942427/
- Shahin L, et al. Hyperuricemia and Cardiovascular Risk: Insights. 2024 [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://pubmed.ncbi.nlm.nih.gov/40062919/
- Rahimi-Sakak F, et al. Serum uric acid and risk of cardiovascular mortality: a systematic review and dose-response meta-analysis of cohort studies of over a million participants. BMC Cardiovasc Disord. 2019. Dostępny w: https://bmccardiovascdisord.biomedcentral.com/articles/10.1186/s12872-019-1215-z
- PubMed, Mechanistic insights of soluble uric acid-induced insulin resistance: Insulin signaling and beyond, [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://pubmed.ncbi.nlm.nih.gov/36715824/
- PubMed, Uric Acid as a Cause of the Metabolic Syndrome [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://pubmed.ncbi.nlm.nih.gov/29393133/
- Sex-related association of serum uric acid with diabetic nephropathy in young patients with type 1 diabetes – badanie z Polski [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://pubmed.ncbi.nlm.nih.gov/29527782/
- The Impact of an Elevated Uric Acid Level on the Prevalence of Coronary Artery Disease in Pancreas Transplant Candidates with Type 1 Diabetes – badanie polskie (MDPI) [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://www.mdpi.com/2077-0383/11/9/2421
- High levels of serum uric acid are associated with the development of diabetic complications via zaburzenia insulinowej ścieżki sygnałowej, stan zapalny i stres oksydacyjny [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://dmsjournal.biomedcentral.com/articles/10.1186/s13098-025-01656-1
- Kwas moczowy we krwi – normy, wskazania, przygotowanie, przebieg badania [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://swiatzdrowia.pl/baza-badan/kwas-moczowy-we-krwi-normy-wskazania-przygotowanie-przebieg-badania/
- Narodowe Centrum Edukacji Żywieniowej, PZH. Dieta ketogeniczna w świetle badań naukowych [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://ncez.pzh.gov.pl/zdrowe-odchudzanie/dieta-ketogeniczna-w-swietle-badan-naukowych/
- Hiperglikemia i cukrzycowa kwasica ketonowa [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://www.diabinfo.de/pl/zycie-z-cukrzyca/leczenie/hiperglikemia-i-cukrzycowa-kwasica-ketonowa.html
- Polskie Towarzystwo Diabetologiczne. Zalecenia kliniczne dotyczące postępowania u osób z cukrzycą – 2024. Stanowisko Polskiego Towarzystwa Diabetologicznego [Internet]. [cytowane 2025 sie 19]. Dostępny w: https://ptdiab.pl/zalecenia-ptd/zalecania-aktywni-czlonkowie-2024
- Polska Norma PN-EN ISO 15197:2015. Systemy monitorowania stężenia glukozy we krwi do samokontroli stosowane w leczeniu cukrzycy – wymagania i metody badań dotyczące działania systemów pomiarowych. Warszawa: Polski Komitet Normalizacyjny; 2015.
- Stanowisko Polskiego Towarzystwa Diabetologicznego dotyczące minimalnych parametrów jakościowych systemów ciągłego monitorowania glikemii stosowanych w praktyce klinicznej [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://ptdiab.pl/aktualnosci/stanowisko-polskiego-towarzystwa-diabetologicznego-dotyczace-minimalnych-parametrow-jakosciowych-ktore-powinny-spelniac-systemy-ciaglego-monitorowania-glikemii-stosowane-w-praktyce-klinicznej
- Zespół metaboliczny — nowa definicja i postępowanie. Nadciśnienie tętnicze w praktyce. 2022 [Internet]. [cytowane 2025 wrz 9]. Dostępny w: https://journals.viamedica.pl/nadcisnienie_tetnicze_w_praktyce/article/view/90302
OPIEKA MERYTORYCZNA NAD SERWISEM
"Prawdziwe zdrowie
zaczyna się
od wiedzy"
dr n. fam. Łucja Zielińska-Tomczak
Zakład Edukacji Medycznej Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu
Zakład Edukacji Medycznej Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu