Gdy temperatura ciała rośnie – precyzyjne termometry
Gorączka jest jednym z najczęściej występujących objawów klinicznych i stanowi naturalny element reakcji obronnej organizmu. W ujęciu medycznym za gorączkę uznaje się wzrost temperatury ciała powyżej przyjętych wartości referencyjnych, najczęściej ≥ 38°C w pomiarze wewnętrznym. Zjawisko to jest wynikiem aktywacji przez czynniki zewnętrzne ośrodka termoregulacji znajdującego się w podwzgórzu, który odpowiada za utrzymanie odpowiedniej temperatury ciała.
Najczęściej do podwyższenia temperatury dochodzi w odpowiedzi na infekcję wirusową lub bakteryjną, rzadziej w przebiegu procesów zapalnych, chorób autoimmunologicznych lub nowotworowych. Ponad 30% przypadków mogą stanowić gorączki o nieznanej przyczynie (fever of unknown origin – FUO). Reakcja organizmu na gorączkę zależy od wielu czynników, w tym od wysokości temperatury, czasu jej utrzymywania się oraz ogólnego stanu zdrowia pacjenta. W większości przypadków gorączka wspiera odpowiedź immunologiczną organizmu i pomaga w zwalczaniu drobnoustrojów chorobotwórczych.
Jednak w niektórych sytuacjach klinicznych – szczególnie przy bardzo wysokiej temperaturze ciała lub towarzyszących nasilonych objawach ogólnych – może stanowić zagrożenie dla zdrowia, a nawet życia (1).
Podwyższona temperatura ciała jest objawem szczególnie niepokojącym u noworodków i małych dzieci. Ich organizm reaguje na gorączkę znacznie silniej niż organizm dorosłego, ponieważ mechanizmy regulacji temperatury oraz układ odpornościowy nie są jeszcze w pełni rozwinięte. W rezultacie nawet niewielki wzrost temperatury może szybciej prowadzić do pogorszenia stanu ogólnego dziecka oraz zwiększać ryzyko powikłań (2).
U najmłodszych pacjentów gorączka może być jednym z pierwszych objawów poważnej infekcji, dlatego wymaga szczególnej czujności ze strony opiekunów oraz – w razie potrzeby – szybkiej konsultacji lekarskiej.
Wraz z rosnącą dostępnością wyrobów medycznych posiadanie termometru w domowej apteczce stało się standardem profilaktyki zdrowotnej. Szybka reakcja na pierwsze objawy choroby pozwala często ograniczyć jej rozwój lub skrócić czas trwania. Regularne monitorowanie temperatury ciała ułatwia również późniejszą konsultację lekarską oraz ocenę przebiegu choroby.
W zależności od potrzeb użytkownika oraz oczekiwanej dokładności pomiaru na rynku dostępnych jest kilka podstawowych rodzajów termometrów:
• termometry bezdotykowe
• termometry douszne
• termometry elektroniczne
• termometry cieczowe
• termometry ciekłokrystaliczne
WSPIERAMY OPIEKĘ PEDIATRYCZNĄ
Termometry
Termometr to urządzenie medyczne służące do pomiaru temperatury ciała. W zastosowaniach medycznych zakres pomiarowy jest stosunkowo wąski i obejmuje wartości istotne z punktu widzenia oceny stanu zdrowia człowieka.
W zależności od zastosowanej technologii pomiarowej termometry mogą różnić się czasem pomiaru, dokładnością oraz sposobem użytkowania. Czynniki te mają znaczenie zarówno w warunkach domowych, jak i w placówkach medycznych, gdzie precyzyjna kontrola temperatury ciała stanowi jeden z podstawowych elementów diagnostyki.
Spis treści
Kiedy warto korzystać z termometru?
Jakie są rodzaje termometrów?
Jak poprawnie wykonać pomiar?
Dla kogo jest termometr?
Kiedy warto korzystać z termometru?
Pomiar temperatury ciała jest jedną z podstawowych czynności pozwalających ocenić ogólny stan zdrowia organizmu, szczególnie w przypadku dzieci. Podwyższona temperatura lub gorączka może świadczyć o szerokim spektrum chorób – najczęściej infekcjach wirusowych lub bakteryjnych, ale także innych stanach zapalnych.
Ze względu na nieprzewidywalność zachorowań oraz możliwość szybkiego wzrostu temperatury ciała, warto posiadać termometr w domowej apteczce. Pozwala on na szybką ocenę stanu zdrowia, monitorowanie rozwijającej się infekcji oraz podjęcie odpowiednich działań w przypadku nasilania się objawów.
Warto skorzystać z termometru, gdy zauważymy zmianę w samopoczuciu i zachowaniu, osłabienie, niechęć do jedzenia, niepokój, zaczerwienienie skóry lub płytkość oddechu – to mogą być pierwsze sygnały zbliżającej się choroby (2).
Szybka reakcja i wdrożenie farmakoterapii mogą pomóc załagodzić jej przebieg. Termometr jest również przydatny przy rozwiniętej chorobie, w celu kontrolowania jej przebiegu i obserwowania ewentualnego wzrostu temperatury. Analiza historii pomiarów ułatwia decyzję, czy konieczne jest skierowanie się do specjalisty medycznego, lub nawet do szpitala.
Normy i temperatura ciała
Gorączka oznacza wzrost temperatury ciała powyżej wartości uznawanych za fizjologiczne, przy czym prawidłowa temperatura może różnić się w zależności od wieku, płci, miejsca pomiaru oraz pory dnia.
Za przeciętną temperaturę ciała człowieka przyjmuje się około 36,6°C, z możliwym fizjologicznym odchyleniem wynoszącym około ±1°C.
W praktyce najczęściej wyróżnia się następujące zakresy temperatury:
- normalna temperatura – do 37°C
- stan podgorączkowy – powyżej 37 do 38,0°C
- gorączka – powyżej 38,0°C
- hiperpireksja – powyżej 40,0°C (3)
Z kolei spadek temperatury ciała poniżej 35°C określa się jako hipotermię, czyli stan nadmiernego wychłodzenia organizmu, który może stanowić zagrożenie dla zdrowia i życia (4).
Wymienionej wyżej wartości są orientacyjne, ponieważ klinicznie gorączka to temperatura ciała wyższa o co najmniej o 1°C od normalnej temperatury w miejscu zmierzenia. Należy pamiętać przy tym, że niemowlęta i małe dzieci mają zazwyczaj wyższą temperaturę prawidłową niż starsze dzieci i dorośli. Z kolei seniorzy mogą mieć niższą temperaturę niż młodzi dorośli (5).
Monitorowanie i diagnostyka chorób
Gorączka nie jest chorobą samą w sobie, lecz objawem towarzyszącym różnym stanom chorobowym. Choć każdy przypadek powinien być rozpatrywany indywidualne, to znacząca większość gorączki u dzieci jest wynikiem infekcji wirusowej, bakteryjnej lub pasożytniczej (1).
Znacznie rzadziej podwyższona temperatura ciała może być wynikiem innych przyczyn, takich jak choroby autoimmunologiczne, nowotwory, reakcje alergiczne, działania niepożądane leków czy odczyny poszczepienne.
Diagnozowanie choroby odbywa się w gabinecie lekarskim i oprócz pomiaru temperatury postępowanie przewiduje ocenę objawów i cech klinicznych, wywiad chorobowy, pomiar ciśnienia, kontrolę układu oddechowego i układu krążenia czy ocenę stopnia nawodnienia.
Pojawienie się stanu podgorączkowego (do ok. 38 ℃) to pierwszy sygnał rozpoczęcia stanu chorobowego i pobudzenia układu odpornościowego. Jeśli stan ogólny badanego jest dobry, a temperatura jest regularnie sprawdzana, nie jest konieczne usilne obniżanie temperatury (1).
W momencie przekroczenia temperatury 38 ℃ należy rozważyć wdrożenie leku przeciwgorączkowego. Przy podejmowaniu decyzji należy wziąć pod uwagę zarówno wartość temperatury, jak i stan chorego. Oznacza to, że każda osoba może mieć inny próg wartości gorączki, w którym należy włączyć leczenie przeciwgorączkowe. Utrzymywanie się temperatury przez 1-3 dni lub dłużej jest sygnałem, że czas na konsultację lekarską i głębsze zbadanie przyczyny gorączki.
Choć przyjętą normą u dzieci jest nawet 8 chorób gorączkowych w roku (2), to należy pamiętać, że młody organizm jest bardzo wrażliwy na zmianę temperatury ciała. Regularny pomiar z użyciem sprawdzonego termometru pozwala na zachowanie kontroli nad sytuacją i zmniejsza ryzyko przeoczenia momentu pogarszania się stanu zdrowia dziecka.

Sposoby obniżania gorączki
Najskuteczniejszą i jednocześnie bezpieczną metodą obniżania gorączki jest zastosowanie dostępnych bez recepty leków przeciwgorączkowych. U dzieci stosuje się paracetamol i ibuprofen, które mogą być podawane doustnie lub doodbytniczo, najlepiej w stałych odstępach czasowych (1). Jeśli gorączce towarzyszą objawy infekcji, takie jak katar, kaszel czy ból warto wybrać ibuprofen, który ma dodatkowe działanie przeciwzapalne. Konkretne dawkowanie jest zależne od wagi i wieku dziecka. Łączone lub naprzemienne podawanie tych substancji nie jest wskazane w leczeniu dzieci.
Ochładzanie może być wykonywane dopiero wtedy, gdy gorączka zacznie ustępować pod wpływem leków celem przejęcia nadmiaru nagromadzonego ciepła w organizmie. Zbyt intensywne wychładzanie bez zastosowania leków przeciwgorączkowych może wywołać dreszcze i znaczne pogorszenie samopoczucia dziecka (1, 5).
Wpływ gorączki na organizm
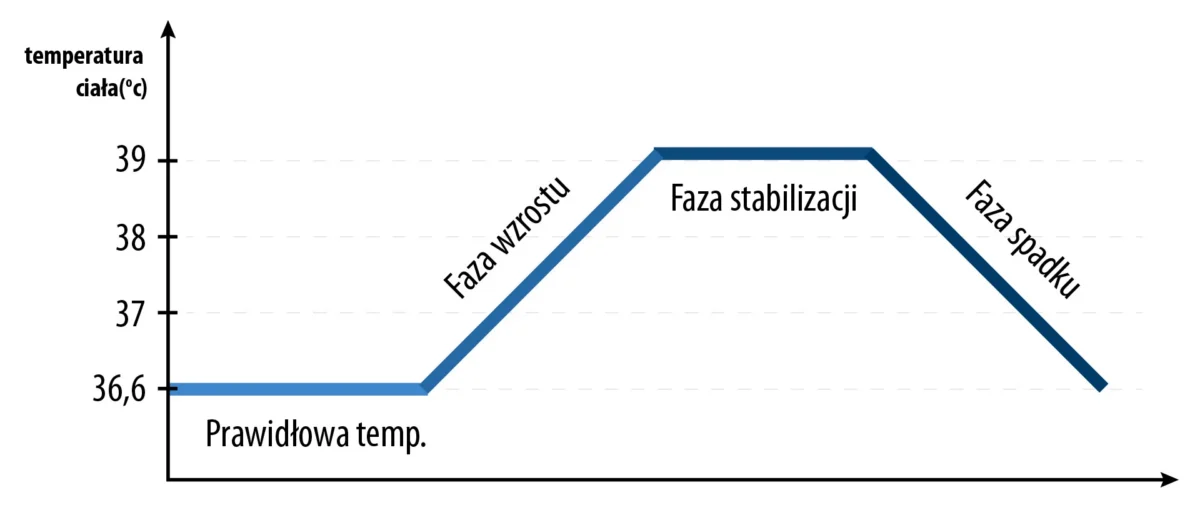
Gorączka oddziałuje na organizm w różny sposób w zależności od etapu jej rozwoju. W przebiegu reakcji gorączkowej wyróżnia się trzy główne fazy: fazę wzrostu temperatury, fazę stabilizacji oraz fazę spadku.
Faza wzrostu temperatury, gdy organizm dąży do zwiększenia produkcji ciepła (np. poprzez drżenie mięśniowe) oraz ograniczenia jego utraty. W tej fazie pojawia często pojawia się uczucie zimna, dreszcze i ogólny dyskomfort.
Następnie ma miejsce faza stabilizacji, w której temperatura ciała utrzymuje się na podwyższonym poziomie. W tym okresie organizm funkcjonuje przy najwyższych wartościach temperatury, a pacjent może odczuwać nasilone objawy ogólne.
Ostatnim etapem jest faza spadku temperatury, podczas której organizm zaczyna intensywnie oddawać ciepło, co często objawia się wzmożonym poceniem się i stopniowym obniżeniem temperatury ciała do normy.
Gorączce mogą towarzyszyć różnorodne objawy ogólnoustrojowe, takie jak:
- dreszcze,
- bóle mięśni i stawów,
- bóle głowy,
- osłabienie i senność,
- brak apetytu,
- przyspieszone oddychanie,
- zwiększona częstotliwość akcji serca.
Warto podkreślić, że gorączka nie jest wyłącznie objawem choroby – może również pełnić funkcję obronną organizmu. Podwyższona temperatura może utrudniać namnażanie niektórych bakterii i wirusów oraz wzmacniać reakcję układu odpornościowego poprzez zwiększenie aktywności komórek immunologicznych (6).
Wpływ gorączki na kobiety w ciąży
Ciąża jest szczególnym stanem fizjologicznym, w którym w organizmie człowieka zachodzi wiele zmian metabolicznych i hormonalnych. Jednym z istotnych aspektów jest regulacja temperatury ciała, ponieważ rozwijający się płód – mimo że wytwarza własne ciepło metaboliczne – nie posiada zdolności samodzielnego utrzymywania temperatury. Z tego względu utrzymanie prawidłowych warunków termicznych w środowisku wewnątrzmacicznym zależy w pełni od organizmu matki (7).
Podwyższona temperatura ciała ciężarnej, szczególnie gorączka przekraczająca 39°C, może wiązać się ze zwiększonym ryzykiem zaburzeń wczesnego rozwoju zarodkowego (7). Z tego względu pojawienie się gorączki u kobiety ciężarnej zawsze powinno skłaniać do obserwacji stanu zdrowia i w razie potrzeby konsultacji lekarskiej (8). W przypadku gorączki w ciąży zwykle zaleca się bezpieczne leczenie objawowe, którego celem jest obniżenie temperatury i poprawa samopoczucia pacjentki. Jednym z najczęściej rekomendowanych leków przeciwgorączkowych w ciąży jest paracetamol, stosowany zgodnie z zaleceniami lekarza lub farmaceuty (9). Należy jednak pamiętać, że każda farmakoterapia w okresie ciąży powinna być stosowana rozważnie i najlepiej po konsultacji ze specjalistą.

Wpływ gorączki na dzieci
Postępowanie w przypadku gorączki u dzieci powinno być zawsze dostosowane do ogólnego stanu klinicznego dziecka, jego wieku, wartości temperatury oraz obecności objawów towarzyszących. Choć gorączka jest najczęściej naturalną reakcją organizmu na infekcję, w niektórych sytuacjach może wskazywać na poważniejszy problem zdrowotny wymagający pilnej konsultacji lekarskiej. Szczególną czujność należy zachować, gdy gorączce towarzyszą takie objawy jak:
- silny ból głowy,
- utrata przytomności lub zaburzenia świadomości,
- plamista, czerwona wysypka na skórze,
- kaszel połączony z dusznością,
- nasilone nudności lub wymioty,
- zaburzenia oddawania moczu,
- silny ból brzucha,
- objawy żółtaczki.
Wystąpienie takich symptomów może świadczyć o poważnym stanie chorobowym i wymaga pilnej konsultacji medycznej oraz dalszej diagnostyki.
U dzieci w wieku od 6 miesięcy do 5 lat gorączka może również prowadzić do wystąpienia drgawek gorączkowych. Są to napady przypominające napad padaczkowy, którym mogą towarzyszyć utrata przytomności, sztywność ciała, drżenie kończyn, zasinienie okolicy ust lub ślinotok. Szacuje się, że drgawki gorączkowe występują u około 5% dzieci w tej grupie wiekowej (6).
Gorączka wpływa także na funkcjonowanie całego organizmu dziecka. W jej przebiegu może dochodzić do:
- zwiększonego zużycia energii przez organizm,
- utraty apetytu,
- wzrostu zapotrzebowania na płyny – nawet o około 15% na każdy wzrost temperatury o 1°C,
- zwiększonego zapotrzebowania tkanek na tlen,
- większego obciążenia układu krążenia, w tym pracy serca (10).
Z tego względu w trakcie gorączki szczególnie ważne jest regularne monitorowanie temperatury, odpowiednie nawodnienie dziecka oraz obserwacja jego ogólnego stanu. W przypadku utrzymywania się wysokiej temperatury lub pojawienia się niepokojących objawów należy skonsultować się z lekarzem.
Jakie są rodzaje termometrów?
Do pomiaru temperatury ciała używa się termometrów różniących się budową, zasadą działania oraz zastosowaniem. Wraz z rozwojem technologii, tradycyjne przyrządy pomiarowe zostały wzbogacone o nowoczesne rozwiązania, które usprawniają diagnostykę. Warto znać nie tylko budowę i zasadę działania poszczególnych typów termometrów, ale także ich zalety, ograniczenia oraz obszary zastosowań. Dzięki temu łatwiej zrozumieć, dlaczego różne sytuacje mogą wymagać użycia różnych narzędzi pomiarowych.
Termometry elektroniczne
Termometr elektroniczny to najbardziej uniwersalny przyrząd do pomiaru temperatury – może być wykorzystany do pomiaru pod pachą, w ustach lub w odbycie (1). Czujnik (zwykle termistor) umieszczony na metalowej końcówce zmienia swoją rezystancję elektryczną pod wpływem temperatury. Układ elektroniczny przelicza ją na sygnał cyfrowy, wyświetlając wynik na ekranie w ciągu kilkudziesięciu sekund. Pomiar dotykowy zapewnia dużą dokładność, nawet do 0,1 °C, ale wymaga kontaktu z chorym i dezynfekcji, aby uniknąć zakażenia.


Termometry bezdotykowe
Termometry bezdotykowe pozwalają na wygodny, bezkontaktowy pomiar temperatury, przez co są najmniej inwazyjną i najszybszą opcją pomiaru. Wykorzystanie czujników podczerwieni pozwala na sczytanie promieniowania emitowanego przez ciało i obliczenie na podstawie wyniku jego temperatury. Ten rodzaj termometru mierzy ciepło emitowane przez ciało (najczęściej czoło), z odległości kilku centymetrów. Pozwala zachować komfort badanego oraz mierzy adekwatnie niezależnie od mobilności ciała, budowy ucha, diety, przyjmowania płynów czy innych cech indywidualnych i czynników zewnętrznych (11).
Termometry do ucha (z sondą)
Termometry na podczerwień do ucha wykorzystują sondę, która wypuszcza wiązkę światła podczerwonego, aby zmierzyć temperaturę bezpośrednio z błony bębenkowej. Pomiar jest zbliżony do temperatury głębokiej, dzięki czemu ten typ termometru może być rekomendowany nawet dla niemowląt (6). Wymaga on jednak precyzyjnego ustawienia termometru w uchu i przestrzegania zasad higieny.
Termometry cieczowe
Klasyczny termometr cieczowy wykorzystuje zjawisko rozszerzalności cieplnej cieczy. Jest to jeden z najdłużej wykorzystywanych przyrządów, wykorzystywany od 200 lat (11). Charakteryzuje go wysoka uniwersalność – jest wykorzystywany do dotykowego pomiaru temperatury pod pachą, w ustach lub w odbycie. Choć dokładnością nie odbiega od termometrów elektronicznych, to znacząco różni się szybkością pomiaru, wynoszącą nawet kilka minut. Dodatkowo, termometr trzeba odpowiednio strzepnąć między pomiarami, aby wyzerować poziom cieczy na skali.
Termometry rtęciowe
Niegdyś będące złotym standardem, termometry rtęciowe zostały wycofane ze sprzedaży, zgodnie z dyrektywą Unijną 2007/51/WE, która weszła w życie w 2009 roku. Charakteryzowały się wysoką dokładnością, jednak powodowały większe ryzyko dla użytkownika, szczególnie przy ewentualnym pęknięciu i kontakcie z rtęcią w stanie lotnym.
Termometry bezrtęciowe
Obecnie termometry cieczowe dostępne na rynku w większości wypełnione są galistanem (stopem galu, indu i cyny) oraz izopropanolem. Zbudowane są z naczynia termometrycznego – zbiornika, pręta szklanego z osiowo umieszczonym kanałem kapilary, z podziałką na powierzchni pręta. Dzięki szklanej konstrukcji i działaniu bez baterii, stanowią przydatne wyposażenie apteczki.
Jak poprawnie wykonać pomiar?
Wiarygodny pomiar temperatury ciała zależy od wielu czynników, nie tylko od rodzaju zastosowanego termometru. Temperatura organizmu może różnić się w zależności od miejsca pomiaru, pory dnia oraz indywidualnych cech organizmu, co należy uwzględnić podczas oceny stanu zdrowia.
U osoby zdrowej temperatura ciała podlega naturalnym wahaniom dobowym. Najniższe wartości obserwuje się zazwyczaj w godzinach porannych, natomiast wyższe w godzinach popołudniowych i wieczornych. Przyjmuje się, że najbardziej miarodajne pomiary można uzyskać w przybliżeniu między godziną 7:00 a 9:00 oraz 16:00 a 18:00. Różnica temperatury ciała w ciągu dnia może wynosić nawet do 1°C.
Podczas monitorowania temperatury i obserwacji przebiegu gorączki kluczowe znaczenie ma zachowanie powtarzalnych warunków pomiaru. Zaleca się wykonywanie pomiarów w tym samym miejscu na ciele oraz o zbliżonej porze dnia, co pozwala na bardziej wiarygodną ocenę zmian temperatury i analizę jej trendu w czasie (10).
W jaki sposób skalibrować termometr?
Kalibracja to proces weryfikacji i korekty wskazań termometru poprzez porównanie ich z wartością odniesienia uzyskaną w warunkach kontrolowanych. Jej celem jest zapewnienie dokładności i powtarzalności pomiarów temperatury.
W zależności od sposobu przeprowadzenia, kalibrację dzielimy na ręczną lub automatyczną. Większość nowoczesnych termometrów jest kalibrowana fabrycznie i przy prawidłowym użytkowaniu zgodnym z instrukcją producenta nie wymaga dodatkowej kalibracji przez użytkownika. W przypadku podejrzenia nieprawidłowych wskazań zaleca się kontakt z autoryzowanym serwisem lub producentem – samodzielna ingerencja w urządzenia medyczne może prowadzić do utraty gwarancji.
Kalibracja ręczna
Kalibracja ręczna polega na porównaniu wskazań termometru z temperaturą wzorcową i ewentualnym dostosowaniu urządzenia zgodnie z instrukcją obsługi. Jedną z najczęściej stosowanych metod kontrolnych jest test kąpieli lodowej, wykorzystywany szczególnie w przypadku termometrów elektronicznych z sondą oraz termometrów cieczowych.
Metoda kąpieli lodowej wymaga przygotowania kąpieli lodu z wodą, wytwarzając tym samym środowisko w temperaturze 0°C. Następnie należy umieścić sondę termometru w kąpieli, bez dotykania ścianek naczynia. Po ustabilizowaniu się temperatury można odczytać wartość na termometrze. W przypadku różnicy w odczycie należy skalibrować termometr zgodnie z instrukcją użytkowania (12).
W środowisku profesjonalnym kalibrację wykonuje się z użyciem certyfikowanych źródeł temperatury (łaźni termostatycznych, bloków suchych, termometrów wzorcowych), m.in. przez Akredytowane Laboratoria Wzorcujące.

Kalibracja automatyczna
Kalibracja automatyczna wykonywana jest samoczynnie, przez wbudowane algorytmy i układy odniesienia w urządzeniu. W niektórych modelach termometrów na podczerwień system wykonuje okresową autodiagnostykę czujnika oraz kompensację wpływu temperatury otoczenia.
Mimo funkcji autokalibracji termometr należy okresowo kontrolować pod kątem dokładności działania, szczególnie w środowisku medycznym przy częstym użytkowaniu.
Jak wybrać miejsce pomiaru?
Miejsce pomiaru temperatury ciała ma istotne znaczenie dla wiarygodności wyniku oraz podejmowania decyzji klinicznych. Wybór odpowiedniej metody powinien być dostosowany do wieku pacjenta, jego komfortu oraz możliwości regularnego wykonywania pomiarów. Według obowiązujących rekomendacji wiek dziecka wpływa na wybór zarówno miejsca pomiaru temperatury, jak i rodzaju termometru, który może być wykorzystany do oceny stanu zdrowia (1,6).
Tabela 1. Rekomendacje dotyczące metod pomiaru temperatury ciała w zależności od wieku dziecka
| Wiek dziecka | Rekomendowane metody pomiaru temperatury |
|---|---|
| noworodki | – termometr elektroniczny lub ciekłokrystaliczny pod pachą |
| niemowlęta | – termometr elektroniczny w odbycie (> 6. miesiąca życia) – termometr na podczerwień w uchu – termometr elektroniczny lub ciekłokrystaliczny pod pachą |
| dzieci < 5. roku życia i niewspółpracujące | – termometr elektroniczny w odbycie – termometr na podczerwień w uchu – termometr elektroniczny lub ciekłokrystaliczny pod pachą |
| dzieci > 5. roku życia współpracujące | – termometr na podczerwień w uchu – termometr elektroniczny w ustach (6) |
Sybilski AJ. Postępowanie w gorączce u dzieci – przedstawienie aktualnych rekomendacji. Lek POZ. (4/2022):315–9
Należy również pamiętać, że zakres prawidłowych temperatur oraz wartości graniczne wskazujące na gorączkę różnią się w zależności od miejsca pomiaru (6).
Tabela 2. Wartości temperatury ciała definiowane jako prawidłowa temperatura w zależności od miejsca zmierzenia
| Miejsce pomiaru | Zakres prawidłowych temperatur (°C) | Średnia temperatura (°C) | Gorączka (°C) |
|---|---|---|---|
| W odbycie | 36,6–37,9 | 37,0 | ≥ 38,0 |
| W ustach | 35,5–37,5 | 36,6 | ≥ 37,6 |
| Pod pachą | 34,7–37,3 | 36,4 | ≥ 37,4 |
| W uchu (błona bębenkowa) | 35,7–37,5 | 36,6 | ≥ 37,6 |
Doniec Z, Jackowska T, Sybilski A, Woroń J, Mastalerz-Migas A. GORĄCZKA u dzieci – reKOMendacje PostępowaniA w praktyce lekarza podStawowej opieki zdrowotnej – KOMPAS GORĄCZKA. Fam Med Prim Care Rev 2021 [Internet]. 1(23). Dostępne na: https://doi.org/10.5114/fmpcr.2021.102648
Pomiar pod pachą
Pomiar pod pachą jest uznawany za łatwy i wygodny w wykonaniu, jednak zajmuje więcej czasu i wymaga nadzoru, w celu uniknięcia przemieszczenia się termometru. Na wiarygodność pomiaru może wpłynąć również pot na ciele lub wcześniejsze chłodzenie okładami. Stosuje się do niego termometry cieczowe lub elektroniczne, polecane z uwagi na wysoką dokładność.
Pomiar z czoła
Pomiar z czoła lub skroni jest bezkontaktowy, przez co najbardziej higieniczny i bezpieczny, szczególnie w sezonie zakażeń. Pozwala uzyskać bardzo szybkie wyniki pomiaru – nawet w 1 sekundę. Nie jest on jednak rekomendowany do podejmowania decyzji klinicznych z uwagi na duże ryzyko błędu pomiaru (1). Ten rodzaj pomiaru wykonuje się termometrami na podczerwień.
Pomiar w uchu
Pomiar temperatury w przewodzie słuchowym z wykorzystaniem termometrów dousznych na podczerwień jest często rekomendowany ze względu na bliskie powiązanie temperatury błony bębenkowej z temperaturą głęboką organizmu. Metoda ta pozwala na szybki i stosunkowo dokładny pomiar, co jest szczególnie istotne w przypadku niemowląt i małych dzieci. Wymaga jednak prawidłowego umieszczenia sondy w przewodzie słuchowym oraz zachowania odpowiednich zasad higieny.


Pomiar w jamie ustnej (pod językiem)
Temperatura mierzona pod językiem jest zbliżona do temperatury głębokiej organizmu, jednak metoda ta wymaga współpracy ze strony pacjenta. Na wynik pomiaru mogą wpływać czynniki zewnętrzne, takie jak spożywanie posiłków lub napojów przed badaniem czy niewłaściwe zamknięcie ust podczas pomiaru. Z tego względu metoda ta nie jest zalecana u dzieci poniżej 5. roku życia (1).
Pomiar w odbycie
Wykonywany zwykle u niemowląt i małych dzieci, jest uznawany za złoty standard w zakresie dokładności pomiaru. Na pomiar nie wpływa temperatura otoczenia, może jednak wpłynąć umiejscowienie termometru czy obecność stolca. Jego wadą jest możliwy dyskomfort psychiczny lub fizyczny u badanego, oraz ryzyko podrażnienia. Dodatkowo, sprawia on trudności higieniczne i wymaga odosobnienia pacjenta.
Czy powinno się wykonywać pomiar w kilku miejscach równocześnie?
Skala normy temperaturowej i gorączki jest zależna od wybranego miejsca pomiaru, dlatego aby zachować rzetelność śledzenia przebiegu gorączki należy wybrać jedno miejsce pomiaru temperatury i trzymać się go przez cały okres choroby (11). Wykonując pomiar różnymi termometrami w różnych miejscach ciała nigdy nie otrzymamy tych samych wyników, ponieważ różne części ciała mają inną temperaturę fizjologiczną. W celu kontroli rozwoju gorączki najważniejsza jest powtarzalność godziny i miejsca pomiaru.
Jakie są utrudnienia w przeprowadzeniu pomiaru?
Największymi utrudnieniami pomiaru temperatury jest wpływ czynników zewnętrznych – temperatury otoczenia, wpływu posiłków czy napojów na miejsce pomiarowe (np. w jamie ustnej), spocenie powierzchni pomiarowej (np. czoła, pachy), skomplikowana geometria przewodu słuchowego, ograniczona mobilność lub możliwość współpracy ze strony pacjenta.
Jak długo mierzyć temperaturę?
Długość pomiaru zależy od rodzaju termometru. Najszybszy wynik uzyskuje termometr bezdotykowy, który wykonuje pomiar nawet w 1 sekundę. Porównywalną szybkość pomiaru osiągają termometry douszne i elektroniczne, w zależności od modelu, z czasem wahającym się od kilku sekund, do około minuty. Pomiar temperatury termometrem cieczowym wymaga kilkuminutowego pomiaru, około 5 do 10 minut, z uwagi na powolną rozszerzalność cieczy.
Kiedy mierzyć temperaturę?
Pomiaru nie powinno się wykonywać bezpośrednio po jedzeniu, tuż po przebudzeniu ani zaraz po ochładzaniu lub dogrzewaniu ciała (np. po kąpieli, prysznicu, przebywaniu na mrozie czy pod kocem). W takich sytuacjach wynik może być niemiarodajny, ponieważ organizm potrzebuje czasu, aby wrócić do własnej temperatury. Przyjmuje się, że u osoby zdrowej najbardziej wiarygodny pomiar jest między godzinami 7:00-9:00, oraz 16:00-18:00 (10).
Z jakiej odległości mierzyć temperaturę?
Używając termometrów na podczerwień kluczowa jest odpowiednia odległość sensora od osoby badanej. Zbyt bliskie lub zbyt dalekie umieszczenie termometru może wpłynąć na pomiar temperatury, dlatego warto wybierać urządzenia z czujnikiem odległości, który wskazuje poprawne ułożenie termometru. W zależności od modelu, dystans urządzenia od czoła pacjenta może wynosić od 1 do ok. 5 cm.
Jak zbić temperaturę z urządzenia?
Klasyczne termometry cieczowe wymagają strząśnięcia po pomiarze, aby ponownie obniżyć poziom cieczy. W tym celu, należy złapać termometr za górną część i strząsnąć ręcznie, energicznym ruchem nadgarstka w dół. Aby móc wykonać kolejny pomiar, słupek cieczy powinien opaść poniżej 36°C. W celu uniknięcia ryzyka wyślizgnięcia się i stłuczenia szklanego termometru niektóre modele wyposażone są w strząsacz lub etui z funkcją strząsania.
Pozostałe rodzaje termometrów nie wymagają dodatkowego zbijania temperatury z urządzenia – wystarczy wyłączyć urządzenie po wykonaniu pomiaru. W niektórych modelach temperatura resetuje się automatycznie po kilku sekundach.

Jak wyczyścić termometr?
Czyszczenie i dezynfekcja urządzeń powinna być przeprowadzana zgodnie z wytycznymi w instrukcji obsługi wybranego modelu. Termometry dotykowe (cieczowe, elektryczne) wymagają dezynfekcji po każdym użyciu, aby zachować higieniczność pomiaru. Odpowiedni do tego celu jest alkohol medyczny (70%) i miękka szmatka lub wacik. Termometry bezdotykowe wymagają regularnej kontroli czystości, szczególnie soczewki sondy i obudowy. Te elementy również mogą być czyszczone w ten sam sposób. Ważne jest, aby nie zanurzać urządzeń elektrycznych w całości w alkoholu lub innych płynach.
Jak bezpiecznie zutylizować termometr?
Zarówno termometry elektroniczne, jak i rtęciowe stanowią odpady niebezpieczne i nie mogą być wyrzucane do odpadów komunalnych. Zgodnie z obowiązującymi przepisami w Polsce należy je bezpłatnie przekazać do Punkt Selektywnej Zbiórki Odpadów Komunalnych (PSZOK) lub do apteki prowadzącej zbiórkę takich odpadów. W przypadku uszkodzenia termometru rtęciowego, należy umieścić go w szczelnym pojemniku (np. słoiku) z wodą w celu ograniczenia parowania rtęci i następnie przekazać do PSZOK. Nie powinno się dotykać rtęci ani resztek termometru gołą skórą.
Nieuszkodzony termometr cieczowy (np. galowy) również podlega oddaniu do PSZOK lub apteki. W przypadku jego stłuczenia należy ostrożnie zebrać ciecz i fragmenty szkła, zabezpieczyć je i wyrzucić do odpadów zmieszanych.
Dla kogo jest termometr?
Termometr, niezależnie od rodzaju czy modelu, to uniwersalne wiekowo urządzenie, które może być wykorzystywać zarówno u dzieci, jak i dorosłych. Są jednak dedykowane modele, lepiej dopasowane do potrzeb poszczególnych grup użytkowników.
Termometr dla niemowląt i dzieci
Pod kątem rekomendacji lekarskiej dla najmłodszych pacjentów zaleca się pomiar temperatury termometrem elektronicznym, cieczowym lub na podczerwień do ucha (6). Wynika to z przebadanej dokładności klinicznej, szczególnie ważnej u dzieci i noworodków. Poszczególne modele termometrów posiadają dodatkowe funkcje jak dopasowanie alarmu gorączki do wieku, ogrzewanie końcówki do ucha lub atrakcyjny, przykuwający uwagę wygląd urządzenia.
Termometr dla dorosłych
Wybierając termometr dla dorosłych, oprócz dokładności i precyzji konieczna jest odpowiednia funkcjonalność i wygoda, łatwość przechowywania, szybkość pomiaru lub dostęp do historii pomiarów czy połączenie Bluetooth. Ułatwi to korzystanie z urządzenia i przyspieszy działanie w trakcie choroby.
Termometr do szpitala, profesjonalny
Urządzenia dedykowane do użytku profesjonalnego muszą wyróżniać się zwiększoną odpornością na użytkowanie, łatwością dezynfekcji i walidacją kliniczną, która zapewnia o powtarzalności i wiarygodności pomiaru oraz zgodnością z normami ISO i EN.
Jak wybrać termometr?
Dokładny termometr medyczny to podstawa precyzyjnego pomiaru temperatury, w warunkach domowych i profesjonalnych. Przy wyborze, oprócz osobistych preferencji, warto kierować się poniższymi wytycznymi, które pozwolą na długotrwałe, spokojne użytkowanie.
Rodzaj gwarancji - jakość i wygoda
Przy wyborze sprzętu medycznego jakim jest termometr, istotnym aspektem jest oferowana forma i długość okresu gwarancji. Wydłużenie gwarancji ponad ustawowo wymagany okres 2 lat świadczy o zaufaniu producenta do jakości swojego produktu oraz zapewnia konsumentowi większe poczucie bezpieczeństwa. Nowoczesne modele termometrów mogą być objęte nawet dożywotnią gwarancją, która zabezpiecza inwestycję w sprzęt.
Nie każda gwarancja jest realizowana w ten sam sposób – wyróżniającą się formą na rynku jest formuła „od drzwi do drzwi”, która pozwala zrealizować serwisowanie sprzętu bez dodatkowych kosztów i wychodzenia z domu.

Oznakowania, testy, walidacje kliniczne i certyfikaty – sprawdzona wiarygodność pomiaru
Znak CE
Każdy wyrób medyczny dopuszczony do sprzedaży w Europejskim Obszarze Gospodarczym powinien posiadać oznaczenie CE (Conformité Européenne). Świadczy ono o spełnieniu unijnych wymogów bezpieczeństwa, zdrowia i ochrony środowiska.
Termometry są urządzeniem pomiarowym, dlatego do przyznania znaku CE wymagany jest udział jednostki notyfikowanej. Numery znajdujące się po tym znaku wskazują konkretną jednostkę, która kontrolowała zgodność urządzenia z rozporządzeniem w sprawie wyrobów medycznych (13).
Walidacja kliniczna
Jednym z najbardziej wiarygodnych sposobów na potwierdzenie dokładności pomiaru jest przeprowadzenie walidacji klinicznej, zgodnie z międzynarodowymi protokołami, np. ISO 80601-2-56. Weryfikacja odbywa się na zróżnicowanej grupie pacjentów w kontrolowanych warunkach, a wyniki porównuje się m.in. do pomiaru termometrem cieczowym, uznanym za standard pomiaru temperatury ciała. Szczególnie istotną grupą kliniczną są dzieci, ponieważ to u nich niedokładny pomiar może prowadzić do najpoważniejszych konsekwencji. Przy wyborze termometru warto zwrócić uwagę, czy został przetestowany z uwzględnieniem potrzeb młodego organizmu.
Dyrektywa RoHS
Aby zwiększyć bezpieczeństwo użytkownika, wyroby medyczne na rynku europejskim muszą spełniać wymagania dyrektywy RoHS II, obowiązującej od dnia 3 stycznia 2013 roku, ograniczającej wykorzystanie niebezpiecznych substancji jak ołów, rtęć, kadm, czy – od 22 lipca 2019 roku – ftalanów (14). Wybór urządzeń od sprawdzonego dostawcy to pewność, że normy europejskie są spełnione i zachowane.

Stopień ochrony obudowy
Aby określić zabezpieczenie urządzenia przed wnikaniem kurzu, wilgoci czy wody, wykorzystuje się ustandaryzowany Stopnień Ochrony IP (Ingress Protection). Pierwsza cyfra określa odporność na ciała stałe, w skali od 0 do 6, druga – odporność na wodę, w skali od 0 do 8.
Użycie tej skali ułatwia wybór urządzeń elektrycznych w zależności od warunków otoczenia i potrzeb konsumenta.
Zakres i rodzaj pomiaru
Wybierając termometr warto zwrócić uwagę na obsługiwany zakres temperatur oraz czy urządzenie posiada funkcję pomiaru temperatury powierzchni. Jest to szczególnie przydatne, jeśli termometr jest elementem wyprawki dla noworodka. Urządzenie jest wtedy bardziej uniwersalne i może być wykorzystane do przygotowania kąpieli czy sprawdzenia temperatury pokarmu.
Przed zakupem warto rozważyć, jaki rodzaj pomiaru najbardziej odpowiada potrzebom domowników. Dla małych dzieci, termometr elektryczny lub douszny zapewni szybki i wiarygodny pomiar, jednak dla całej rodziny bardziej przydatny może okazać się termometr bezdotykowy, na podczerwień, który zmierzy temperaturę szybko i higienicznie.
Łatwość obsługi i dodatkowe funkcje
Na wygodę użytkowania termometru wpływa wiele czynników, takich jak intuicyjna budowa, szybkość pomiaru, funkcje ułatwiające jego interpretację, sygnały dźwiękowe, pamięć urządzenia lub wyposażenie zestawu w dodatkowe akcesoria. Technologia wykorzystywana we współczesnych termometrach jest na tyle zaawansowana, że przy wyborze można skupić się również na innych aspektach niż dokładność pomiaru, które prowadzą do zwiększenia komfortu badanego.
Czas i odległość pomiaru
Szybkość i konieczna odległość pomiaru mogą się diametralnie różnić, w zależności od modelu termometru i miejsca pomiaru. Nowoczesne urządzenia bezdotykowe wykonują pomiar z czoła z odległości nawet od 1 do 5 centymetrów, pokazując wynik już w 1 sekundę. Inne termometry wymagają kontaktu ze skórą chorego, co może stwarzać ryzyko zarażenia. Czas pomiaru pod pachą, w zależności od termometru, może trwać od kilkunastu sekund, do kilku minut.
Interpretacja temperatury i alarm gorączki
Dodatkowym ułatwieniem, szczególnie przydatnym dla rodziców, jest barwna lub dźwiękowa interpretacja temperatury oraz funkcja alarmu gorączki. Dzięki niej, użytkownik nie musi pamiętać jakie są standardowe zakresy stanu podgorączkowego i gorączki – urządzenie przypomni mu samo. Interpretacja temperatury występuje w formie ikony, podświetlenia ekranu na inny kolor lub sygnału dźwiękowego.
Alarm gorączki to dodatkowa funkcja, która szczególnie podkreśla wykrycie znacząco podniesionej temperatury, najczęściej za pomocą sygnałów wizualno-dźwiękowych.
Wbudowana pamięć pomiarów
Funkcja pamięci w termometrze ułatwia śledzenie przebiegu choroby oraz kontrolę gorączki, ułatwiając konsultację lekarską lub podejmowanie decyzji o leczeniu na podstawie historii pomiarów.
Rodzaj końcówki i dopasowanie do wieku
Dostępne warianty termometrów na rynku pozwalają na lepsze dobranie urządzenia do specjalnych potrzeb użytkownika. Modele elektroniczne mogą różnić się elastycznością końcówki termometru, co zwiększa komfort badanego pacjenta. Dodatkowe funkcje jak podgrzewanie końcówki termometru czy podświetlanie ułatwiają wykonanie pomiaru u małych dzieci.
Zasilanie i funkcja automatycznego wyłączenia
Rodzaj i ilość baterii są szczególnie ważne w momencie, gdy przeoczymy moment wymiany i musimy szybko działać. Najwygodniejszą opcją są termometry zasilane standardowymi bateriami AAA, dostępnymi w większości sklepów, nawet spożywczych.
Aby zminimalizować konieczność częstej wymiany baterii warto wybrać urządzenie wyposażone w funkcję automatycznego wyłączenia, która pozwoli na długie i energooszczędne działanie.
Dodatkowe akcesoria i skład zestawu
Akcesoria znajdujące się w zestawie są istotnym aspektem decyzyjnym przy wyborze urządzenia. Termometr z dedykowanym etui znacząco zmniejsza ryzyko uszkodzenia sprzętu, tym samym wydłużając jego żywotność i ułatwiając przechowywanie.
Dla termometrów cieczowych dodatkowo warto zwrócić uwagę, czy dostępny jest strząsacz, który pozwala bezpiecznie zbić temperaturę z urządzenia.

ŹRÓDŁA
- Sybilski AJ. Postępowanie w gorączce u dzieci – przedstawienie aktualnych rekomendacji. Lek POZ. (4/2022):315–9.
- Drab-Daniś E, Hans-Wytrychowska A. Gorączkujące dziecko - kiedy należy skierować do szpitala. Lek POZ. (4/2016):335–41.
- Jagieła J, Kochman D. Gorączka u dzieci - charakterystyka zaburzenia. Innov w Pielęgniarstwie Nauk O Zdrowiu. 31 marca 2023;8(1):116–39. doi:10.21784/IwP.2023.006
- Powiatowa Stacja Sanitarno-Epidemiologiczna w Szczecinku. Pierwsza pomoc - hipotermia [Internet]. [cytowane 27 lutego 2026]. Dostępne na: https://www.gov.pl/web/psse-szczecinek/pierwsza-pomoc---hipotermia
- Sybilski AJ, Woroń J, Życińska K, Doniec Z. Gorączka. Przyczyny, diagnostyka leczenie. 1. wyd. Warszawa: Medical Education; 2021.
- Doniec Z, Jackowska T, Sybilski A, Woroń J, Mastalerz-Migas A. GORĄCZKA u dzieci – rekomendacje postępowania w praktyce lekarza podstawowej opieki zdrowotnej – KOMPAS GORĄCZKA. Fam Med Prim Care Rev 2021 [Internet]. 1(23). Dostępne na: https://doi.org/10.5114/fmpcr.2021.102648
- Rekomendacje Polskiego Towarzystwa Ginekologów i Położników (PTGiP) oraz Polskiego Towarzystwa Medycyny Sportowej (PTMS) dotyczące aktywności fizycznej w ciąży i w czasie po porodzie. Ginekol Perinatol Prakt 2023. 8(2).
- Świątkowska-Freund M, Stęczyńska K. Przeziębiona kobieta ciężarna. Med Trib [Internet]. 2015;(3). Dostępne na: https://podyplomie.pl/medical-tribune/18102,przeziebiona-kobieta-ciezarna
- Tomaszewska O. Przeziębienie i grypa w ciąży - domowe sposoby leczenia [Internet]. MedMe.pl. Dostępne na: https://www.medme.pl/assets/Ebook_Przeziebienie_i_grypa_w_ciazy%20-%20domowe_sposoby_leczenia_MEDME_PBKM.pdf
- Jagieła J, Kochman D. Gorączka u dzieci – charakterystyka zaburzenia. Innov w Pielęgniarstwie Nauk O Zdrowiu. 2023;(1(8)):116–39.
- Rogała D. System do bezkontaktowego pomiaru temperatury ciała człowieka [Praca Dyplomowa – Magisterska]. Politechnika Warszawska Wydział Elektroniki i Technik Informacyjnych Instytut Radioelektroniki Zakład Elektroniki Jądrowej i Medycznej.
- TMF [Internet]. [cytowane 26 lutego 2026]. Kalibracja termometru krok po kroku: Najprostsze metody dla majsterkowiczów i profesjonalistów. Dostępne na: https://www.tme.eu/pl/news/library-articles/page/73976/kalibracja-termometru-krok-po-kroku-najprostsze-metody-dla-majsterkowiczow-i-profesjonalistow/
- Polskie Centrum Badań i Certyfikacji S.A. [Internet]. [cytowane 2 marca 2026]. Znak CE - co oznacza i jakie korzyści niesie dla producenta? Dostępne na: https://www.pcbc.gov.pl/pl/blog/certyfikacja/znak-ce-co-oznacza-i-jakie-korzysci-niesie-dla-producenta
- Ministerstwo Rozwoju i Technologii [Internet]. [cytowane 3 marca 2026]. Dyrektywa WEEE, ograniczenia stosowania niektórych niebezpiecznych substancji w sprzęcie elektrycznym i elektronicznym. Dostępne na: https://www.gov.pl/web/rozwoj-technologia/dyrektywa-ws-ograniczenia-stosowania-niektorych-niebezpiecznych-substancji-w-sprzecie-elektrycznym-i-elektronicznym
OPIEKA MERYTORYCZNA NAD SERWISEM
"Prawdziwe zdrowie
zaczyna się
od wiedzy"
dr n. med i n. o zdr. Beata Plewka
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska