Zapalenie oskrzelików
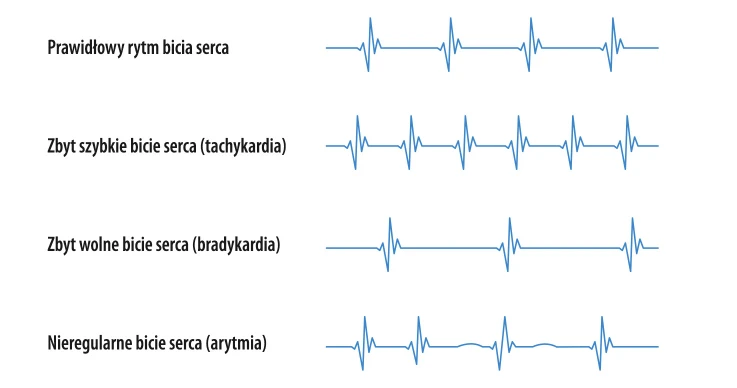
Ostre zapalenie oskrzelików jest chorobą typowo dziecięcą, która może być szczególnie niebezpieczna dla wcześniaków. Najczęściej powoduje ją zakażenie RSV, Leczenie ma na celu łagodzenie objawów i zazwyczaj odbywa się w warunkach domowych. W szczególnych warunkach dziecko wymaga hospitalizacji.