Z troską o układ oddechowy – profesjonalne inhalatory, komory, pikflometry i pulsoksymetry
Ponad 6 mln Polaków choruje na choroby układu oddechowego, co czyni je jednymi z najczęściej występujących dolegliwości w naszym kraju. Według danych NFZ u 2 mln osób zdiagnozowano astmę, choć eksperci szacują, że chorych może być nawet dwukrotnie więcej. Podobnie ponad 2 mln Polaków choruje na przewlekłą obturacyjną chorobę płuc (POChP) [1][2][3]. Dynamiczny wzrost liczby diagnozowanych schorzeń układu oddechowego wynika nie tylko ze współczesnego stylu życia, ale również zmieniających się warunków środowiskowych, takich jak rosnącypoziom zanieczyszczenia powietrza.
Leczenie astmy, przewlekłej obturacyjnej choroby płuc (POChP), alergii, mukowiscydozy oraz stanów niedotlenienia wymaga zastosowania nowoczesnych urządzeń medycznych do terapii oddechowej. Tego typu sprzęt umożliwia skuteczne dostarczanie leków bezpośrednio do układu oddechowego, pomaga w redukcji objawów i znacząco poprawia komfort życia pacjenta.
Nowoczesne urządzenia, takie jak inhalatory, komory inhalacyjne, pikflometry czy pulsoksymetry, są dedykowane do rodzaju schorzenia i potrzeb użytkownika.
WSPIERAMY OPIEKĘ PULMONOLOGICZNĄ
NOVAMA® to polska marka medyczna, która od ponad 30 lat wspiera specjalistów i pacjentów w trosce o zdrowie układu oddechowego. W ofercie znajdują się trzy specjalistyczne linie produktowe: NOVAMA, NOVAMA EXPERT oraz NOVAMA PROFESSIONAL.
Marka NOVAMA® dostarcza kompleksowe urządzenia wspierające leczenie i monitorowanie stanu zdrowia, zarówno w warunkach domowych, jak i w placówkach medycznych. Sprzęt medyczny NOVAMA dostępny jest w aptekach oraz sklepach medycznych, oferując – obok wysokiej jakości urządzeń – fachowe doradztwo, wydłużoną gwarancję oraz wygodny serwis typu „od drzwi do drzwi”.
Koncentratory tlenu
Inhalatory
Komory inhalacyjne
Pikflometry
Pulsoksymometry
KONCENTRATOR TLENU
Koncentrator tlenu to nowoczesne urządzenie medyczne stanowiące alternatywę dla tradycyjnych butli z gazem. Jego działanie polega na pobieraniu powietrza z otoczenia i poddawaniu go procesowi filtracji, dzięki czemu urządzenie nie ma ograniczonej ilości dostępnego tlenu. Następnie oczyszczony z kurzu, bakterii i innych cząstek stałych tlen jest podawany pacjentowi za pomocą maski lub kaniuli donosowej (4).
Wyróżnia się dwa podstawowe typy koncentratorów:
1. Stacjonarne – przeznaczone do użytku domowego.
2. Przenośne – umożliwiające terapię w warunkach mobilnych.
Koncentratory tlenu znajdują szerokie zastosowanie w terapii chorób układu oddechowego, takich jak przewlekła obturacyjna choroba płuc (POChP), astma, mukowiscydoza, a także w schorzeniach układu krążenia oraz chorobach nowotworowych. Zastosowanie koncentratora tlenu w odpowiednich przypadkach klinicznych poprawia wskaźniki przeżywalności u pacjentów z chorobami układu oddechowego, a także pozytywnie wpływa na koncentrację, wydolność fizyczną i ogólne samopoczucie (4).
Tlenoterapia, czyli leczenie tlenem, odbywa się zawsze pod ścisłą kontrolą lekarza. Na podstawie stanu zdrowia pacjenta specjalista indywidualnie dobiera stężenie tlenu, częstotliwość oraz czas trwania terapii. W zależności od wskazań klinicznych tlenoterapia może obejmować kilkugodzinne sesje dzienne lub całodobowe podawanie tlenu (5).
Spis treści
Tlenoterapia – definicja i znaczenie
Jak działa koncentrator tlenu?
Dla kogo przeznaczony jest koncentrator tlenu
Jak można uzyskać koncentrator tlenu?
Jak używać koncentratora tlenu?
Na co zwrócić uwagę przy wyborze koncentratora
Tlenoterapia – definicja i znaczenie
Tlenoterapia to metoda leczenia polegająca na podawaniu tlenu w zwiększonym stężeniu w stosunku do zawartości tego gazu w powietrzu atmosferycznym. Jej celem jest poprawa utlenowania krwi oraz zwiększenie dostarczania tlenu do tkanek i narządów. Tlen jako pierwiastek niezbędny do życia, odgrywa kluczową rolę w utrzymaniu prawidłowych procesów metabolicznych komórek. Jego niedobór (hipoksja) prowadzi do zaburzeń funkcjonowania narządów, a w przypadku mózgu już kilkuminutowe przerwanie dostarczania tlenu może skutkować nieodwracalnym uszkodzeniem neuronów. Celem tlenoterapii jest więc eliminacja niedotlenienia oraz ograniczenie ogólnoustrojowych następstw hipoksji, takich jak zaburzenia metaboliczne, sercowo-naczyniowe i neurologiczne (6).

Tlenoterapia stanowi istotny element postępowania terapeutycznego w chorobach układu oddechowego i krążenia, szczególnie u pacjentów z przewlekłą obturacyjną chorobą płuc (POChP), niewydolnością oddechową, chorobami serca czy nowotworami płuc. W Polsce historia tlenoterapii domowej sięga lat 80. XX wieku, kiedy to zespół prof. Jana Zielińskiego z Instytutu Gruźlicy i Chorób Płuc w Warszawie wprowadził tę metodę leczenia. Obecnie od ponad 30 lat jest ona stosowana w warunkach domowych, a około 70% pacjentów korzystających z tej formy terapii stanowią chorzy na POChP (7).
Według zaleceń GOLD 2025 (Global Initiative for Chronic Obstructive Lung Disease), długoterminowa tlenoterapia domowa (LTOT – long-term oxygen therapy) poprawia przeżywalność pacjentów z przewlekłą niewydolnością oddechową, redukuje objawy hipoksji, zwiększa tolerancję wysiłku, poprawia koncentrację, jakość snu i ogólne samopoczucie. Należy jednak pamiętać, że tlen jest lekiem i jego podaż powinna być ściśle kontrolowana przez personel medyczny, a dawkowanie dostosowane indywidualnie do stanu klinicznego pacjenta, z uwzględnieniem zarówno potencjalnych korzyści, jak i ryzyka działań niepożądanych (8).
Rodzaje tlenoterapii
Tlenoterapia czynna
Tlenoterapia czynna polega na mechanicznym wtłaczaniu tlenu do dróg oddechowych pacjenta za pomocą respiratora lub innego urządzenia wspomagającego wentylację. W tym przypadku oddech jest całkowicie wymuszony, a pacjent nie oddycha samodzielnie. Metoda ta znajduje zastosowanie głównie w warunkach szpitalnych, u pacjentów z ciężką niewydolnością oddechową lub w trakcie znieczulenia ogólnego (6). Wyróżnia się tu również różne formy wsparcia oddechowego, takie jak mechaniczna wentylacja inwazyjna (z intubacją) oraz nieinwazyjna (NWM), która nie wymaga intubacji i często stosowana jest u chorych z POChP (9).
Tlenoterapia bierna
Tlenoterapia bierna opiera się na samodzielnym, spontanicznym oddychaniu przez pacjenta powietrzem wzbogaconym w tlen. Gaz podawany jest w odpowiednim stężeniu poprzez maskę tlenową, kaniulę donosową z użyciem butli tlenowej lub koncentratora tlenu. Tlenoterapia bierna jest najczęściej stosowaną formą terapii, zarówno w warunkach szpitalnych, jak i domowych, ponieważ umożliwia pacjentowi naturalny rytm oddechowy przy jednoczesnym zwiększeniu dostępności tlenu dla organizmu (6).

Zalety tlenoterapii, na co pomaga, dlaczego warto korzystać
Długoterminowa tlenoterapia (LTOT – Long-Term Oxygen Therapy) jest jedną z najważniejszych interwencji medycznych w leczeniu przewlekłej niewydolności oddechowej. Jej skuteczność została potwierdzona badaniami klinicznymi (10). Najważniejszym celem i zarazem największą zaletą tlenoterapii jest wydłużenie przeżycia pacjentów. Zgodnie z wynikami badań NOTT (Nocturnal Oxygen Therapy Trial) i MRC (Medical Research Council), których wnioski stanowią fundament współczesnych wytycznych, stosowanie tlenu przez minimum 15 godzin na dobę u chorych na POChP z hipoksemią spoczynkową, prowadzi do statystycznie istotnego wydłużenia życia (5). Ponadto, regularne i odpowiednio dawkowane stosowanie koncentratora tlenu przynosi liczne korzyści funkcjonalne i kliniczne. Utrzymanie saturacji krwi na poziomie powyżej 90% zapobiega obciążeniu serca, redukując ryzyko rozwoju nadciśnienia płucnego i serca płucnego (cor pulmonale), które są częstymi i poważnymi powikłaniami niedotlenienia (8). Na poziomie codziennego funkcjonowania, tlenoterapia prowadzi do zmniejszenia duszności, co przekłada się na poprawę tolerancji wysiłku oraz zdolność do wykonywania podstawowych czynności życia codziennego. W efekcie, pacjenci doświadczają poprawy jakości życia i lepszego samopoczucia psychicznego. Dodatkową korzyścią jest również poprawa funkcji poznawczych i koncentracji, wynikająca z lepszego utlenowania mózgu, a także zmniejszenie liczby hospitalizacji związanych z zaostrzeniami POChP i niewydolności oddechowej (10).
Jak działa koncentrator tlenu?
Koncentrator tlenu to zaawansowany wyrób medyczny, który zrewolucjonizował długoterminową tlenoterapię domową, eliminując logistyczne wyzwania związane z transportem i wymianą ciężkich butli tlenowych. Jest to urządzenie elektromechaniczne, którego kluczową funkcją jest generowanie wysoko skoncentrowanego tlenu poprzez jego separację od azotu zawartego w powietrzu atmosferycznym. W przeciwieństwie do tradycyjnych butli, koncentrator tlenu nie magazynuje gazu w formie sprężonej, lecz aktywnie generuje tlen w sposób ciągły. Dzięki temu pacjent otrzymuje stabilne i nieprzerwane źródło tlenu o wysokiej czystości (najczęściej 90–96%). Proces ten odbywa się w zamkniętym obiegu, kontrolowanym przez układ elektroniczny, czujniki ciśnienia oraz sprężarkę powietrza. Kluczową technologią wykorzystywaną w koncentratorach jest adsorpcja zmiennociśnieniowa (PSA – Pressure Swing Adsorption). Polega ona na tym, że powietrze zasysane do urządzenia przechodzi przez filtry molekularne (zeolitowe), które wiążą azot, umożliwiając przepływ niemal czystego tlenu do układu oddechowego pacjenta.
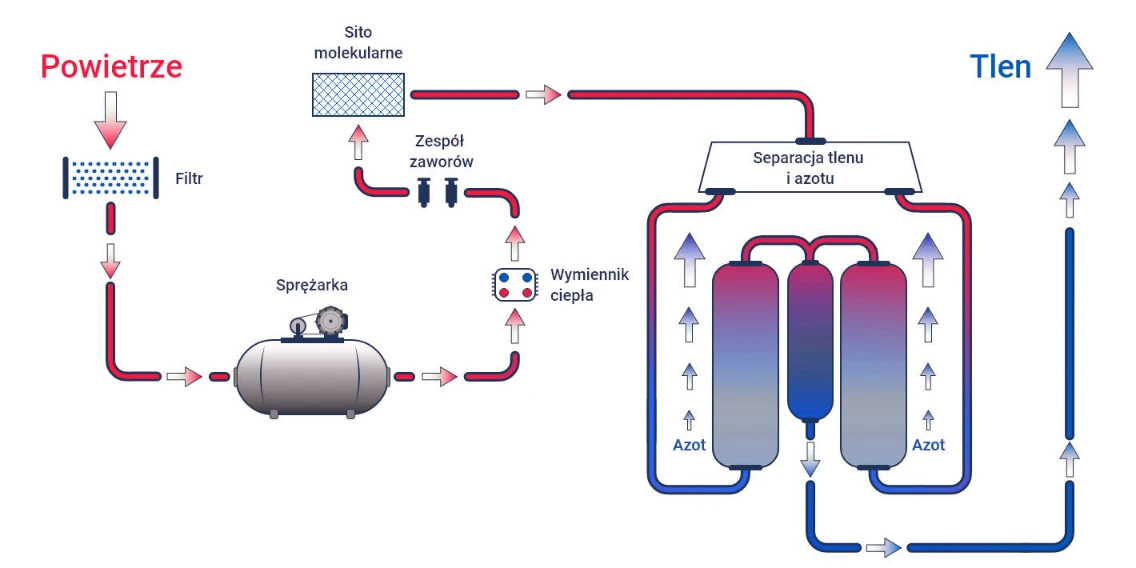
Zasada działania koncentratora tlenu
Podstawową technologią stosowaną w nowoczesnych koncentratorach tlenu jest adsorpcja zmiennociśnieniowa (PSA – Pressure Swing Adsorption).To fizyczna metoda separacji gazów, która pozwala na uzyskanie tlenu o wysokim stężeniu z powietrza atmosferycznego (11). Powietrze atmosferyczne, zawierające około 78% azotu i 21% tlenu, zostaje najpierw zassane do urządzenia, a następnie sprężone i oczyszczone z zanieczyszczeń takich jak kurz, para wodna i cząsteczki organiczne, po czym przepuszczone przez zbiornik wypełniony molekularnymi sitami. Zwykle są to kryształki zeolitu, które selektywnie adsorbują azot, pozostawiając strumień wzbogacony w tlen (12). Urządzenie posiada co najmniej dwa takie zbiorniki. Podczas gdy jeden zbiornik pracuje w fazie adsorpcji polegającej na sprężaniu i zatrzymaniu azotu, w drugim odbywa się faza regeneracji – zmniejszenie ciśnienia, desorpcja azotu i jego usunięcie na zewnątrz urządzenia (12). Dzięki cyklicznej pracy obu zbiorników proces przebiega w sposób ciągły, umożliwiając uzyskanie tlenu o czystości około 90%, który następnie trafia do użytkownika za pomocą kaniuli donosowej lub maski tlenowej (11, 12). W niektórych modelach koncentratorów stosuje się również czujniki czystości tlenu (O₂ sensors) oraz automatyczne systemy regulacji przepływu, co pozwala na utrzymanie stałej jakości i bezpieczeństwa terapii.
Elementy koncentratora tlenu
Typowy koncentrator tlenu składa się z kilku kluczowych komponentów, które wspólnie umożliwiają przekształcenie powietrza atmosferycznego w tlen o wysokiej czystości. Każdy z nich pełni określoną funkcję w procesie filtracji, sprężania i separacji gazów.
Układ wlotowy powietrza i filtry
Urządzenie zasysa powietrze z otoczenia, które przechodzi przez kilkustopniowy system filtracji: filtr wlotowy (zgrubny) zatrzymujący duże cząstki kurzu i pyłu, filtr eliminujący drobniejsze zanieczyszczenia, a następnie filtr dokładny przy sprężarce. Dzięki temu chroniona jest sprężarka i zasypy zeolitowe przed kurzem, bakteriami i innymi cząstkami stałymi (12).Sprężarka powietrza i wymiennik ciepła
Oczyszczone powietrze trafia do sprężarki (kompresora), gdzie zostaje sprężone do wymaganego ciśnienia roboczego – w wielu konstrukcjach około 20 psi (1,4 bara). W niektórych modelach stosuje się również wymiennik ciepła, który schładza powietrze, stabilizując temperaturę i poprawiając efektywność procesu (12).Zasobniki wypełnione zeolitem
Serce urządzenia stanowią zazwyczaj dwa cylindry wypełnione zeolitem (tzw. molekularne sita), które mają wysoką selektywność adsorbcji azotu z powietrza. W jednej fazie ciśnienie w jednym zbiorniku jest wysokie i azot zostaje adsorbowany, natomiast tlen przechodzi dalej; w kolejnej fazie ciśnienie spada i odbywa się regeneracja zeolitu, która usuwa zgromadzony azot (12).Zawory, regulator ciśnienia i rozdzielacz przepływu
System zaworów kieruje przepływem powietrza pomiędzy zbiornikami w cyklu adsorpcja–regeneracja. Regulator ciśnienia stabilizuje parametry robocze, a rozdzielacz przepływu (flow splitter) odpowiada za równomierne i precyzyjne dawkowanie tlenu do układu wyjściowego (12).Filtr końcowy, zbiornik buforowy i układ podający tlen pacjentowi
Po zakończeniu procesu separacji tlen przechodzi przez filtr końcowy, który usuwa ewentualne resztki zanieczyszczeń. Następnie gaz trafia do niewielkiego zbiornika buforowego, stabilizującego przepływ, a stamtąd – do pacjenta, za pośrednictwem maski tlenowej lub kaniuli donosowej (12).Panel sterowania, alarmy, czujniki czystości tlenu i układ bezpieczeństwa
Nowoczesne koncentratory tlenu wyposażone są w panel użytkownika umożliwiający regulację przepływu i włączanie urządzenia. Wbudowane czujniki monitorują stężenie tlenu, ciśnienie i temperaturę pracy, natomiast system alarmowy informuje o ewentualnych nieprawidłowościach (np. spadku czystości tlenu czy przegrzaniu). Wszystkie komponenty spełniają międzynarodowe normy bezpieczeństwa medycznego (4).
Dzięki tej konstrukcji koncentrator tlenu może nieprzerwanie dostarczać tlen o czystości rzędu zazwyczaj 90-95 % zarówno w warunkach domowych, jak i ambulatoryjnych. Wartość ta może różnić się w zależności od modelu i klasy urządzenia (12).
Parametry koncentratorów tlenu – wymogi kliniczne
Podstawowymi parametrami technicznymi decydującymi o skuteczności i bezpieczeństwie klinicznym koncentratora tlenu są stężenie (tzw. koncentracja) tlenu w gazie wyjściowym oraz przepływ. Tlen medyczny wytwarzany przez koncentrator powinien charakteryzować się czystością powyżej 90%, aby zapewnić odpowiednie utlenowanie krwi tętniczej i efektywność terapii (4).
Typowe urządzenia przeznaczone do tlenoterapii domowej dostarczają tlen z przepływem w zakresie 0,5–5 l/min, co klasyfikuje je jako koncentratory niskoprzepływowe (low-flow oxygen concentrators). W warunkach klinicznych, gdzie zapotrzebowanie na tlen jest większe np. u pacjentów z ciężką niewydolnością oddechową, stosuje się koncentratory wysokoprzepływowe (high-flow oxygen concentrators), zdolne do generowania przepływu do 10 l/min (4).
Utrzymanie odpowiedniej czystości tlenu i stabilnego przepływu jest kluczowe dla bezpieczeństwa pacjenta, ponieważ zbyt niskie stężenie tlenu może prowadzić do hipoksji, natomiast zbyt wysoki przepływ do wysuszenia błon śluzowych dróg oddechowych i zaburzeń równowagi gazowej. Dlatego zgodnie z wymogami klinicznymi, urządzenia stosowane w tlenoterapii muszą spełniać rygorystyczne normy jakości, a ich parametry powinny być regularnie monitorowane przez personel medyczny lub użytkownika domowego pod nadzorem lekarza.

Rodzaje koncentratorów tlenu
Koncentratory tlenu dzielą się na dwie główne kategorie: stacjonarne (stacjonarne, domowe) oraz przenośne (POC – Portable Oxygen Concentrators). Każda z tych grup ma odmienne cechy konstrukcyjne, zalety i ograniczenia. Wybór między stacjonarnym koncentratorem a POC powinien być dokonany na podstawie wymagań klinicznych pacjenta, stylu życia, komfortu użytkowania oraz możliwości technicznych.
Koncentratory stacjonarne
Koncentratory stacjonarne to urządzenia zaprojektowane do pracy w jednym, stałym miejscu – najczęściej w domu pacjenta. Wyróżniają się wysoką wydajnością oraz stabilnością parametrów, dzięki czemu są szczególnie polecane osobom wymagającym długotrwałej, intensywnej tlenoterapii. Aparaty stacjonarne oferują wyższy przepływ tlenu i możliwość pracy w trybie ciągłym, co stanowi istotną przewagę nad modelami przenośnymi. Ze względu na bardziej rozbudowaną konstrukcję są jednak cięższe, mniej mobilne i wymagają stałego podłączenia do zasilania sieciowego. Należy również zadbać o prawidłową wentylację pomieszczenia, aby urządzenie mogło pracować bezpiecznie i efektywnie. W praktyce koncentratory stacjonarne stanowią optymalne rozwiązanie dla pacjentów, którzy potrzebują stabilnej i nieprzerwanej podaży tlenu w warunkach domowych.


Przenośne koncentratory tlenu (POC)
Przenośne koncentratory tlenu (POC) zostały stworzone z myślą o pacjentach, którzy wymagają tlenoterapii, a jednocześnie chcą zachować mobilność oraz możliwość aktywnego funkcjonowania poza domem. Urządzenia te cechują się niewielkimi rozmiarami, lekką konstrukcją oraz możliwością zasilania bateryjnego, co umożliwia korzystanie z terapii podczas spacerów, podróży czy codziennych czynności.
W porównaniu z koncentratorami stacjonarnymi ich wydajność i maksymalny przepływ tlenu są zazwyczaj niższe, co wynika z kompaktowej budowy. Wiele modeli oferuje przepływ impulsowy, czyli podawanie dawki tlenu wyzwalanej w momencie wdechu pacjenta. Takie rozwiązanie wydłuża czas pracy baterii i zwiększa mobilność, jednak skuteczność dostarczania tlenu zależy m.in. od techniki oddychania i poziomu aktywności pacjenta.
W nowszych modelach zdarza się przepływ ciągły, choć zwykle w ograniczonym zakresie, co może być korzystne dla części pacjentów wymagających bardziej stabilnej podaży tlenu. Dzięki temu pacjent może zachować większą niezależność, ale decyzja o wyborze POC wymaga znajomości zapotrzebowania tlenowego i warunków klinicznych pacjenta (13).
Koncentrator a butla z tlenem - podobieństwa i różnice
Koncentrator tlenu i butla tlenowa spełniają to samo podstawowe zadanie – dostarczają tlen do pacjenta, wspomagając leczenie hipoksji i poprawiając utlenowanie krwi oraz tkanek Różnią się jednak zasadą działania, eksploatacją i ograniczeniami.
| Butla z tlenem | Koncentrator powietrza |
|---|---|
| Zasada uzyskania tlenu | |
| Zawiera już sprężony tlen w formie gazowej lub ciekłej, magazynowany pod wysokim ciśnieniem, a jego pobór następuje poprzez reduktor i przepływomierz. | Pobiera powietrze z otoczenia i w sposób ciągły filtruje je, nie wymaga napełniania. |
| Zasoby tlenu | |
| Ilość dostępnego tlenu jest skończona, po wyczerpaniu butli konieczna jest wymiana lub napełnienie. | Może pracować nieprzerwanie i nie jest ograniczony objętością tlenu, co szczególnie dobrze sprawdza się w terapii długoterminowej. |
| Mobilność i logistyczne ograniczenia | |
| Są ciężkie, zajmują miejsce i wymagają transportu oraz magazynowania, co generuje koszty i zwiększa ryzyko. | Koncentratory stacjonarne wymagają zasilania elektrycznego co ogranicza ich mobilność, choć modele przenośne (POC) pozwalają na terapię poza domem. |
| Zależność od zasilania i awarie energetyczne | |
| Działa niezależnie od prądu. | Koncentratory stacjonarne są zasilane prądem, w przypadku przerwy w jego dostawie konieczne jest posiadanie zapasowego źródła tlenu lub awaryjnego zasilania. |
| Koszty eksploatacji i utrzymania | |
| Niski jednorazowy koszt, jednak konieczna jest regularna wymiana lub napełnianie. | Duży koszt zakupu, w dłuższym czasie eksploatacji jest bardziej opłacalny (14). Dodatkowe koszty w postaci regularnej konserwacji, czyszczenia filtrów i serwisu. |
| Porównanie wydajności klinicznej | |
| W badaniach porównawczych między przenośnymi koncentratorami a butlami tlenowymi u pacjentów z chorobami płuc wykazano, że podczas marszu nie stwierdzono istotnych różnic w saturacji (SpO₂)(15). | |
Chociaż koncentrator tlenu zapewnia nieprzerwany dostęp do tlenu i może generować niższe koszty eksploatacyjne w długim okresie, to butla tlenowa nadal stanowi niezastąpione źródło zapasowe, szczególnie w sytuacjach awaryjnych, takich jak przerwy w dostawie energii elektrycznej.
Dla kogo przeznaczony jest koncentrator tlenu
Kwalifikacja do tlenoterapii jest ściśle regulowana przez wytyczne kliniczne i musi być potwierdzona wynikami badań, przede wszystkim gazometrii krwi tętniczej lub saturacji ocenianej metodami referencyjnymi (10). O wdrożeniu leczenia decyduje lekarz, uwzględniając stopień niedotlenienia, chorobę podstawową oraz ogólny stan pacjenta. Obsługa urządzenia jest prosta i może być prowadzona zarówno przez samodzielnego pacjenta, jak i przez opiekunów osób chorych, po odpowiednim przeszkoleniu. Koncentratory są również rutynowo wykorzystywane przez profesjonalistów medycznych w warunkach klinicznych, w placówkach opieki długoterminowej oraz w domowej opiece paliatywnej. Wskazania do tlenoterapii oraz wymagania dotyczące koncentratora różnią się w zależności od przyczyny hipoksji, a także wieku pacjenta — inne parametry i akcesoria stosuje się u dorosłych, inne u dzieci, a jeszcze inne u noworodków. Dlatego dobór właściwego urządzenia powinien zawsze uwzględniać specyfikę schorzenia, docelowy przepływ tlenu oraz bezpieczeństwo pacjenta.
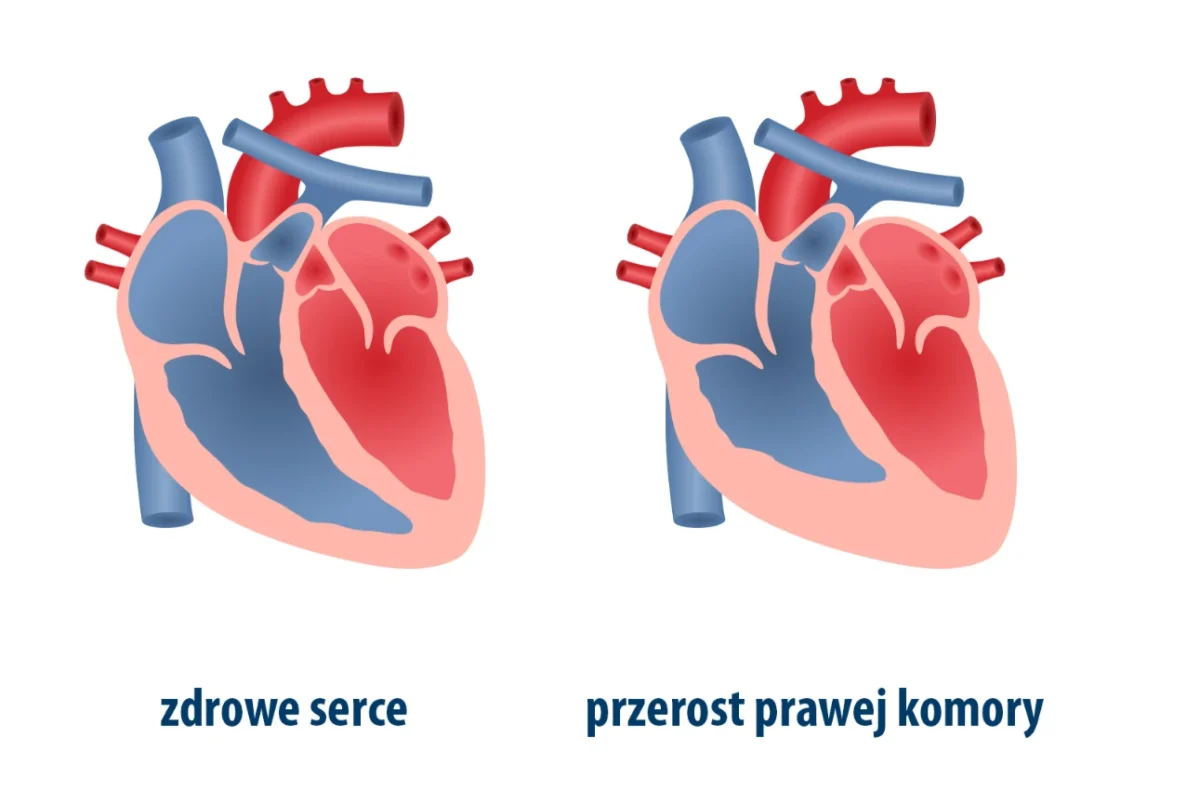
Przy jakich chorobach, w jakich sytuacjach stosuje się koncentrator tlenu
Koncentrator tlenu znajduje zastosowanie głównie w stanach, w których dochodzi do przewlekłego lub okresowego niedotlenienia tkanek wynikającego z niewystarczającej wydolności układu oddechowego lub zaburzeń wymiany gazowej. Urządzenie to stosuje się u pacjentów z przewlekłymi chorobami płuc (np. POChP), chorobami śródmiąższowymi płuc, niewydolnością serca, mukowiscydozą oraz w przypadkach, gdy występują epizody hipoksji wysiłkowej lub spoczynkowej. Tlenoterapia wspierana koncentratorem ma na celu uzupełnienie deficytu tlenu, poprawę saturacji, odciążenie układu krążenia i zmniejszenie powikłań związanych z przewlekłą hipoksją, takich jak nadciśnienie płucne czy przerost prawej komory serca (10, 16). W zależności od poziomu niedotlenienia i przebiegu choroby, decyzja o zastosowaniu koncentratora podejmowana jest przez specjalistę pulmonologa lub lekarza prowadzącego i powinna być poparta wynikami badań.
Przewlekła obturacyjna choroba płuc (POChP)
W przewlekłej obturacyjnej chorobie płuc (POChP) tlenoterapia, w postaci długoterminowej tlenoterapii domowej (LTOT – Long-Term Oxygen Therapy), jest jedną z uznanych metod terapii u pacjentów z przewlekłym, stałym niedotlenieniem spoczynkowym. Zgodnie z rekomendacjami GOLD 2025, LTOT wskazana jest u chorych ze stężeniem tlenu tętniczego (PaO₂) ≤ 55 mmHg lub saturacją ≤ 88 %, a także u pacjentów z PaO₂ pomiędzy 55 a 60 mmHg, jeśli współistnieje nadciśnienie płucne, obrzęki obwodowe czy wtórna policytemia (8). Tlenoterapia u pacjentów z POChP może poprawiać wyniki wysiłkowe, jakość życia oraz spowalniać progresję objawów klinicznych, aczkolwiek korzyści muszą być dokładnie zrównoważone z ryzykiem hiperoksji i możliwościami logistyki terapii (10).
Inne schorzenia, przy których stosowana jest tlenoterapia
Koncentratory tlenu stosuje się w wielu innych jednostkach chorobowych, w których hipoksja stanowi istotny element patologii:
- Niewydolność serca
W przewlekłej zastoinowej niewydolności serca, obniżona perfuzja i ukrwienie tkanek mogą sprzyjać utracie równowagi utlenowania. Tlenoterapia może wspomagać dostarczanie tlenu do mózgu i innych narządów, zwłaszcza podczas wysiłku. - Mukowiscydoza
W tej chorobie prowadzącej do przewlekłych infekcji i zmian strukturalnych dróg oddechowych, hipoksemia może nasilać się zwłaszcza podczas zaostrzeń, wysiłku fizycznego lub snu. W takich sytuacjach krótkotrwała suplementacja tlenu, na przykład podczas ćwiczeń lub nocą, poprawia natlenienie i może zwiększyć tolerancję wysiłku (17). - Śródmiąższowa choroba płuc
Śródmiąższowa choroba płuc (ILD – interstitial lung diseases) polega na włóknieniu miąższu płucnego i zwiększenia dystansu dyfuzji gazów, co skutkuje niedotlenieniem. Tlenoterapia może zwiększać pojemność wysiłkową, choć nie zawsze przekłada się bezpośrednio na zmniejszenie duszności w trakcie ćwiczeń (18). W praktyce, w ILD tlenoterapię stosuje się głównie w fazach zaawansowanych choroby, w stanie spoczynkowej hipoksemii lub w czasie wysiłku, aby poprawić tolerancję aktywności i zapobiec powikłaniom sercowo-płucnym, takim jak nadciśnienie płucne (19).
Jaki koncentrator tlenu dla dziecka
W pediatrii wskazania do zastosowania tlenoterapii obejmują m.in. wcześniactwo, niedotlenienie okołoporodowe, sepsę, wstrząs, zapalenie płuc, zapalenie opon mózgowych, uraz mózgu, śpiączkę, anemię, astmę czy niewydolność serca (12). W przypadku noworodków i wcześniaków terapia tlenem stanowi często element postępowania ratującego życie.
Ze względu na odmienną fizjologię układu oddechowego w porównaniu z dorosłymi, stosowanie tlenoterapii u dzieci wymaga szczególnej ostrożności. Dzieci, zwłaszcza niemowlęta i wcześniaki, charakteryzują się mniejszą pojemnością płuc, wyższą częstością oddechów oraz większym zapotrzebowaniem metabolicznym na tlen w przeliczeniu na masę ciała.
Należy podkreślić, że koncentratory tlenu zaprojektowane dla dorosłych nie powinny być stosowane u dzieci, jeśli nie posiadają odpowiedniej certyfikacji oraz badań klinicznych potwierdzających bezpieczeństwo w tej grupie wiekowej.
Jaki koncentrator tlenu dla dorosłego?
Typowy koncentrator dla dorosłych umożliwia przepływ od 0,5 do 5 l/min, z możliwością uzyskania stężenia tlenu powyżej 90%. W przypadkach zaawansowanej choroby płuc stosuje się urządzenia o wysokim przepływie (do 10 l/min), umożliwiające intensywniejszą terapię (4,12).
W odróżnieniu od pediatrii, u dorosłych ryzyko hiperoksji jest mniejsze, jednak długotrwałe stosowanie zbyt wysokich stężeń tlenu może prowadzić do retencji CO₂ i zaburzeń równowagi kwasowo-zasadowej, zwłaszcza u pacjentów z POChP(20). Z tego względu dawkowanie tlenu musi być indywidualnie dostosowane przez lekarza na podstawie wyników gazometrii i saturacji.
Nowoczesne koncentratory dla dorosłych umożliwiają ciągłe monitorowanie przepływu, pracy urządzenia i jakości powietrza, zapewniając bezpieczne i efektywne prowadzenie tlenoterapii zarówno w warunkach szpitalnych, jak i domowych.
Jak można uzyskać koncentrator tlenu?
Koncentrator tlenu to wyrób medyczny stosowany wyłącznie na zlecenie lekarza, a sposób jego pozyskania zależy od przyczyny choroby, stanu pacjenta oraz wskazań do tlenoterapii.
Sprzęt można uzyskać na kilka sposobów:
- w ramach refundacji Narodowego Funduszu Zdrowia (NFZ), jeśli tlenoterapia została zalecona zgodnie z obowiązującymi kryteriami medycznymi;
- poprzez wypożyczenie na określony czas — rozwiązanie często wybierane przy tlenoterapii krótkotrwałej lub czasowej;
- poprzez zakup w sklepie medycznym, co pozwala na stałe korzystanie z urządzenia bez ograniczeń czasowych.
Wybór rozwiązania powinien być poprzedzony konsultacją z lekarzem specjalistą, który oceni zapotrzebowanie na tlen, zaleci odpowiedni typ koncentratora oraz ustali parametry terapii, takie jak przepływ i czas stosowania.
Kto może przepisać koncentrator tlenu?
Zlecenie na koncentrator tlenu może wystawić lekarz posiadający prawo do ordynowania wyrobów medycznych w ramach NFZ. Najczęściej są to specjaliści chorób płuc, kardiolodzy, anestezjolodzy lub lekarze medycyny rodzinnej, prowadzący pacjenta w tlenoterapii długoterminowej (LTOT). W przypadku hospitalizacji zalecenie tlenoterapii i wniosek o koncentrator często wystawia lekarz prowadzący z oddziału pulmonologicznego lub intensywnej terapii.
Po uzyskaniu zlecenia pacjent musi je potwierdzić w oddziale NFZ, który wydaje decyzję o refundacji i wskazuje uprawnionego świadczeniodawcę realizującego świadczenie.

Jakie są dostępne sposoby na uzyskanie koncentratora tlenu?
Istnieją trzy podstawowe drogi uzyskania koncentratora tlenu:
- Refundacja przez NFZ
Pacjent z potwierdzonym wskazaniem lekarskim może otrzymać koncentrator w ramach świadczenia „tlenoterapia domowa” (21). NFZ pokrywa koszty urządzenia oraz jego serwis, a sprzęt dostarcza uprawniona firma medyczna. Pacjent korzysta z niego bezpłatnie przez okres ważności zlecenia, zwykle 6–12 miesięcy, z możliwością przedłużenia. - Zakup prywatny
Możliwy w sklepach ze sprzętem medycznym stacjonarnie lub online. To rozwiązanie dla osób, które nie kwalifikują się do refundacji lub potrzebują przenośnego urządzenia dodatkowo do modelu refundowanego. Ceny koncentratorów wahają się od ok. 2 000 do 10 000 zł w zależności od parametrów technicznych i klasy urządzenia. - Wypożyczenie koncentratora
Oferowane przez wiele firm zajmujących się sprzętem medycznym. To korzystne rozwiązanie w przypadku krótkotrwałej terapii np. po zapaleniu płuc lub w okresie rekonwalescencji. Firmy zapewniają transport, instruktaż obsługi oraz często 24-godzinny serwis techniczny. Koszt to około. 150–400 zł za miesiąc użytkowania w zależności od modelu i warunków umowy.
Jak używać koncentratora tlenu?
Prawidłowe korzystanie z koncentratora tlenu wymaga ścisłego przestrzegania zaleceń lekarskich oraz bezwzględnych zasad bezpieczeństwa użytkowania. Urządzenie należy zawsze ustawiać w dobrze wentylowanym pomieszczeniu, z zachowaniem minimalnego odstępu 15–30 cm od ścian, mebli i innych przedmiotów, aby zapewnić niezakłócony przepływ powietrza do wlotu. Kluczowe jest trzymanie koncentratora z dala od źródeł ciepła i otwartego ognia, ponieważ tlen zwiększa palność materiałów (10). Przed każdym użyciem należy skontrolować czystość filtrów wlotowych oraz prawidłowe podłączenie kaniuli lub maski tlenowej. Regularne czyszczenie elementów mających kontakt z pacjentem jest niezbędne do minimalizacji ryzyka zakażeń układu oddechowego (4).
Jak ustawić i jak stosować?
Prawidłowe tytrowanie (indywidualne dobieranie) przepływu tlenu jest kluczowe dla skuteczności i bezpieczeństwa terapii (10). Decyzję o przepływie L/min podejmuje wyłącznie lekarz na podstawie wyników gazometrii krwi tętniczej (PaO2) lub monitorowania saturacji (SpO2)(4). Standardowy przepływ w domu wynosi zwykle od 1 do 5 litrów na minutę, co w przypadku koncentratora pozwala osiągnąć stężenie tlenu ≥90% (10). Tlenoterapię należy prowadzić, stosując kaniulę donosową lub maskę, zgodnie z zaleceniem lekarskim (4). Należy stale monitorować, czy przepływ jest wystarczający do osiągnięcia głównego celu terapii: utrzymania saturacji na poziomie ≥ 90% w spoczynku, a u niektórych pacjentów również podczas wysiłku(10). Zbyt wysoki przepływ może prowadzić do niebezpiecznej hiperkapnii (nagromadzenia CO2) u chorych z POChP, natomiast zbyt niski skutkuje utrzymującym się niedotlenieniem (10). W trakcie terapii wskazane jest regularne używanie pulsoksymetru do weryfikacji efektów leczenia, zwłaszcza w początkowym okresie.
Kiedy należy stosować koncentrator tlenu?
Tlenoterapia długoterminowa (LTOT) jest wskazana w przypadkach przewlekłej hipoksemii u stabilnych klinicznie pacjentów (10). Wskazania do rozpoczęcia terapii są ściśle zdefiniowane w międzynarodowych wytycznych ATS (American Thoracic Society) i ERS (European Respiratory Society). Należą do nich:
- Ciężka hipoksemia spoczynkowa
Ciśnienie parcjalne tlenu we krwi tętniczej (PaO2) ≤ 55 mmHg lub saturacja hemoglobiny tlenem (SpO2) ≤ 88%, potwierdzone w spoczynku przy oddychaniu powietrzem atmosferycznym (10). - Umiarkowana hipoksemia spoczynkowa
PaO2 w zakresie 56–59 mmHg w połączeniu z dowodami na powikłania sercowo-naczyniowe lub krwiotwórcze, takie jak nadciśnienie płucne, obrzęki obwodowe, które są oznaką niewydolności prawej komory, lub policytemia polegająca na nadmiernej produkcji krwinek czerwonych (4).


Jak często stosować koncentrator tlenu
Aby osiągnąć udowodnione korzyści kliniczne, w tym poprawę przeżywalności i jakości życia, długoterminowa tlenoterapia (LTOT) musi charakteryzować się odpowiednio długim czasem stosowania. Zgodnie z wytycznymi, minimalny czas terapii wynosi co najmniej 15 godzin na dobę (4,10). Optymalne wyniki, potwierdzone badaniami klinicznymi, uzyskuje się przy stosowaniu tlenu przez 18–24 godziny na dobę (4). Ostateczny czas terapii zawsze określa lekarz, jednak pacjent musi rozumieć znaczenie regularności i przestrzegania zaleceń dotyczących liczby godzin stosowania tlenu. Niezbędnym elementem monitorowania leczenia są systematyczne wizyty kontrolne i badania gazometryczne, które pozwalają ocenić skuteczność tlenoterapii oraz potwierdzić, czy pacjent stosuje ją zgodnie z zaleceniami (4).
Na co zwrócić uwagę przy wyborze koncentratora
Wybór odpowiedniego koncentratora tlenu jest złożoną decyzją, która musi być oparta na indywidualnych potrzebach pacjenta, zaleconym przepływie tlenu (L/min) oraz rodzaju terapii. Warto zwrócić uwagę nie tylko na podstawowe parametry techniczne, ale także na kwestie praktyczne takie jak mobilność, poziom hałasu, łatwość obsługi czy bezpieczeństwo użytkowania. Właściwie dobrane urządzenie zwiększa komfort życia pacjenta, poprawia skuteczność długoterminowej tlenoterapii i ogranicza ryzyko powikłań.
Rodzaj koncentratora tlenu
Wybierając koncentrator tlenu, warto wziąć pod uwagę styl życia pacjenta, jego poziom aktywności oraz czas, przez jaki ma korzystać z terapii każdego dnia. Na rynku dostępne są dwa główne typy urządzeń, z których każdy odpowiada innym potrzebom klinicznym i funkcjonalnym.
Koncentratory stacjonarne to aparaty o większej mocy i stabilnej, ciągłej wydajności. Zaprojektowano je do pracy w warunkach domowych, często przez wiele godzin na dobę. Wymagają stałego podłączenia do zasilania elektrycznego, a ich konstrukcja i gabaryty sprawiają, że są mniej mobilne, ale doskonale sprawdzają się w długoterminowej tlenoterapii (LTOT).

Przenośne koncentratory tlenu (POC) charakteryzują się niewielkimi rozmiarami, mniejszą masą oraz możliwością pracy na akumulatorze. Dzięki temu pozwalają pacjentowi zachować większą swobodę poruszania się i umożliwiają korzystanie z tlenoterapii podczas podróży, spacerów czy innych aktywności poza domem. Ich wydajność bywa niższa niż w przypadku modeli stacjonarnych, dlatego powinny być dobierane zgodnie z indywidualnym zapotrzebowaniem tlenowym.
Dobór odpowiedniego rodzaju koncentratora powinien uwzględniać zaleconą terapię, przepływ tlenu, tryb życia oraz możliwości pacjenta, co pozwala zapewnić optymalną skuteczność i bezpieczeństwo leczenia.

Kompaktowa budowa – rozmiar i waga
Nowoczesne koncentratory tlenu są projektowane z myślą o codziennym, wygodnym użytkowaniu. Ich kompaktowa konstrukcja i niewielka waga, szczególnie w przypadku przenośnych modeli (POC), umożliwiają wygodne przenoszenie między pomieszczeniami lub podczas podróży. W przypadku koncentratorów stacjonarnych warto zwrócić uwagę na obecność solidnych ergonomicznych uchwytów lub kółek z blokadą, które zwiększają bezpieczeństwo i stabilność w trakcie transportu.
Równie istotny jest materiał wykonania obudowy. Gładki, odporny na zarysowania plastik ułatwia czyszczenie i dezynfekcję, co sprzyja zachowaniu higieny urządzenia. Z kolei powierzchnie porowate mogą utrudniać utrzymanie czystości i sprzyjać gromadzeniu się kurzu.
Rodzaj zasilania i efektywność energetyczna
Większość stacjonarnych koncentratorów tlenu wymaga stałego zasilania z sieci elektrycznej. Urządzenia mobilne posiadają dodatkowo akumulator litowo-jonowy, który umożliwia korzystanie z tlenu nawet przez kilka godzin bez podłączenia do prądu. Warto zwrócić uwagę na zużycie energii oraz funkcje oszczędzania energii, które mają znaczenie przy długoterminowej terapii tlenowej.
Poziom hałasu koncentratora tlenu
Głośność pracy koncentratora tlenu ma istotny wpływ na komfort codziennego funkcjonowania pacjenta, zwłaszcza podczas nocnej terapii oraz w przypadku dzieci i niemowląt, u których nadmierny hałas może wywoływać niepokój lub zaburzać sen.
Nowoczesne urządzenia są projektowane tak, aby pracować możliwie najciszej. Poziom hałasu do około 45 dB uznaje się za komfortowy i pozwalający na stosowanie koncentratora w nocy bez nadmiernego zakłócania odpoczynku. Cicha praca urządzenia sprzyja regularnemu korzystaniu z tlenoterapii i poprawia ogólny komfort pacjenta.
Podwójna filtracja powietrza
System filtracji stanowi kluczowy element koncentratora tlenu, odpowiadający zarówno za czystość dostarczanego tlenu, jak i za ochronę podzespołów urządzenia, w tym sprężarki. W nowoczesnych koncentratorach stosuje się zazwyczaj dwustopniowy proces oczyszczania powietrza, który zwiększa bezpieczeństwo terapii.
Pierwszy etap to filtr wstępny (zgrubny), najczęściej umieszczony z tyłu obudowy. Jego zadaniem jest zatrzymywanie większych cząstek, takich jak kurz czy pył, które mogłyby negatywnie wpływać na żywotność sprężarki i wydajność pracy urządzenia.
Następnie powietrze przechodzi przez filtr końcowy, często określany jako filtr cienki, bakteryjny lub cząsteczkowy. Odpowiada on za usuwanie drobnych zanieczyszczeń oraz mikroorganizmów, co pomaga utrzymać wysoki poziom czystości tlenu dostarczanego pacjentowi i ogranicza ryzyko infekcji dróg oddechowych.
Regularna kontrola i wymiana filtrów, zgodnie z instrukcją producenta, ma istotne znaczenie dla bezpieczeństwa i trwałości koncentratora.
Bezpieczeństwo koncentratora tlenu
Bezpieczeństwo użytkowania jest kluczowym aspektem przy wyborze wyrobu medycznego. Obejmuje ono zarówno materiały konstrukcyjne, jak i zabezpieczenia techniczne. Urządzenia medyczne powinny spełniać również rygorystyczne normy oraz posiadać certyfikaty np. CE0123.


Bez ftalanów i lateksu
Koncentrator tlenu oraz jego akcesoria, w tym maski, kaniule i przewody, powinny być wykonane z biokompatybilnych materiałów, bez dodatku lateksu naturalnego i ftalanów. Takie rozwiązanie minimalizuje ryzyko reakcji alergicznych, podrażnień skóry i błon śluzowych, co ma szczególne znaczenie podczas długotrwałej, codziennej tlenoterapii.
Zawór przeciwpożarowy
Ze względu na to, że tlen znacznie zwiększa intensywność spalania, koncentratory tlenu muszą być wyposażone w odpowiednie zabezpieczenia przeciwpożarowe. Jednym z najważniejszych elementów jest zawór ognioodporny (zawór przeciwpożarowy), który w sytuacji zagrożenia — np. przegrzania urządzenia, zwarcia czy pojawienia się ognia — automatycznie odcina dopływ tlenu.
Takie rozwiązanie minimalizuje ryzyko rozprzestrzeniania się pożaru i stanowi kluczowy element bezpieczeństwa podczas eksploatacji koncentratora tlenu zarówno w warunkach domowych, jak i klinicznych.
Zawór bezpieczeństwa
Zawór bezpieczeństwa chroni zarówno urządzenie, jak i pacjenta przed wytworzeniem nadmiernego ciśnienia w układzie tlenowym. Zabezpieczenie to, w połączeniu z funkcją ochrony przed przegrzaniem, zwiększa stabilność i bezpieczeństwo pracy koncentratora.
Nawilżacz powietrza w zestawie
Wielogodzinna tlenoterapia może prowadzić do wysuszania i podrażnienie błon śluzowych nosa oraz górnych dróg oddechowych. Z tego powodu stacjonarny koncentrator powinien posiadać nawilżacz powietrza, który zwiększa komfort oddychania i zmniejsza ryzyko suchości w nosie oraz gardle.

Tryb pracy koncentratora tlenu
Koncentratory tlenu mogą pracować w jednym z kilku trybów: ciągłym, pulsacyjnym lub inaczej na żądanie. Wybór odpowiedniego trybu powinien zawsze wynikać z zaleceń lekarza, ponieważ zależy on od stanu klinicznego pacjenta, jego zapotrzebowania na tlen.
- Tryb ciągły (Continuous Flow)
Dostarcza tlen w stałym, nieprzerwanym przepływie, niezależnie od fazy oddechu pacjenta. Jest zalecany zwłaszcza podczas terapii nocnej oraz u osób, które mają duże, stałe zapotrzebowanie na tlen lub trudności z regularnym oddychaniem przez nos. Zapewnia stabilne nasycenie tlenem, ale zużywa więcej energii i tlenu. - Tryb pulsacyjny (Pulse Dose / Demand Flow)
W trybie pulsacyjnym koncentrator podaje tlen tylko w momencie wdechu pacjenta, co jest wykrywane przez czujnik w urządzeniu. Dzięki temu ogranicza straty tlenu i znacząco wydłuża czas pracy akumulatora, co czyni go idealnym rozwiązaniem w urządzeniach przenośnych. Badania wskazują, że tryb pulsacyjny jest bardziej efektywny pod względem zużycia tlenu, choć tryb ciągły dostarcza większą całkowitą objętość gazu) (13).
W badaniu klinicznym porównującym oba tryby u pacjentów z przewlekłą obturacyjną chorobą płuc (POChP) i hipoksemią wykazano, że średnie wartości saturacji tlenem (SpO₂) były porównywalne. Jednak u około 20% pacjentów tryb na żądanie dawał nieco niższą saturację, co potwierdza konieczność indywidualnego dopasowania trybu pracy koncentratora (22).
W praktyce oznacza to, że osoby korzystające z tlenoterapii w domu lub w nocy zwykle lepiej tolerują tryb ciągły, natomiast pacjenci aktywni w ciągu dnia, potrzebujący mobilności i dłuższego czasu pracy urządzenia, mogą z powodzeniem korzystać z trybu pulsacyjnego lub na żądanie o ile ich lekarz uzna to za bezpieczne i skuteczne rozwiązanie.
Regulacja przepływu powietrza
Regulacja przepływu tlenu w koncentratorze powinna umożliwiać precyzyjne dopasowanie ilości tlenu do indywidualnych potrzeb pacjenta, określonych przez lekarza. Najczęściej zakres wynosi 0,5-5 l/min lub 1–10l/min. Ustawienia realizuje się za pomocą pokrętła lub płynnego przepływomierza zwanego rotametrem, który pozwala na łatwy i precyzyjny odczyt natężenia. Dokładna regulacja jest kluczowym elementem bezpiecznej tlenoterapii, ponieważ pozwala utrzymać odpowiedni poziom saturacji i zapobiega zarówno niedotlenieniu, jak i podawaniu nadmiernych dawek tlenu.
Dodatkowe funkcje
Wybierając koncentrator tlenu, warto zwrócić uwagę na dodatkowe funkcje oferowane przez nowoczesne urządzenia. Mają one na celu nie tylko zwiększenie komfortu użytkowania, lecz przede wszystkim poprawę bezpieczeństwa i skuteczności tlenoterapii. Do udogodnień tych mogą należeć m.in. systemy alarmowe, zaawansowane czujniki jakości tlenu, funkcje monitorowania pracy urządzenia czy rozwiązania ułatwiające codzienną obsługę.
Licznik godzin pracy
Licznik godzin pracy koncentratora tlenu umożliwia kontrolowanie całkowitego czasu działania urządzenia, co jest kluczowe dla prawidłowego planowania przeglądów technicznych oraz terminowej wymiany filtrów. Regularne monitorowanie wskazań licznika pomaga utrzymać koncentrator w dobrym stanie technicznym, zapewniając jego bezawaryjne działanie i bezpieczeństwo terapii.

Funkcja alarmów
System alarmowy w koncentratorach tlenu informuje o wystąpieniu potencjalnych problemów takich jak:
- niskie stężenie tlenu
- zbyt niski przepływ
- niskie ciśnienie
- awaria sprężarki
- przegrzanie
- awaria zasilania
Niektóre modele mają funkcję wstrzymania dźwięku alarmu, jednak lepiej je pozostawić włączone ze wzgledu na bezpieczeństwo terapii.
Ekran z parametrami
W nowoczesnych koncentratorach tlenu istotnym elementem jest czytelny ekran informacyjny, który umożliwia bieżący podgląd kluczowych parametrów pracy urządzenia. Wyświetlacz LCD o wysokim kontraście i podświetleniu pozwala na szybki odczyt danych dotyczących m.in. stężenia tlenu, ciśnienia, aktywnych alarmów oraz czasu pracy. Zastosowanie intuicyjnych ikon, wskaźników graficznych oraz prostego interfejsu znacząco ułatwia obsługę koncentratora. Ma to szczególne znaczenie dla osób starszych oraz pacjentów z ograniczoną sprawnością manualną, którym wyraźny i logiczny układ informacji pomaga w bezpiecznym korzystaniu z urządzenia.

Akcesoria
W zestawie z koncentratorem tlenu powinny znajdować się podstawowe akcesoria. Ich obecność zwiększa funkcjonalność urządzenia i ułatwia codzienne użytkowanie.
Warto jednak pamiętać, że w zależności od modelu, nie wszystkie akcesoria są dołączone do zestawu, część z nich może wymagać osobnego zakupu lub okresowej wymiany zgodnie z zaleceniami producenta. Dlatego ważne jest, aby były one łatwo dostępne do nabycia.
Regularna wymiana elementów zużywalnych, takich jak filtry, maski czy kaniule, jest kluczowa dla utrzymania higieny i bezpieczeństwa tlenoterapii.

Kaniula i maski
Wybór między maską tlenową a kaniulą donosową zależy od indywidualnych potrzeb pacjenta oraz wskazań klinicznych. Kaniule donosowe są wygodniejsze w długotrwałej terapii przy niskich przepływach tlenu, umożliwiają swobodniejsze mówienie i spożywanie posiłków. Z kolei maski tlenowe pozwalają na podawanie wyższych przepływów tlenu i są stosowane w sytuacjach, gdy zapotrzebowanie tlenowe pacjenta jest większe (4).
Przy wyborze akcesoriów warto zwrócić uwagę na kilka kluczowych aspektów:
Rozmiar i dopasowanie – muszą być odpowiedniego rozmiaru do wieku i budowy pacjenta (niemowlę, dziecko, dorosły). Dobrze dopasowane akcesoria minimalizują uciekanie tlenu, podrażnienia skóry i dyskomfort podczas terapii.
Materiał – powinny być wykonane z materiałów medycznych, bez lateksu i ftalanów, aby zmniejszyć ryzyko alergii i podrażnień. Miękkie tworzywa poprawiają komfort noszenia, szczególnie przy długotrwałej terapii.
Typ przepływu – kaniule donosowe sprawdzają się przy niskich przepływach tlenu (zwykle 0,5–5 l/min), maski przy wyższych przepływach (do 10 l/min). Dobór rodzaju akcesorium powinien uwzględniać zalecenia lekarza (4).
Łatwość czyszczenia i dezynfekcji – akcesoria powinny być łatwe do mycia lub sterylizacji, aby zapobiec infekcjom.
Komfort pacjenta – elastyczne paski, miękkie końcówki i ergonomiczny kształt zwiększają komfort noszenia.
Zgodność z urządzeniem – maska lub kaniula musi być kompatybilna z koncentratorem lub systemem tlenowym, pasować do wężyka o określonej średnicy i posiadać odpowiednie złącza.
Okres eksploatacji – regularna wymiana elementów, takich jak maski i kaniule, jest kluczowa dla higieny i bezpieczeństwa terapii.
Filtry
Zapasowe filtry, zarówno zewnętrzne jak i wewnętrzne, stanowią niezbędny element prawidłowego funkcjonowania koncentratora tlenu. Regularna wymiana filtrów jest kluczowa dla utrzymania odpowiedniej jakości dostarczanego tlenu, ochrony sprężarki oraz ogólnego bezpieczeństwa pacjenta.
Ważne jest, aby filtry były łatwo dostępne i kompatybilne z modelem koncentratora, a wymiana odbywała się zgodnie z zaleceniami producenta. Niewłaściwe użytkowanie lub zaniechanie wymiany filtrów może prowadzić do spadku jakości tlenu, uszkodzenia urządzenia lub zagrożeń dla zdrowia pacjenta.


Torba
W przypadku przenośnych koncentratorów tlenu (POC) w zestawie często znajduje się torba transportowa z regulowanym pasem, która znacząco ułatwia wygodne przenoszenie urządzenia, np. podczas spaceru podróży czy codziennych aktywności.
Torba pełni również funkcję ochronną, bowiem zabezpiecza koncentrator przed drobnymi uszkodzeniami mechanicznymi oraz wpływem czynników zewnętrznych, takich jak kurz czy wilgoć.
Warto zwrócić uwagę, aby była lekka, wytrzymała, dobrze dopasowana do urządzenia i wyposażona w ergonomiczny pas naramienny, który zapewnia komfort nawet przy dłuższym użytkowaniu.
ŹRÓDŁA
- Polskie Towarzystwo Chorób Płuc (PTCHP). POChP – poważna, ale lekceważona choroba płuc [Internet]. [cyt. 2025 paź 31]. Dostępny w: https://ptchp.org/aktualnosci-post/pochp-powazna-ale-lekcewazona-choroba-pluc/
- Termedia. Nawet cztery miliony osób mogą chorować na astmę [Internet]. [cyt. 2025 paź 31]. Dostępny w: https://www.termedia.pl/akademia-zapalenia-typu-drugiego/Nawet-cztery-miliony-osob-moga-chorowac-na-astme,56003.html
- Narodowy Fundusz Zdrowia. NFZ o zdrowiu. Astma [Internet]. [cyt. 2025 paź 31]. Dostępny w: https://ezdrowie.gov.pl/portal/home/badania-i-dane/zdrowe-dane/raporty/nfz-o-zdrowiu-astma
- Hardavella G, Karampinis I, Frille A, Sreter K, Rousalova I. Oxygen devices and delivery systems. Breathe. 2019;15(3):e108–16.
- Rembert Koczulla A, Schneeberger T, Jarosch I, Kenn K, Gloeckl R. Long-Term Oxygen Therapy. Dtsch Arztebl Int. 2018;115(51–52):871–7.
- Gutysz-Wojnicka A, Małecka-Dubiela A, Rybka M, Pęgiel M. Podręcznik szkoleniowy: Opieka nad pacjentem wymagającym wysokoprzepływowej terapii tlenem. Warszawa; 2022.
- Szafrański W, Zieliński J. Domowe leczenie tlenem (DLT) w Polsce w latach 1986–2005. Adv Respir Med. 2007;75(4):331–42.
- GOLD 2025. Global Strategy for Prevention, Diagnosis and Management of COPD.
- Czajkowska-Malinowska M, Mastalerz-Migas A, Kania A, Ledwoch J. Wytyczne diagnostyki i leczenia POChP w POZ. Lekarz POZ. 2025;11(2):73–86.
- Jacobs SS, Krishnan JA, Lederer DJ, et al. Home Oxygen Therapy for Adults with Chronic Lung Disease. ATS Guideline. Am J Respir Crit Care Med. 2020;202(10):e121–41.
- Arora A, Hasan MMF. Flexible oxygen concentrators for medical applications. Sci Rep. 2021;11:14317.
- Yadav VK et al. Nanozeolites-based oxygen concentrators. Front Med [Internet]. 2023 [cyt. 2025 lis 21]. Dostępny w: https://www.frontiersin.org/journals/medicine/articles/10.3389/fmed.2023.1147373/full
- Chen JZ et al. Pulsed vs continuous oxygen delivery using realistic nasal replicas. Int J Chron Obstruct Pulmon Dis. 2017;12:2559–71.
- McAllister S et al. Cost analysis: oxygen concentrators vs cylinders in Fiji hospitals. BMC Health Serv Res. 2021;21:636.
- Khor YH et al. Portable oxygen concentrators vs cylinders during walking in interstitial lung disease. Respirology. 2017;22(8):1598–603.
- Pustkowski M, Mejza F. Domowe leczenie tlenem — podsumowanie wytycznych BTS 2015. Med Prakt. 2015;11:51–8.
- Elphick HE, Mallory G. Oxygen therapy for cystic fibrosis. Cochrane Library [cyt. 2025 lis 27]. Dostępny w: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD003884.pub4/full
- Bell EC et al. Oxygen therapy for interstitial lung disease: systematic review. Eur Respir Rev. 2017;26(143):160080.
- Fiorentù G et al. Pulmonary Hypertension Associated with Interstitial Lung Disease. Adv Ther. 2025;42(4):1627–41.
- Abdo WF, Heunks LM. Oxygen-induced hypercapnia in COPD: myths and facts. Crit Care. 2012;16(5):323.
- NFZ. Szczegółowe materiały informacyjne dot. umów o świadczenia opieki zdrowotnej. Załącznik do zarządzenia Nr 27/2006.
- Gloeckl R et al. Supplemental oxygen delivery: continuous vs demand-based systems in hypoxemic COPD patients. Respir Med. 2019;156:26–32.
OPIEKA MERYTORYCZNA NAD SERWISEM
"Prawdziwe zdrowie
zaczyna się
od wiedzy"
dr n. med i n. o zdr. Beata Plewka
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska