Z troską o układ oddechowy – profesjonalne inhalatory, komory, pikflometry i pulsoksymetry
Ponad 6 mln Polaków choruje na choroby układu oddechowego, co czyni je jednymi z najczęściej występujących dolegliwości w naszym kraju. Według danych NFZ u 2 mln osób zdiagnozowano astmę, choć eksperci szacują, że chorych może być nawet dwukrotnie więcej. Podobnie ponad 2 mln Polaków choruje na przewlekłą obturacyjną chorobę płuc (POChP) [1][2][3]. Dynamiczny wzrost liczby diagnozowanych schorzeń układu oddechowego wynika nie tylko ze współczesnego stylu życia, ale również zmieniających się warunków środowiskowych, takich jak rosnącypoziom zanieczyszczenia powietrza.
Leczenie astmy, przewlekłej obturacyjnej choroby płuc (POChP), alergii, mukowiscydozy oraz stanów niedotlenienia wymaga zastosowania nowoczesnych urządzeń medycznych do terapii oddechowej. Tego typu sprzęt umożliwia skuteczne dostarczanie leków bezpośrednio do układu oddechowego, pomaga w redukcji objawów i znacząco poprawia komfort życia pacjenta.
Nowoczesne urządzenia, takie jak inhalatory, komory inhalacyjne, pikflometry czy pulsoksymetry, są dedykowane do rodzaju schorzenia i potrzeb użytkownika.
WSPIERAMY OPIEKĘ PULMONOLOGICZNĄ
NOVAMA® to polska marka medyczna, która od ponad 30 lat wspiera specjalistów i pacjentów w trosce o zdrowie układu oddechowego. W ofercie znajdują się trzy specjalistyczne linie produktowe: NOVAMA, NOVAMA EXPERT oraz NOVAMA PROFESSIONAL.
Marka NOVAMA® dostarcza kompleksowe urządzenia wspierające leczenie i monitorowanie stanu zdrowia, zarówno w warunkach domowych, jak i w placówkach medycznych. Sprzęt medyczny NOVAMA dostępny jest w aptekach oraz sklepach medycznych, oferując – obok wysokiej jakości urządzeń – fachowe doradztwo, wydłużoną gwarancję oraz wygodny serwis typu „od drzwi do drzwi”.
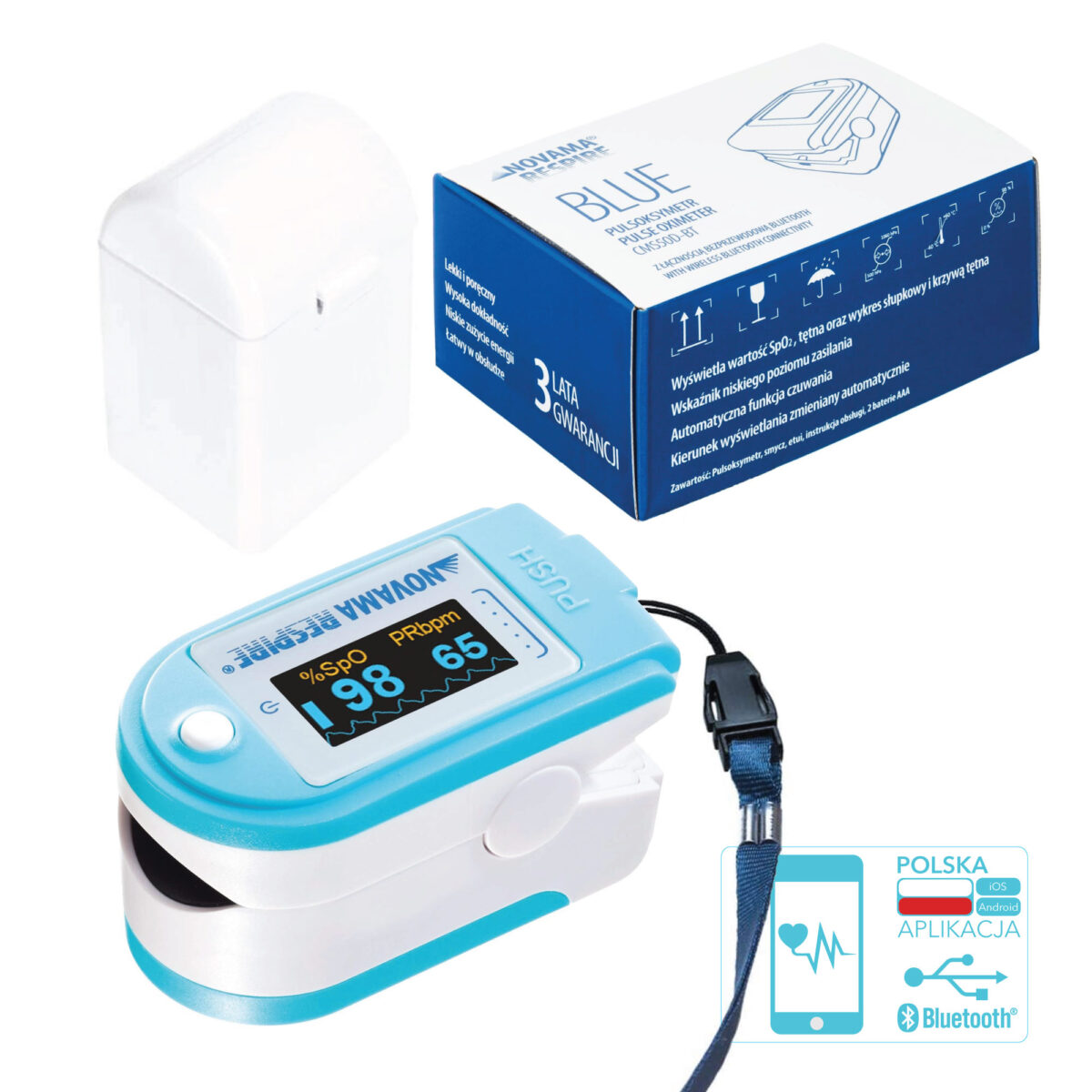
Pulsoksymometry
Inhalatory
Komory inhalacyjne
Pikflometry
Koncentratory tlenu
PULSOKSYMETR
Pulsoksymetr to niewielkie, elektroniczne urządzenie medyczne umożliwiające przezskórny, nieinwazyjny i bezbolesny pomiar wysycenia krwi tętniczej tlenem (saturacji – SpO₂) oraz częstotliwości pracy serca (pulsu, PRbpm).
Dzięki zastosowaniu dwóch długości fal świetlnych aparat odróżnia oksyhemoglobinę od hemoglobiny pozbawionej tlenu, co pozwala na szybkie i wiarygodne oszacowanie stanu utlenowania organizmu bez konieczności pobierania krwi.
W nowocześniejszych modelach możliwe jest również wykrycie obecności methemoglobiny czy karboksyhemoglobiny, które mogą wpływać na ostateczny wynik saturacji (4).
Pierwotnie pulsoksymetry stosowano głównie w placówkach medycznych na oddziałach szpitalnych, w gabinetach ambulatoryjnych oraz w ratownictwie. Wraz z pandemią COVID-19 ich popularność gwałtownie wzrosła, a urządzenia te zaczęto powszechnie wykorzystywać także w warunkach domowych, co umożliwia pacjentom samodzielną kontrolę parametrów życiowych (5,6).
Spis treści
Dla kogo przeznaczony jest pulsoksymetr?
Jak działa pulsoksymetr?
Dlaczego warto korzystać z pulsoksymetru?
Dla kogo przeznaczony jest pulsoksymetr?
Pulsoksymetr znajduje zastosowanie wszędzie tam, gdzie istnieje podejrzenie obniżonego wysycenia tlenem hemoglobiny we krwi tętniczej, które niesie za sobą ryzyko wystąpienia niedotlenienia tkanek (7). Pulsoksymetria jest powszechnie stosowana do monitorowania natlenienia na oddziałach ratunkowych, intensywnej terapii, salach operacyjnych oraz w karetkach pogotowia, m.in. do monitorowania stanu pacjenta w przypadku trudności z oddychaniem, a także podczas i po zakończeniu znieczulenia ogólnego (8). W placówkach ochrony zdrowia częściej stosuje się większe, bardziej zaawansowane modele z rozbudowanymi funkcjami pomiarowymi.
Wersje przenośne, tzw. kieszonkowe pulsoksymetry, są natomiast doskonałym rozwiązaniem do samokontroli w warunkach domowych. Szczególnie poleca się je osobom z chorobami układu oddechowego, pacjentom z chorobami serca i układu krążenia, osobom z bezdechem sennym, po zabiegach chirurgicznych – zwłaszcza jeśli istnieje ryzyko komplikacji oddechowych – oraz w opiece paliatywnej i długoterminowej (9,10). Urządzenie to sprawdza się również u sportowców monitorujących poziom natlenienia szczególnie w warunkach hipoksji treningowej lub podczas ćwiczeń o dużej intensywności, u osób przebywających na dużych wysokościach, gdzie obniżone ciśnienie parcjalne tlenu może prowadzić do spadku saturacji, a także opiekunów osób starszych i przewlekle chorych (11,12).
Dzięki szerokiemu spektrum zastosowań pulsoksymetr stał się praktycznym narzędziem wspierającym zarówno personel medyczny, jak i pacjentów oraz ich rodziny w codziennej kontroli zdrowia.
Przy jakich chorobach stosuje się pulsoksymetr?
Pulsoksymetr znajduje zastosowanie w monitorowaniu stanu zdrowia pacjentów z różnymi schorzeniami, które mogą prowadzić do niedotlenienia organizmu. Jest szczególnie przydatny u osób z przewlekłymi chorobami układu oddechowego i krążenia, u pacjentów z bezdechem sennym, a także w okresie po zabiegach operacyjnych, kiedy istnieje ryzyko powikłań oddechowych. Ponadto, podczas pandemii COVID-19 pulsoksymetry zyskały na znaczeniu jako narzędzie wczesnego wykrywania spadków saturacji u chorych, pozwalając na szybką reakcję i odpowiednią interwencję medyczną.
Pacjenci z chorobami układu oddechowego
Zakup pulsoksymetru jest szczególnie zalecany osobom z przewlekłymi chorobami układu oddechowego, takimi jak przewlekła obturacyjna choroba płuc (POChP), astma oskrzelowa, mukowiscydoza czy śródmiąższowe choroby płuc. Regularne monitorowanie saturacji u tych pacjentów umożliwia ocenę skuteczności stosowanego leczenia oraz wczesne wykrywanie zaostrzeń choroby. Spadek wysycenia krwi tlenem może pojawić się jeszcze przed wystąpieniem innych objawów pogorszenia stanu zdrowia, co pozwala na szybsze wdrożenie odpowiednich działań terapeutycznych. W warunkach nagłego zaostrzenia, np. w przebiegu POChP, pomiar saturacji dostarcza cennych informacji o stopniu niedotlenienia organizmu i może być podstawą decyzji o konieczności intensyfikacji terapii tlenowej lub skierowania pacjenta do hospitalizacji (13,14).
Pacjenci z chorobami układu krążenia
Pulsoksymetr to przydatne narzędzie nie tylko w monitorowaniu chorób układu oddechowego, lecz także w codziennej opiece nad osobami z chorobami układu krążenia takimi jak niewydolność serca, choroba wieńcowa, nadciśnienie płucne czy wrodzone lub nabyte wady serca.
Zaburzenia pracy serca i naczyń krwionośnych mogą prowadzić do upośledzenia transportu tlenu we krwi oraz perfuzji tkanek, co zwiększa ryzyko niedotlenienia organizmu. Regularne monitorowanie saturacji pozwala ocenić skuteczność leczenia oraz w porę wykryć spadki wysycenia krwi tlenem, które mogą świadczyć o pogorszeniu wydolności serca lub zwiększonym ryzyku hipoksji obciążającej mięsień sercowy (15).

Pacjenci z bezdechem sennym
Pulsoksymetr jest szczególnie przydatny w opiece nad osobami z bezdechem sennym (sleep apnea), chorobą charakteryzującą się epizodami przerwania oddychania w czasie snu, które prowadzą do spadków saturacji i niedotlenienia organizmu w nocy co może prowadzić do przewlekłego zmęczenia, zaburzeń koncentracji, a w dłuższej perspektywie do rozwoju nadciśnienia tętniczego i chorób sercowo-naczyniowych (16). Monitorowanie nocnych zmian wysycenia krwi tlenem pozwala ocenić, jak często i jak głęboko występują te spadki, co stanowi ważną informację przy ocenie skuteczności stosowanego leczenia. Dzięki danym uzyskanym z pulsoksymetru lekarz może podejmować decyzje terapeutyczne, np. modyfikować ustawienia aparatu CPAP lub wprowadzać inne interwencje mające na celu poprawę jakości snu i zapobieganie przewlekłemu niedotlenieniu (17).

Pacjenci po zabiegach operacyjnych
Monitorowanie saturacji krwi tlenem (SpO₂) jest standardem opieki pooperacyjnej, zwłaszcza po zabiegach przeprowadzanych w znieczuleniu ogólnym. Po operacjach może wystąpić szereg powikłań oddechowych, takich jak zahamowanie oddechu, aspiracja czy hipowentylacja. Przyczyną mogą być zarówno działanie leków anestetycznych, jak i ból pooperacyjny ograniczający głębokość oddychania (18).
Zastosowanie pulsoksymetru pozwala na szybkie wykrycie spadków saturacji, zanim pojawią się objawy kliniczne niedotlenienia. Dzięki temu personel medyczny może natychmiast reagować i zapobiegać poważnym konsekwencjom, takim jak hipoksemia czy zaburzenia rytmu serca. Urządzenie stanowi nieocenione wsparcie w monitorowaniu pacjentów po operacjach, umożliwiając wczesne wykrycie powikłań i dostosowanie intensywności opieki do stanu pacjenta (19).

Covid-19 a wykorzystanie pulsoksymetru
Pandemia COVID-19 znacząco zwiększyła zainteresowanie pulsoksymetrami, które stały się popularnym narzędziem do samodzielnego monitorowania stanu zdrowia. W 2020 roku Ministerstwo Zdrowia opublikowało zalecenia dla pacjentów leczonych w warunkach domowych, podkreślając konieczność regularnego monitorowania saturacji, szczególnie u osób powyżej 55. roku życia oraz u chorych odczuwających duszność spoczynkową. Zalecano wykonywanie pomiarów co kilka godzin oraz zapisywanie wyników, aby móc na bieżąco oceniać stan kliniczny (20). Spadek saturacji poniżej 90% w trakcie infekcji dróg oddechowych stanowił sygnał do wezwania pomocy medycznej. W początkowej fazie zakażenia wirusem SARS-CoV-2 saturacja zwykle utrzymuje się powyżej 95%, natomiast jej spadek poniżej tej wartości może wskazywać na rozwijającą się niewydolność oddechową i przebiegać bez wyraźnych objawów. Zjawisko to określa się jako „cichą” lub „szczęśliwą” hipoksję – pacjent może nie odczuwać duszności, mimo że krew jest niedotleniona (21).
Regularne pomiary SpO₂ pozwalają na wczesne wykrycie spadków saturacji, ocenę ciężkości choroby oraz monitorowanie skuteczności leczenia. Wyniki pulsoksymetru ułatwiają podejmowanie decyzji o ewentualnej hospitalizacji, jednocześnie pomagając zapobiegać powikłaniom niedotlenienia. Dzięki prostocie obsługi i wiarygodności pomiaru, pulsoksymetr stał się nieocenionym narzędziem w monitorowaniu pacjentów z COVID-19 w warunkach domowych, wspierając zarówno chorych, jak i personel medyczny (22).
Pulsoksymetr w sporcie i aktywnościach wysokościowych
Pulsoksymetry znajdują zastosowanie nie tylko w praktyce klinicznej i domowej opiece nad pacjentem, ale również w sytuacjach związanych z wysiłkiem fizycznym oraz przebywaniem w warunkach obniżonej zawartości tlenu w powietrzu. Sportowcy, szczególnie uprawiający dyscypliny wytrzymałościowe (np. biegi długodystansowe, triathlon, kolarstwo) lub trening wysokościowy, wykorzystują je do monitorowania saturacji krwi.
Regularne pomiary SpO₂ pomagają: monitorować adaptację organizmu do zmniejszonej dostępności tlenu, zapobiegać przetrenowaniu i przeciążeniu układu oddechowego, analizować wpływ intensywności treningu na układ krążenia i oddychanie.

Pomiary saturacji podczas treningu mogą być cennym uzupełnieniem analizy tętna i poziomu kwasu mlekowego, szczególnie w treningach wysokościowych lub w warunkach ograniczonej podaży tlenu (23).
Urządzenie jest również użyteczne dla pilotów samolotów, alpinistów czy narciarzy wysokogórskich oraz osób wykonujących skoki spadochronowe. W warunkach, gdzie ciśnienie parcjalne tlenu jest niższe, pulsoksymetr pozwala śledzić stopień utlenowania krwi i wczesne wykrycie zagrożeń, takich jak choroba wysokościowa (AMS) czy bardziej zaawansowane stany niedotlenienia. Dzięki temu użytkownicy mogą dostosować intensywność wysiłku lub czas aklimatyzacji, zwiększając bezpieczeństwo i efektywność swoich działań w warunkach obniżonej dostępności tlenu (12).
W warunkach domowych pulsoksymetr odgrywa istotną rolę w monitorowaniu pacjentów objętych tlenoterapią, zapewniając kontrolę wartości SpO₂ i umożliwiając bezpieczne dostosowanie parametrów terapii (24).
W jakim wieku można stosować pulsoksymetr?
Pulsoksymetry mogą być stosowane praktycznie we wszystkich grupach wiekowych (od noworodków po osoby starsze). Kluczowe jest jednak dobranie odpowiedniego rodzaju sondy do wieku i wielkości pacjenta oraz prawidłowe wykonanie pomiaru. W przypadku najmłodszych pacjentów urządzenia często mają formę opaski zakładanej na nadgarstek lub stopę, co ułatwia ich użycie i zapewnia większy komfort. Takie modele nierzadko oferują także dodatkowe funkcje, np. ciągły pomiar temperatury ciała, co jest szczególnie przydatne w monitorowaniu stanu zdrowia dziecka podczas infekcji.
Pulsoksymetr dla dzieci
Do pomiaru saturacji u dzieci nie należy stosować standardowych modeli pulsoksymetrów przeznaczonych dla dorosłych. Większość urządzeń zakładanych na palec jest dostosowana dopiero do dzieci ważących powyżej 10 kg, ponieważ rozmiar sondy i siła sprężyny w uchwycie mogą być zbyt duże dla mniejszych palców. U niemowląt i małych dzieci zaleca się używanie przenośnych pulsoksymetrów z zewnętrznym, wymiennym czujnikiem saturacji, który pozwala na precyzyjny i bezpieczny pomiar. Kluczowe znaczenie ma odpowiedni dobór wielkości sondy, krótki czas reakcji urządzenia, jego niewielka masa oraz minimalny dyskomfort dla małego pacjenta, także przy niskich przepływach krwi. Pulsoksymetry pediatryczne powinny być wyposażone w alarmy wizualne i dźwiękowe z regulowanymi progami i możliwością wyciszenia. Wskazania do zakupu oraz wybór odpowiedniego modelu najlepiej omówić z lekarzem prowadzącym dziecko (25).

Pulsoksymetr dla dorosłych
U dorosłych użytkowników wybór odpowiedniego pulsoksymetru jest zazwyczaj bardziej elastyczny niż w przypadku dzieci czy noworodków. Dostępna jest szeroka gama sond i modeli, które można dopasować do wielkości palca, warunków użytkowania oraz indywidualnych potrzeb pacjenta.
Mimo tej elastyczności, wymagania dotyczące dokładności pomiaru, komfortu użytkowania oraz szybkości reakcji urządzenia pozostają równie istotne. Szczególną uwagę należy zwrócić na sytuacje, w których dochodzi do obniżonej saturacji tlenem (SpO₂) lub upośledzenia perfuzji obwodowej.

Jak działa pulsoksymetr?
Pulsoksymetr działa w oparciu o zjawisko pulsoksymetrii, czyli pomiaru stopnia nasycenia hemoglobiny tlenem przy użyciu światła o dwóch długościach fal – czerwonej (ok. 660 nm) i podczerwonej (ok. 940 nm). Hemoglobina transportująca tlen (oksyhemoglobina) oraz hemoglobina zredukowana (pozbawiona tlenu) pochłaniają te fale w odmienny sposób: oksyhemoglobina absorbuje więcej promieniowania podczerwonego, a mniej czerwonego, podczas gdy hemoglobina zredukowana odwrotnie (4).
Najważniejszym elementem urządzenia jest czujnik w formie klipsa, zakładany najczęściej na palec (rzadziej na płatek ucha lub stopę). W jego wnętrzu znajduje się dioda emitująca światło oraz detektor rejestrujący ilość promieniowania, które przeszło przez tkanki i naczynia krwionośne. Analizując różnice w pochłanianiu obu rodzajów światła oraz pulsacyjny sygnał krwi tętniczej, pulsoksymetr oblicza stosunek hemoglobiny utlenowanej do całkowitej ilości hemoglobiny, czyli saturację krwi (26).
Dodatkowo urządzenie mierzy tętno, wykorzystując zmiany intensywności światła przepływającego przez naczynia w rytmie pracy serca. Dzięki temu jeden niewielki aparat dostarcza dwóch kluczowych parametrów zdrowotnych – poziomu saturacji i częstości akcji serca.
Jakie parametry bada pulsoksymetr?
Za pomocą pulsoksymetru można zmierzyć trzy kluczowe parametry: saturację krwi (SpO₂%), częstość akcji serca, czyli tętno (PR BPM), oraz wskaźnik perfuzji (PI%), obrazujący jakość przepływu krwi w miejscu pomiaru. Wskaźniki te stanowią cenne narzędzie w ocenie wydolności oddechowej i krążeniowej, a ich interpretacja pomaga szybko wykryć zaburzenia i podjąć odpowiednie działania. Warto znać znaczenie każdego z tych parametrów, ich rolę diagnostyczną oraz prawidłowe wartości.
Saturacja
Saturacja (SpO₂) to jeden z kluczowych parametrów życiowych, informujący o stopniu nasycenia hemoglobiny tlenem. Wartość ta, podawana w procentach, odzwierciedla efektywność wymiany gazowej w płucach i pozwala ocenić, jak skutecznie tlen jest dostarczany do narządów i tkanek. Regularne monitorowanie poziomu wysycenia krwi tlenem jest szczególnie ważne u osób z chorobami układu oddechowego czy krążenia, ponieważ spadek saturacji (hipoksemia) może sygnalizować poważne problemy zdrowotne, w tym rozwijające się niedotlenienie (27). Zakres prawidłowych wartości saturacji zależy od wieku i stanu zdrowia pacjenta:
Grupa pacjentów | Norma saturacji (SpO₂) | Uwagi |
Zdrowi dorośli i dzieci | 95–98% | Wartości optymalne u osób bez chorób układu oddechowego |
Osoby powyżej 70. roku życia | 94–98% | Fizjologiczny spadek wraz z wiekiem |
Pacjenci w tlenoterapii | 98–100% | Utrzymanie saturacji powyżej 95% jest celem terapii (27) |
Wartości niepokojące | < 95% | Wymaga obserwacji i ewentualnej konsultacji lekarskiej |
Wartości alarmowe | < 90% | Wyraźny sygnał niedotlenienia, wymagają natychmiastowej interwencji medycznej (28, 29) |
Obniżeniu saturacji mogą towarzyszyć objawy takie jak duszność, sinica, zawroty głowy, kaszel, zmęczenie czy senność, jednak zdarza się, że niski poziom tlenu nie daje wyraźnych objawów (28).
Niedostateczne natlenienie krwi nie jest chorobą samą w sobie, lecz objawem zaburzeń funkcjonowania układu oddechowego, krążenia(30) lub skutkiem takich czynników jak przebywanie na dużych wysokościach, zatrucie tlenkiem węgla czy palenie papierosów (31). Dlatego interpretacja wyniku i dobór odpowiedniego postępowania np. tlenoterapii powinny być zawsze uzależnione od przyczyny obniżonej saturacji.
Tętno
Drugim kluczowym parametrem mierzonym przez pulsoksymetr jest tętno, czyli liczba uderzeń serca na minutę (bpm). U zdrowych dorosłych w spoczynku powinno ono wynosić zazwyczaj 60–100 bpm, przy czym wartości 60–80 bpm są typowe dla osób niebędących w stanie wysiłku (32). Tętno powyżej 100 bpm określa się jako tachykardię, która może wskazywać m.in. na stres, gorączkę, odwodnienie czy inne problemy zdrowotne. Z kolei tętno poniżej 60 bpm to bradykardia, wymagająca w niektórych przypadkach oceny lekarskiej – wyjątek stanowią osoby aktywne fizycznie i sportowcy, u których spoczynkowe tętno może wynosić 40–60 bpm (33). Jeżeli pulsoksymetr pokazuje tętno wyższe niż 100 bpm lub niższe niż 60 bpm (u osoby dorosłej niebędącej sportowcem), może to być sygnał alarmowy wymagający konsultacji z lekarzem.
Warto pamiętać, że u noworodków i małych dzieci serce bije szybciej niż u dorosłych – w przypadku niemowląt prawidłowe wartości mieszczą się w zakresie 100–160 bpm (34).
Perfuzja
Trzecim parametrem wyświetlanym przez pulsoksymetr jest perfuzja, oznaczana skrótem PI (ang. Perfusion Index). Określa ona stosunek przepływu krwi pulsacyjnej (tętniczej) do krwi statycznej (żylnej i tkankowej), w miejscu pomiaru. Dzięki temu wskaźnikowi można ocenić stopień zaopatrzenia tkanek w krew w danym obszarze. Prawidłowe wartości PI mieszczą się w granicach 0,2–20% (35).
Pomiar ten ma charakter orientacyjny i przede wszystkim informuje, czy dane miejsce (np. palec) jest odpowiednie do wiarygodnego określenia saturacji i tętna. Zbyt niski wskaźnik perfuzji może powodować niedokładność pomiarów, co zdarza się szczególnie przy zimnych kończynach, wstrząsie, obniżonym ciśnieniu czy obrzękach. Badania wykazują, że w takich warunkach, zwłaszcza przy starszych modelach urządzeń, wyniki mogą być mniej precyzyjne (36).
Jakie istnieją rodzaje pulsoksymetrów?
Na rynku dostępnych jest wiele rodzajów pulsoksymetrów, które różnią się budową, funkcjonalnościami oraz zastosowaniem. Poniżej rodzaje najpopularniejszych pulsoksymetrów.
Pulsoksymetry napalcowe
Pulsoksymetry napalcowe to najpopularniejszy i najczęściej stosowany typ tych urządzeń. Są kompaktowe, lekkie i przenośne, dzięki czemu doskonale sprawdzają się zarówno w warunkach domowych, do samodzielnego monitorowania saturacji, jak i w placówkach medycznych, gdzie służą personelowi do szybkiej oceny stanu zdrowia pacjenta.
Urządzenie swoim kształtem przypomina klips, który zakłada się na palec, najczęściej wskazujący, środkowy lub serdeczny. Po umieszczeniu palca pomiędzy gumowe poduszeczki wynik pomiaru saturacji oraz tętna pojawia się na wyświetlaczu już po kilku sekundach.
Pulsoksymetry napalcowe są proste w obsłudze i zazwyczaj zasilane bateriami, co pozwala na ich wygodne bezprzewodowe użytkowanie w dowolnych warunkach – w domu, w podróży czy podczas pracy personelu medycznego.

Pulsoksymetry stacjonarne
Pulsoksymetry stacjonarne to urządzenia wykorzystywane głównie w placówkach medycznych, przede wszystkim w szpitalach, na oddziałach intensywnej terapii oraz w szpitalnych oddziałach ratunkowych. W porównaniu z modelami przenośnymi charakteryzują się wyższym poziomem zaawansowania technologicznego, umożliwiając precyzyjny i ciągły pomiar kluczowych parametrów życiowych pacjenta. Dzięki dużym, czytelnym ekranom personel medyczny może w szybki i wygodny sposób monitorować wyniki. Oprócz standardowego pomiaru saturacji (SpO₂) i tętna, wiele modeli pozwala także na kontrolę dodatkowych wskaźników, takich jak częstość oddechów, ciśnienie tętnicze czy temperatura ciała.
Pulsoksymetry stacjonarne są często wyposażone w system alarmowy, który natychmiast informuje personel o przekroczeniu ustalonych wartości granicznych. Takie rozwiązanie znacząco zwiększa bezpieczeństwo pacjentów, umożliwiając szybką reakcję w sytuacjach zagrożenia życia.

Pulsoksymetry nadgarstkowe
Oprócz popularnych pulsoksymetrów napalcowych dostępne są także pulsoksymetry nadgarstkowe, które działają w podobny sposób, jednak zakłada się je na nadgarstek użytkownika. Klasyczne modele tego typu wykorzystują czujnik umieszczony na palcu, co pozwala na długotrwałe monitorowanie parametrów, zwłaszcza podczas snu. Jest to szczególnie istotne u osób z bezdechem sennym lub wymagających stałej kontroli saturacji.
Coraz większą popularność zdobywa także druga grupa pulsoksymetrów nadgarstkowych, czyli urządzenia noszone w formie zegarka, smartwatcha czy opaski sportowej, z wbudowanym sensorem. Umożliwiają one ciągły pomiar saturacji i tętna, choć ich dokładność jest zazwyczaj niższa niż w przypadku profesjonalnych urządzeń medycznych. Działają na zasadzie odbicia światła od hemoglobiny, wykrywanego następnie przez czujnik, co oznacza, że im niższe nasycenie hemoglobiny tlenem, tym mniej precyzyjne wyniki pomiaru (37). Najbardziej wiarygodne są w zakresie saturacji 90–100%, a przy wartościach poniżej 80% dokładność znacząco spada (38).

Pulsoksymetry pediatryczne
Pulsoksymetry pediatryczne zostały specjalnie zaprojektowane do użytku u najmłodszych pacjentów, dla których standardowe pulsoksymetry napalcowe mogą być nieodpowiednie. W wielu przypadkach mają formę opaski zakładanej na stopę lub nadgarstek, co pozwala na wygodny i bezpieczny pomiar u niemowląt i małych dzieci. Niektóre modele są napalcowe, ale dostosowane pod względem wielkości, wagi i designu przyjaznego dzieciom, aby minimalizować dyskomfort podczas pomiaru. Istnieją również wersje wyposażone w specjalne czujniki dopasowane do anatomii niemowląt i wcześniaków, co pozwala na uzyskanie dokładniejszych i bardziej wiarygodnych wyników saturacji w tej wrażliwej grupie pacjentów (39).

Jak wykonać pomiar pulsoksymetrem?
Pulsoksymetry są urządzeniami prostymi w obsłudze. Najczęściej wystarczy je włączyć i założyć na miejsce, z którego będzie dokonywany pomiar. W zależności od modelu pomiar może być prowadzony nie tylko z palców dłoni, ale także ze stopy, płatka ucha czy skrzydełka nosa. W przypadku noworodków i małych dzieci stosuje się pulsoksymetry w formie opaski z czujnikiem zakładanej na nadgarstek lub stopę. Wynik pomiaru można zwykle odczytać już po kilku sekundach na wyświetlaczu urządzenia. Jeśli pulsoksymetr posiada wskaźnik perfuzji i pokazuje wartość mniejszą niż 0,2%, oznacza to słaby przepływ krwi. W takiej sytuacji pomiar może być niedokładny, dlatego warto wtedy zmienić miejsce pomiaru, np. na inny palec.
Pomiar pulskoksymetrem w kilku krokach
Badanie pulsoksymetrem jest bezbolesne i bezinwazyjne. Aby uzyskać wiarygodny wynik, warto postępować według kilku prostych kroków:
- Usiądź wygodnie i odpocznij przez kilka minut, aby ustabilizować tętno. Włącz urządzenie, chyba że posiadasz model, który aktywuje się automatycznie.
- Otwórz zacisk pulsoksymetru i umieść w nim palec (najlepiej wskazujący lub środkowy). Palec powinien być wsunięty tak, aby jego czubek znalazł się przy czujnikach w środkowej części urządzenia, a paznokieć był skierowany do góry.
- Zwolnij zacisk, pozwalając, aby urządzenie delikatnie objęło palec. Nie dociskaj klipsa na siłę.
- Pozostań w bezruchu podczas pomiaru, żeby nie zakłócić odczytu. Po kilku sekundach na wyświetlaczu pojawi się wynik. Niektóre urządzenia dodatkowo sygnalizują zakończenie pomiaru dźwiękiem.
Jak przygotować się do pomiaru?
Badanie pulsoksymetrem nie wymaga specjalnych przygotowań, jednak warto dopilnować kilku rzeczy, aby wynik był jak najbardziej wiarygodny. Pomiar najlepiej wykonywać w pozycji siedzącej, w spokojnym otoczeniu. Palec, na którym będzie mierzona saturacja, powinien być prawidłowo ocieplony, ponieważ zimne kończyny mogą zaburzać wynik. Przed badaniem umyj i osusz ręce, a z paznokcia usuń wszystko, co mogłoby zakłócić pomiar: lakier, sztuczne paznokcie, opatrunki czy zanieczyszczenia. Zbyt długie paznokcie również mogą utrudniać pomiar, dlatego warto je przyciąć. Sprawdź też stan urządzenia. Upewnij się, że baterie są naładowane lub sprawne (13).
Jakie są najczęściej popełniane błędy podczas pomiaru pulsoksymetrem?
Na wynik pomiaru pulsoksymetrem wpływa wiele czynników, dlatego warto znać najczęstsze błędy i ich unikać:
- Ruch podczas badania – nawet niewielkie drżenie czy poruszanie palcem może zaburzyć wynik pomiaru.
- Zbyt krótki czas pomiaru – urządzenie potrzebuje kilku sekund by ustabilizować wynik.
- Niska temperatura dłoni – powoduje skurcz naczyń krwionośnych, utrudniając przepływ krwi i obniżając wiarygodność pomiaru.
- Lakier do paznokci i sztuczne paznokcie – absorbują światło w sposób podobny do hemoglobiny, co może prowadzić do błędnych odczytów.
- Silne światło zewnętrzne – intensywne nasłonecznienie lub oświetlenie zakłóca pracę czujników optycznych.
- Niski przepływ krwi przez tkankę – np. przy wstrząsie, hipotermii czy chorobach naczyń obwodowych pomiar może być niedokładny.
- Nieprawidłowe umieszczenie czujnika – np. za płytko lub zbyt głęboko w klipsie może wpłynąć na wynik (8).
Dla uzyskania wiarygodnych odczytów saturację i tętno należy mierzyć w spoczynku, na czystym, ciepłym palcu, w miejscu zacienionym, zgodnie z zaleceniami producenta zawartymi w instrukcji. Dzięki temu minimalizujemy ryzyko błędnych wyników (40).
Jak interpretować wyniki pomiaru pulsoksymetrem?
Odczyt wyników z pulsoksymetru jest intuicyjny. Swój wynik powinno się odnieść do standardowych wartości:
- 95-98% – prawidłowa saturacja,
- 90–94% – może wskazywać na niedotlenienie,
- <90% – sygnał alarmowy wymagający pilnej konsultacji lub pomocy medycznej (27, 29).
Należy jednak pamiętać, że zarówno saturacja, jak i tętno mogą się zmieniać w zależności od wieku, wysiłku fizycznego, temperatury otoczenia, wysokości nad poziomem morza czy indywidualnych uwarunkowań zdrowotnych. Interpretując wyniki, zawsze warto brać pod uwagę te czynniki, a w razie wątpliwości skonsultować się z lekarzem.
Kiedy i jak często mierzyć saturację pulsoksymetrem?
U osób zdrowych, które nie zmagają się z chorobami układu oddechowego ani krążenia, regularne kontrolowanie saturacji nie jest konieczne. Inaczej wygląda sytuacja w okresach zwiększonego ryzyka infekcji dróg oddechowych, takich jak COVID-19, wówczas zaleca się wykonywanie pomiaru dwa razy dziennie o stałych porach (29). Pacjenci z chorobami przewlekłymi powinni ustalić optymalną częstotliwość badań wspólnie z lekarzem prowadzącym. Niezależnie od sytuacji, warto zapisywać wyniki, bowiem ułatwia to wychwycenie nieprawidłowości i stanowi cenne źródło informacji podczas konsultacji medycznych.
Dlaczego warto korzystać z pulsoksymetru?
Pulsoksymetr, choć nie jest obowiązkowym elementem apteczki domowej, może okazać się niezwykle przydatnym narzędziem w codziennej kontroli zdrowia. Niskie wartości saturacji krwi mogą świadczyć o rozwijającej się niewydolności oddechowej, stanowiącej poważne zagrożenie dla życia i zdrowia. Regularne monitorowanie pozwala na wczesne wykrycie nieprawidłowości i szybką interwencję medyczną, zanim pojawią się zauważalne symptomy, takie jak duszności. Odpowiednio dobrany pulsoksymetr umożliwia skuteczne monitorowanie stanu organizmu i szybkie reagowanie na niepokojące zmiany, co czyni go wartościowym wsparciem zarówno dla pacjentów przewlekle chorych, jak i osób dbających o profilaktykę.
Objawy spadku saturacji
Objawy kliniczne niedotlenienia tkanek w następstwie spadku saturacji obejmują:
- duszność,
- zmieniony stan psychiczny – rozkojarzenie lub nadmierna senność,
- mdłości, wymioty i zaburzenia żołądkowo-jelitowe,
- przyspieszony oddech lub hipowentylacja,
- arytmię,
- rozszerzenie naczyń obwodowych,
- niedociśnienie ogólne,
- śpiączkę,
- sinicę (41).

Sinica może pojawić się przy wartościach saturacji krwi na poziomie 75-85%. Widoczna jest w miejscach dobrze ukrwionych, a jej charakterystycznym objawem są sine usta. Skóra chorego jest zazwyczaj ciepła. Jeśli sinica występuje na płatku małżowiny usznej, to nie znika pod wpływem jego masażu (42).
Warto jednak pamiętać, że istnieje również niedotlenienie przebiegające bez wyraźnych objawów. W przypadku stopniowego spadku saturacji organizm może się do niego przyzwyczaić, dlatego pacjent nie odczuwa duszności mimo obniżonego poziomu tlenu we krwi (21, 43). Co więcej, samo uczucie braku powietrza nie zawsze idzie w parze z obniżeniem poziomu tlenu we krwi (44, 45), dlatego obiektywny pomiar ma szczególne znaczenie. Pojawienie się objawów w połączeniu z niską saturacją to sygnał alarmowy, który wymaga pilnej interwencji medycznej. Szybkie wykrycie niedotlenienia umożliwia wezwanie pogotowia i natychmiastowe wdrożenie leczenia, co może uratować zdrowie i życie chorego.
Konsekwencje niedotlenienia tkanek
Niedostateczne zaopatrzenie tkanek w tlen (hipoksja) to stan, który niesie ze sobą poważne zagrożenia dla zdrowia i życia. Zbyt niski poziom tlenu we krwi (hipoksemia) prowadzi do zaburzeń pracy najważniejszych układów organizmu. Szczególnie wrażliwe na hipoksję są:
- mózg – niedotlenienie powoduje utratę koncentracji, dezorientację, a w skrajnych przypadkach utratę przytomności lub trwałe uszkodzenia komórek nerwowych,
- serce – niedobór tlenu zwiększa ryzyko zaburzeń rytmu serca, niedokrwienia mięśnia sercowego i niewydolności krążenia,
- nerki i wątroba – przewlekła hipoksja może upośledzać ich funkcje metaboliczne i filtracyjne,
- układ oddechowy – długotrwała hipoksja może prowadzić do niewydolności oddechowej.
Badania wskazują, że hipoksemia w warunkach intensywnej terapii istotnie zwiększa ryzyko śmiertelności pacjentów, a u osób hospitalizowanych spadki saturacji poniżej 90% wiążą się z gorszym rokowaniem. Długotrwały niedobór tlenu wywołuje stres oksydacyjny, zaburzenia metaboliczne oraz może prowadzić do śmierci komórek. Szczególnie groźne są sytuacje, gdy niedotlenienie rozwija się powoli i bezobjawowo, ponieważ organizm potrafi się częściowo adaptować, co utrudnia szybką diagnozę. Nieleczona hipoksja może prowadzić do niewydolności oddechowej, uszkodzeń mózgu, zaburzeń rytmu serca, a nawet zgonu (46).
Wczesne rozpoznanie i monitorowanie saturacji za pomocą pulsoksymetru pozwala uniknąć większości tych powikłań poprzez szybkie wdrożenie leczenia, np. tlenoterapii lub hospitalizacji.
Jak wybrać pulsoksymetr?
Wybór pulsoksymetru zależy od wielu czynników, w tym od środowiska, w którym będzie używany. Do użytku domowego najlepiej sprawdzają się niewielkie, kompaktowe modele, które są łatwe w obsłudze i przenośne. W placówkach medycznych, takich jak szpitale czy oddziały intensywnej terapii, częściej stosuje się większe i bardziej zaawansowane urządzenia, oferujące szerszy zakres funkcji, precyzyjne pomiary. Niezależnie od miejsca użytkowania warto zwrócić uwagę na dokładność pomiaru, posiadane certyfikaty oraz dodatkowe funkcje, takie jak pomiar tętna, indeksu perfuzji, możliwość alarmów czy zapisu wyników, które zwiększają bezpieczeństwo i użyteczność urządzenia.
Certyfikowany wyrób medyczny – CE, TÜV, ISO
Kupując pulsoksymetr, warto upewnić się, że posiada on status wyrobu medycznego i jest oznaczony certyfikatem CE, który potwierdza zgodność urządzenia z europejskimi normami bezpieczeństwa i skuteczności. Na opakowaniu powinien znajdować się znak CE wraz z numerem jednostki notyfikowanej, np. CE 0123 (TÜV) lub CE 2797 (BSI Netherlands B.V.).

Dodatkowe certyfikaty, jakimi można się spotkać w przyrządach pulsoksymetrów, to ISO 10993, dotyczący biologicznej oceny wyrobów medycznych, oraz ISO 80601-2-61, czyli międzynarodowa norma określająca podstawowe wymagania dotyczące bezpieczeństwa i wydajności urządzeń do pulsoksymetrii.
Ponadto warto sprawdzić, czy marka oferująca tego typu sprzęt posiada certyfikaty ISO 13485 lub ISO 9001, które świadczą o wysokiej jakości produkcji i potwierdzają, że urządzenia spełniają międzynarodowe standardy produkcji oraz kontroli jakości.
Dokładność pomiaru pulsoksymetrem
Dokładność pomiarów pulsoksymetrem jest potwierdzana głównie w badaniach przeprowadzanych na zdrowych ochotnikach, u których kontrolowanie poziomu tlenu we krwi odbywa się w sposób bezpieczny i w zakresie umiarkowanego niedotlenienia. W związku z tym wyniki są najbardziej wiarygodne w określonych zakresach saturacji, zazwyczaj od 75% wzwyż. W sytuacjach ciężkiej hipoksemii dokładność pomiaru może być ograniczona co wynika m.in. z gorszego przepływu krwi w naczyniach obwodowych, zmian w sposobie wiązania tlenu przez hemoglobinę oraz zwiększonego wpływu zakłóceń w odczycie sygnału świetlnego. Jeżeli zależy nam na wysokiej dokładności pulsoksymetru, warto wybierać pulsoksymetry klinicznej klasy dokładności, które charakteryzują się dokładnością na poziomie ±2% dla saturacji (47) oraz ±2 uderzeń na minutę dla tętna.
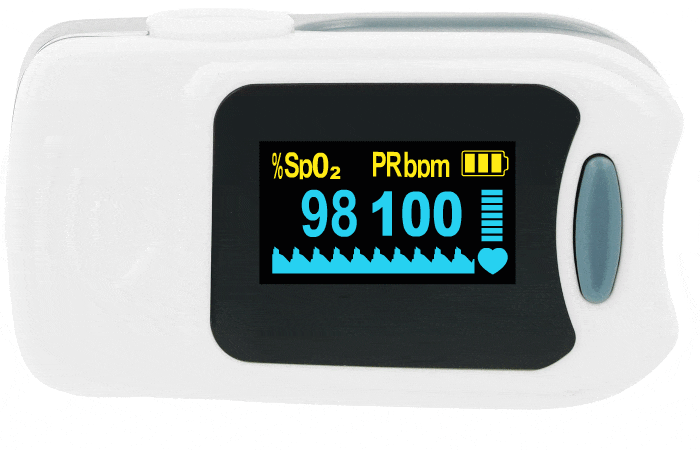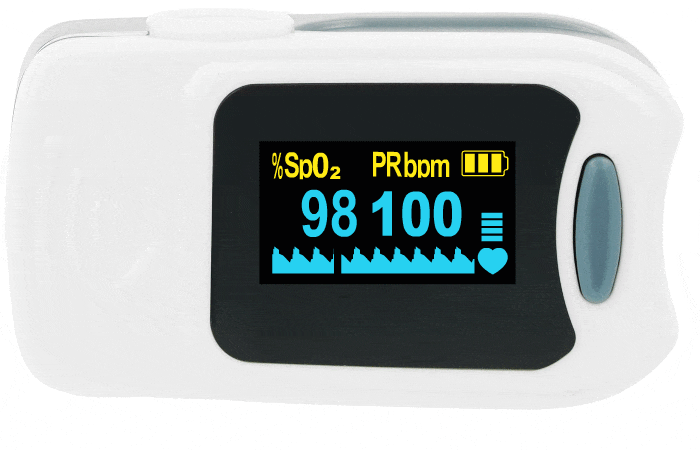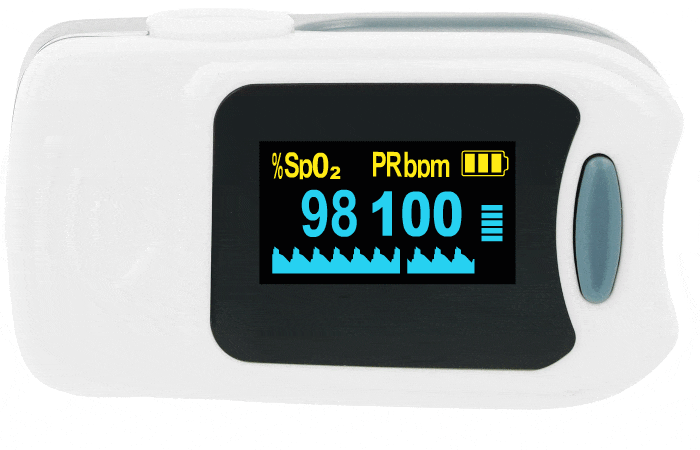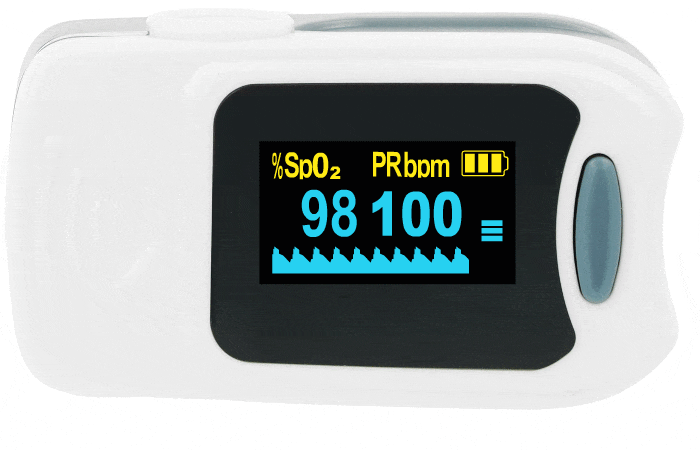
Czytelny wyświetlacz pulsoksymetru
Czytelny i ergonomiczny wyświetlacz jest kluczowym elementem pulsoksymetru, wpływającym na wygodę i szybkość odczytu wyników. Duży, podświetlany ekran z wysokim kontrastem pozwala na łatwe odczytanie danych w różnych warunkach oświetleniowych. Wiele nowoczesnych modeli oferuje dwukolorowy wyświetlacz, możliwość zmiany kierunku wyświetlania (obrót o 90° i 180°) oraz regulację jasności, co dodatkowo poprawia komfort użytkowania. Nowoczesne pulsoksymetry często wykorzystują technologię OLED (Organic Light Emitting Diode), która zapewnia wyraźny obraz przy niskim zużyciu energii, umożliwiając dłuższą pracę bez konieczności częstej wymiany baterii.
Prosta i intuicyjna obsługa pulsoksymetru
Prosta i intuicyjna obsługa jest jedną z kluczowych cech pulsoksymetrów, zwłaszcza dla pacjentów przewlekle chorych lub użytkowników niezaznajomionych z technologią. Urządzenie powinno być łatwe w użyciu, najlepiej wyposażone w jeden przycisk lub uruchamiające się automatycznie po założeniu na palec. Intuicyjny wyświetlacz i prosty mechanizm działania pozwalają szybko uzyskać wyniki pomiaru bez konieczności dodatkowej nauki.
Rodzaj zasilania pulsoksymetru
Pulsoksymetry mogą być zasilane standardowymi bateriami, najczęściej jedną lub dwiema bateriami AAA, lub posiadać wbudowany akumulator wielokrotnego ładowania. Przed zakupem warto sprawdzić, jak długo urządzenie może działać na jednym zestawie baterii lub pełnym naładowaniu akumulatora, aby zapewnić nieprzerwaną pracę i wygodę użytkowania.

Dodatkowe funkcje
Nowoczesne pulsoksymetry oferują szereg dodatkowych funkcji, które zwiększają wygodę i bezpieczeństwo użytkowania. Do najpopularniejszych należą możliwość zapamiętywania wyników pomiarów oraz synchronizacja z aplikacją na telefon, co pozwala na monitorowanie i analizę trendów saturacji (SpO₂) i tętna w dłuższym okresie. Dane te mogą być następnie udostępniane personelowi medycznemu lub członkom rodziny, co wspiera zdalną opiekę nad pacjentem.
Wiele urządzeń wyposażonych jest w algorytmy tolerancji ruchu lub funkcję „antimotion”, które minimalizują ryzyko błędów pomiarowych spowodowanych lekkim drżeniem dłoni. Zaawansowane technologie detekcji umożliwiają dokładny pomiar nawet przy niskiej perfuzji.
W trosce o bezpieczeństwo użytkowników coraz częściej stosuje się sygnalizację dźwiękową lub wizualną, ostrzegającą o spadku saturacji poniżej określonego poziomu lub o nieprawidłowej częstości tętna. Dodatkowe udogodnienia obejmują także wskaźnik poziomu baterii, tryb oszczędzania energii oraz automatyczne wyłączanie urządzenia po zakończeniu pomiaru lub kilku sekundach bezczynności, co wydłuża czas pracy na jednym źródle zasilania

ŹRÓDŁA
- ptchp.org/aktualnosci-post/pochp-powazna-ale-lekcewazona-choroba-pluc/ [Internet]. [cyt. 31 października 2025]. Dostępne na: https://ptchp.org/aktualnosci-post/pochp-powazna-ale-lekcewazona-choroba-pluc/
- Nawet cztery miliony osób mogą chorować na astmę [Internet]. [cyt. 31 października 2025]. Dostępne na: https://www.termedia.pl/.../56003.html
- NFZ o zdrowiu. Astma – ezdrowie.gov.pl [Internet]. [cyt. 31 października 2025]. Dostępne na: https://ezdrowie.gov.pl/.../nfz-o-zdrowiu-astma
- Chan ED, Chan MM, Chan MM. Pulse oximetry: Understanding its basic principles facilitates appreciation of its limitations. Respiratory Medicine. 2013;107(6):789–99.
- Bonometti F, Bernocchi P, Vitali A, et al. Usability of a continuous oxygen saturation device for home telemonitoring. Digit Health. 2023;9:20552076231194547.
- Wilkerson RG, Annous Y, Farhy E, et al. Home Pulse Oximetry Monitoring during the COVID-19 Pandemic: An Assessment of Patient Engagement and Compliance. Health Policy Technol. 2023;100776.
- Pulsoksymetria [Internet]. [cyt. 5 listopada 2025]. Dostępne na: http://www.mp.pl/social/chapter/B16.V.25.3
- Jubran A. Pulse oximetry. Crit Care. 2015;19(1):272.
- Plüddemann A, Thompson M, Heneghan C, Price C. Pulse oximetry in primary care: primary care diagnostic technology update. Br J Gen Pract. 2011;61(586):358–9.
- Bouhassira DC, Bernstein T, Fawzy A, et al. Association of Oxygen Saturation on Home Pulse Oximetry With Telephone Triage Decision. CHEST Pulm. 2025;3(1):100129.
- Tekin K, Karadogan M, Gunaydin S, et al. Everything About Pulse Oximetry—Part 2: Clinical Applications, Portable/Wearable Pulse Oximeters, Remote Patient Monitoring, and Recent Advances. J Intensive Care Med. 2023;38(10):887–96.
- Dünnwald T, Kienast R, Niederseer D, Burtscher M. The Use of Pulse Oximetry in the Assessment of Acclimatization to High Altitude. Sensors (Basel). 2021;21(4):1263.
- Mejza F. Pulsoksymetria i pulsoksymetr – najważniejsze informacje [Internet]. [cyt. 31 października 2025]. Dostępne na: http://www.mp.pl/social/article/315021
- Buekers J, Theunis J, De Boever P, Vaes AW, Koopman M, Janssen EV, et al. Wearable Finger Pulse Oximetry for Continuous Oxygen Saturation Measurements During Daily Home Routines of Patients With Chronic Obstructive Pulmonary Disease (COPD) Over One Week: Observational Study. JMIR Mhealth Uhealth. 2019;7(6):e12866.
- Pulse Oximetry in the Diagnosis of Acute Heart Failure. Revista Española de Cardiología (English Edition). 2012;65(10):879–84.
- Sutherland K, Sadr N, Bin YS, Cook K, Dissanayake HU, Cistulli PA, et al. Comparative associations of oximetry patterns in Obstructive Sleep Apnea with incident cardiovascular disease. Sleep. 2022;45(12):zsac179.
- Chiang LK. Overnight pulse oximetry for obstructive sleep apnea screening among patients with snoring in primary care setting: Clinical case report. J Family Med Prim Care. 2018;7(5):1086–9.
- Karcz M, Papadakos PJ. Respiratory complications in the postanesthesia care unit: A review of pathophysiological mechanisms. Can J Respir Ther. 2013;49(4):21–9.
- Palermo J, Tingey S, Khanna AK, Segal S. Evaluation and Prevention of Perioperative Respiratory Failure. Journal of Clinical Medicine. 2024;13(17):5083.
- Koronawirus: informacje i zalecenia [Internet]. [cyt. 13 listopada 2025]. Wdrażamy program Domowej Opieki Medycznej. Pulsoksymetr będzie monitorował stan zdrowia pacjentów w domu. Dostępne na: https://www.gov.pl/.../wdrazamy-program...
- Lee KC, Morgan AU, Chaiyachati KH, Asch DA, Xiong RA, Do D, et al. Pulse Oximetry for Monitoring Patients with Covid-19 at Home — A Pragmatic, Randomized Trial. N Engl J Med. 2022;NEJMc2201541.
- Luks AM, Swenson ER. Pulse Oximetry for Monitoring Patients with COVID-19 at Home. Potential Pitfalls and Practical Guidance. Ann Am Thorac Soc. 2020;17(9):1040–6.
- Ramchandani R, Florica IT, Zhou Z, Alemi A, Baranchuk A. Review of Athletic Guidelines for High-Altitude Training and Acclimatization. High Altitude Medicine & Biology. 2024;25(2):113–21.
- Joshi E, Mann JM, Goodwin ME, Collins AL, Atkins NE, Khor YH, et al. Perceptions of Individuals With Chronic Lung Disease on Home Use of Pulse Oximetry. Respiratory Care. 2022;67(7):801–6.
- Al-Beltagi M, Saeed NK, Bediwy AS, Elbeltagi R. Pulse oximetry in pediatric care: Balancing advantages and limitations. World J Clin Pediatr [Internet]. 2024 [cyt. 11 listopada 2025];13(3). Dostępne na: https://www.wjgnet.com/.../96950.htm
- Leppänen T, Kainulainen S, Korkalainen H, Sillanmäki S, Kulkas A, Töyräs J, et al. Pulse Oximetry: The Working Principle, Signal Formation, and Applications. W: Penzel T, Hornero R, red. Advances in the Diagnosis and Treatment of Sleep Apnea: Filling the Gap Between Physicians and Engineers [Internet]. Cham: Springer International Publishing; 2022 [cyt. 3 listopada 2025]. s. 205–18. Dostępne na: https://doi.org/10.1007/978-3-031-06413-5_12
- Saturacja – normy, pomiar [Internet]. [cyt. 3 listopada 2025]. Dostępne na: http://www.mp.pl/social/article/100226
- Torp KD, Modi P, Pollard EJ, Simon LV. Pulse Oximetry. W: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 [cyt. 13 listopada 2025]. Dostępne na: http://www.ncbi.nlm.nih.gov/books/NBK470348/
- Manual POT. Pulse Oximetry Training Manual. Geneva, Switzerland. 2011.
- Sarkar M, Niranjan N, Banyal P. Mechanisms of hypoxemia. Lung India. 2017;34(1):47–60.
- Ercan E, İlbasmış MŞ, Taşçı C. Effects of Smoking on Acute Hypobaric Hypoxia Tolerance. Hamidiye Medical Journal [Internet]. 2021 [cyt. 13 listopada 2025]; Dostępne na: https://hamidiyemedj.com/.../29291
- Sobieraj P, Siński M, Lewandowski J. Resting Heart Rate and Cardiovascular Outcomes during Intensive and Standard Blood Pressure Reduction: An Analysis from SPRINT Trial. Journal of Clinical Medicine. 2021;10(15):3264.
- Palatini P. Need for a Revision of the Normal Limits of Resting Heart Rate. Hypertension. 1999;33(2):622–5.
- Bonafide CP, Brady PW, Keren R, Conway PH, Marsolo K, Daymont C. Development of Heart and Respiratory Rate Percentile Curves for Hospitalized Children. Pediatrics. 2013;131(4):e1150–7.
- Saleh AN, Mostafa RH, Hamdy AN, Hafez AF. Pulse-oximetry Derived Perfusion Index as a Predictor of the Efficacy of Rescue Analgesia After Major Abdominal Surgeries. [Internet]. [cyt. 3 listopada 2025]; Dostępne na: https://openanesthesiajournal.com/VOLUME/14/PAGE/101/FULLTEXT/
- Poorzargar K, Pham C, Ariaratnam J, Lee K, Parotto M, Englesakis M, et al. Accuracy of pulse oximeters in measuring oxygen saturation in patients with poor peripheral perfusion: a systematic review. J Clin Monit Comput. 2022;36(4):961–73.
- Lauterbach CJ, Romano PA, Greisler LA, Brindle RA, Ford KR, Kuennen MR. Accuracy and Reliability of Commercial Wrist-Worn Pulse Oximeter During Normobaric Hypoxia Exposure Under Resting Conditions. Res Q Exerc Sport. 2021;92(3):549–58.
- Mastrototaro JJ, Leabman M, Shumate J, Tompkins KL. Performance of a Wearable Ring in Controlled Hypoxia: A Prospective Observational Study. JMIR Form Res. 2024;8:e54256.
- Phattraprayoon N, Sardesai S, Durand M, Ramanathan R. Accuracy of pulse oximeter readings from probe placement on newborn wrist and ankle. J Perinatol. 2012;32(4):276–80.
- Hafen BB, Sharma S. Oxygen Saturation. W: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 [cyt. 11 listopada 2025]. Dostępne na: http://www.ncbi.nlm.nih.gov/books/NBK525974/
- Leach RM, Treacher DF. Oxygen transport-2. Tissue hypoxia. BMJ. 1998;317(7169):1370–3.
- Wiercińska M. Sinica – sinica centralna i obwodowa. Jakie są jej przyczyny i co może oznaczać? [Internet]. [cyt. 11 listopada 2025]. Dostępne na: http://www.mp.pl/social/article/154180
- Ora J, Rogliani P, Dauri M, O’Donnell D. Happy hypoxemia, or blunted ventilation? Respiratory Research. 2021;22(1):4.
- Han J na, Zhu Y jue, Li S wei, Luo D mei, Hu Z, Van Diest I, et al. Medically unexplained dyspnea: psychophysiological characteristics and role of breathing therapy. Chin Med J (Engl). 2004;117(1):6–13.
- Higashimoto Y, Honda N, Yamagata T, Sano A, Nishiyama O, Sano H, et al. Exertional dyspnoea and cortical oxygenation in patients with COPD. European Respiratory Journal. 2015;46(6):1615–24.
- Hypoxemia in the ICU: prevalence, treatment, and outcome. Ann Intensive Care. 2018;8:82.
- Milner QJW, Mathews GR. An assessment of the accuracy of pulse oximeters. Anaesthesia. 2012;67(4):396–401.
OPIEKA MERYTORYCZNA NAD SERWISEM
"Prawdziwe zdrowie
zaczyna się
od wiedzy"
dr n. med i n. o zdr. Beata Plewka
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska