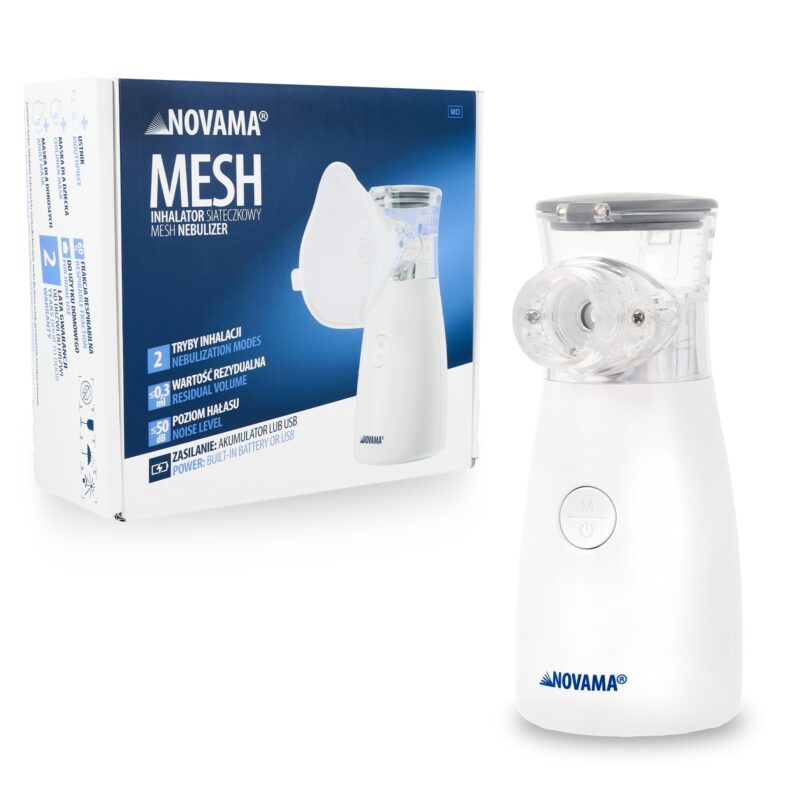
Z troską o układ oddechowy – profesjonalne inhalatory, komory, pikflometry i pulsoksymetry
Ponad 6 mln Polaków choruje na choroby układu oddechowego, co czyni je jednymi z najczęściej występujących dolegliwości w naszym kraju. Według danych NFZ u 2 mln osób zdiagnozowano astmę, choć eksperci szacują, że chorych może być nawet dwukrotnie więcej. Podobnie ponad 2 mln Polaków choruje na przewlekłą obturacyjną chorobę płuc (POChP) [1][2][3]. Dynamiczny wzrost liczby diagnozowanych schorzeń układu oddechowego wynika nie tylko ze współczesnego stylu życia, ale również zmieniających się warunków środowiskowych, takich jak rosnącypoziom zanieczyszczenia powietrza.
Leczenie astmy, przewlekłej obturacyjnej choroby płuc (POChP), alergii, mukowiscydozy oraz stanów niedotlenienia wymaga zastosowania nowoczesnych urządzeń medycznych do terapii oddechowej. Tego typu sprzęt umożliwia skuteczne dostarczanie leków bezpośrednio do układu oddechowego, pomaga w redukcji objawów i znacząco poprawia komfort życia pacjenta.
Nowoczesne urządzenia, takie jak inhalatory, komory inhalacyjne, pikflometry czy pulsoksymetry, są dedykowane do rodzaju schorzenia i potrzeb użytkownika.
WSPIERAMY OPIEKĘ PULMONOLOGICZNĄ
NOVAMA® to polska marka medyczna, która od ponad 30 lat wspiera specjalistów i pacjentów w trosce o zdrowie układu oddechowego. W ofercie znajdują się trzy specjalistyczne linie produktowe: NOVAMA, NOVAMA EXPERT oraz NOVAMA PROFESSIONAL.
Marka NOVAMA® dostarcza kompleksowe urządzenia wspierające leczenie i monitorowanie stanu zdrowia, zarówno w warunkach domowych, jak i w placówkach medycznych. Sprzęt medyczny NOVAMA dostępny jest w aptekach oraz sklepach medycznych, oferując – obok wysokiej jakości urządzeń – fachowe doradztwo, wydłużoną gwarancję oraz wygodny serwis typu „od drzwi do drzwi”.
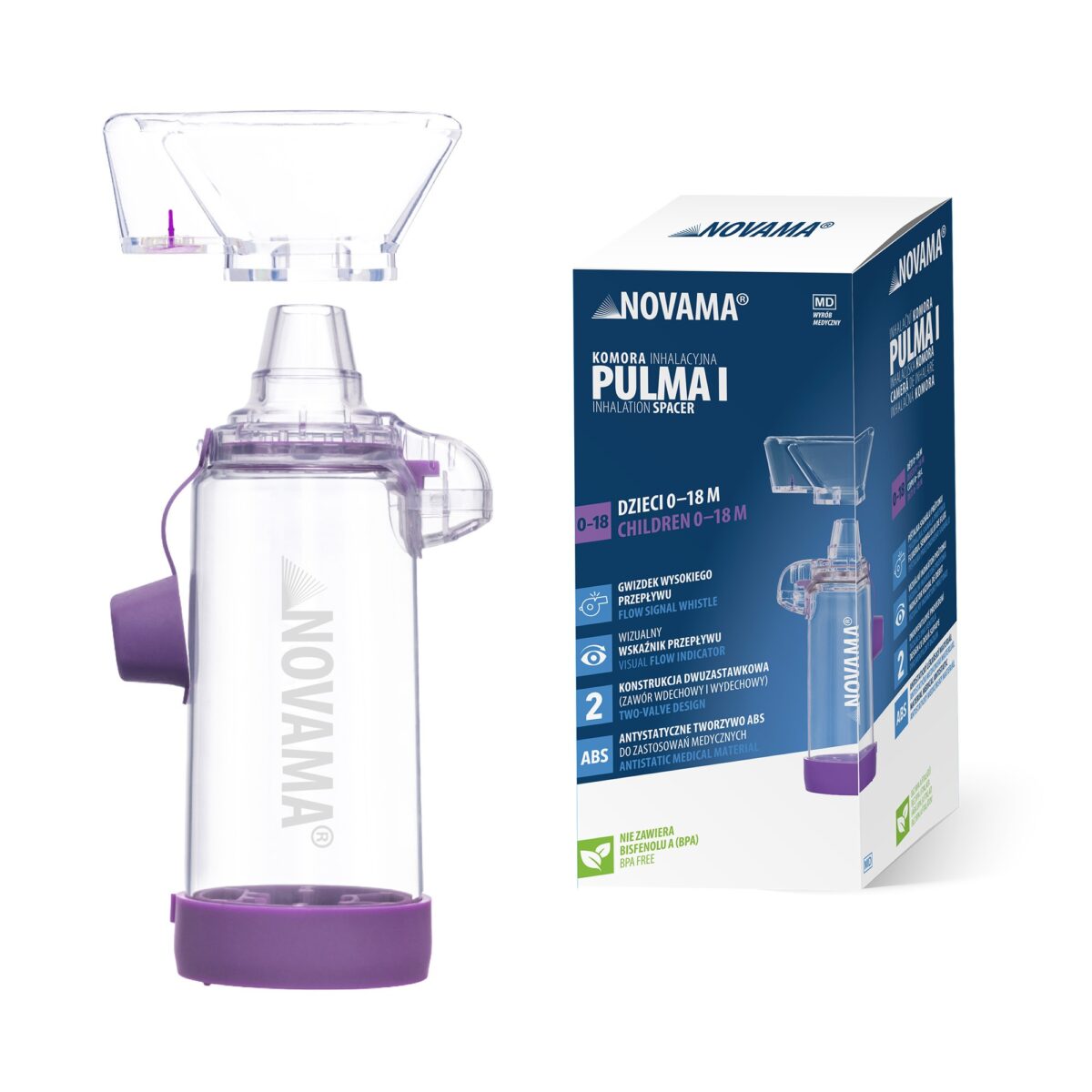
Komory inhalacyjne
Inhalatory
Pikflometry
Pulsoksymometry
Koncentratory tlenu
KOMORY INHALACYJNE
Komora inhalacyjna (tzw. spacer) to medyczne urządzenie wspomagające inhalację leków wziewnych z inhalatora ciśnieniowego (pMDI).
Umożliwia magazynowanie aerozolu i eliminuje konieczność synchronizacji wdechu z uwolnieniem dawki leku, co ma istotne znaczenie zwłaszcza u dzieci i osób starszych. Komory inhalacyjne zwiększają skuteczność leków wziewnych, minimalizując ich straty podczas podawania.
Badania kliniczne wskazują, że użycie komory znacząco poprawia depozycję leku w drogach oddechowych, zmniejsza osadzanie cząsteczek w jamie ustnej i gardle oraz redukuje ryzyko działań niepożądanych związanych z terapią steroidową np. chrypki czy kandydozy jamy ustnej [4].
Zalecenia międzynarodowe, m.in. z Europejskiego Towarzystwa Chorób Płuc (European Respiratory Society, ERS), rekomendują użycie komór inhalacyjnych jako standard w terapii pediatrycznej oraz w leczeniu astmy i POChP, szczególnie u chorych z trudnościami w synchronizacji wdechu[5].
Spis treści
Dla kogo jest komora inhalacyjna?
Dlaczego warto stosować komorę inhalacyjną?
Jak działa komora inhalacyjna?
Jak wybrać komorę inhalacyjną?
Dla kogo jest komora inhalacyjna?
Komory inhalacyjne przeznaczone są dla pacjentów cierpiących na schorzenia układu oddechowego wymagające terapii wziewnej. Znalazły one szerokie zastosowanie w pediatrii, gdzie skuteczność leczenia inhalacyjnego bywa ograniczona w wyniku trudności w prawidłowym stosowaniu inhalatorów ciśnieniowych (pMDI) przez dzieci i konieczności skoordynowania wdechu z uwolnieniem dawki leku.
Stosowanie komory znacząco zwiększa depozycję leku w płucach dzieci oraz redukuje osadzanie substancji czynnej w jamie ustnej i gardle [6]. Ograniczenie depozycji orofaringealnej jest szczególnie istotne w przypadku wziewnych glikokortykosteroidów, minimalizując ryzyko miejscowych działań niepożądanych [6]. W przeglądzie systematycznym Global Initiative for Asthma (GINA) oraz innych wytycznych klinicznych podkreślono, że pMDI z komorą inhalacyjną jest równie efektywny jak nebulizacja w podawaniu leków doraźnych u dzieci z łagodnymi i umiarkowanymi zaostrzeniami astmy, będąc jednocześnie bardziej kosztowo efektywną metodą dostarczania leku [7].

U dorosłych pacjentów, zwłaszcza seniorów, komory inhalacyjne są szczególnie przydatne w sytuacjach, gdy występują trudności w koordynacji wdechu, ograniczona sprawność manualna lub osłabienie funkcji poznawczych. Użycie komory pozwala zwiększyć efektywność leczenia przewlekłego i ograniczyć błędy techniczne, które są powszechne i dotyczą nawet ponad 75% dorosłych użytkowników inhalatorów ciśnieniowych [8].
Przy jakich chorobach stosuje się komory inhalacyjne?
Komory inhalacyjne stosuje się przede wszystkim w terapii chorób dolnych dróg oddechowych, takich jak astma czy POChP (przewlekła obturacyjna choroba płuc) w których leki podawane są za pomocą inhalatorów ciśnieniowych (pMDI).
Zastosowanie komór ma szczególne znaczenie w sytuacjach, gdy wymagana jest precyzyjna i skuteczna depozycja leku w drogach oddechowych, np. u pacjentów z zaostrzeniami astmy, trudnościami w koordynacji wdechu z uwolnieniem dawki.
Aktualne zalecenia Global Initiative for Asthma (GINA, 2024) oraz Global Initiative for Chronic Obstructive Lung Disease (GOLD, 2024) wskazują, że stosowanie komór inhalacyjnych jest rekomendowane u pacjentów używających pMDI, niezależnie od rozpoznania, jeśli istnieje ryzyko błędów technicznych podczas inhalacji [7][9].
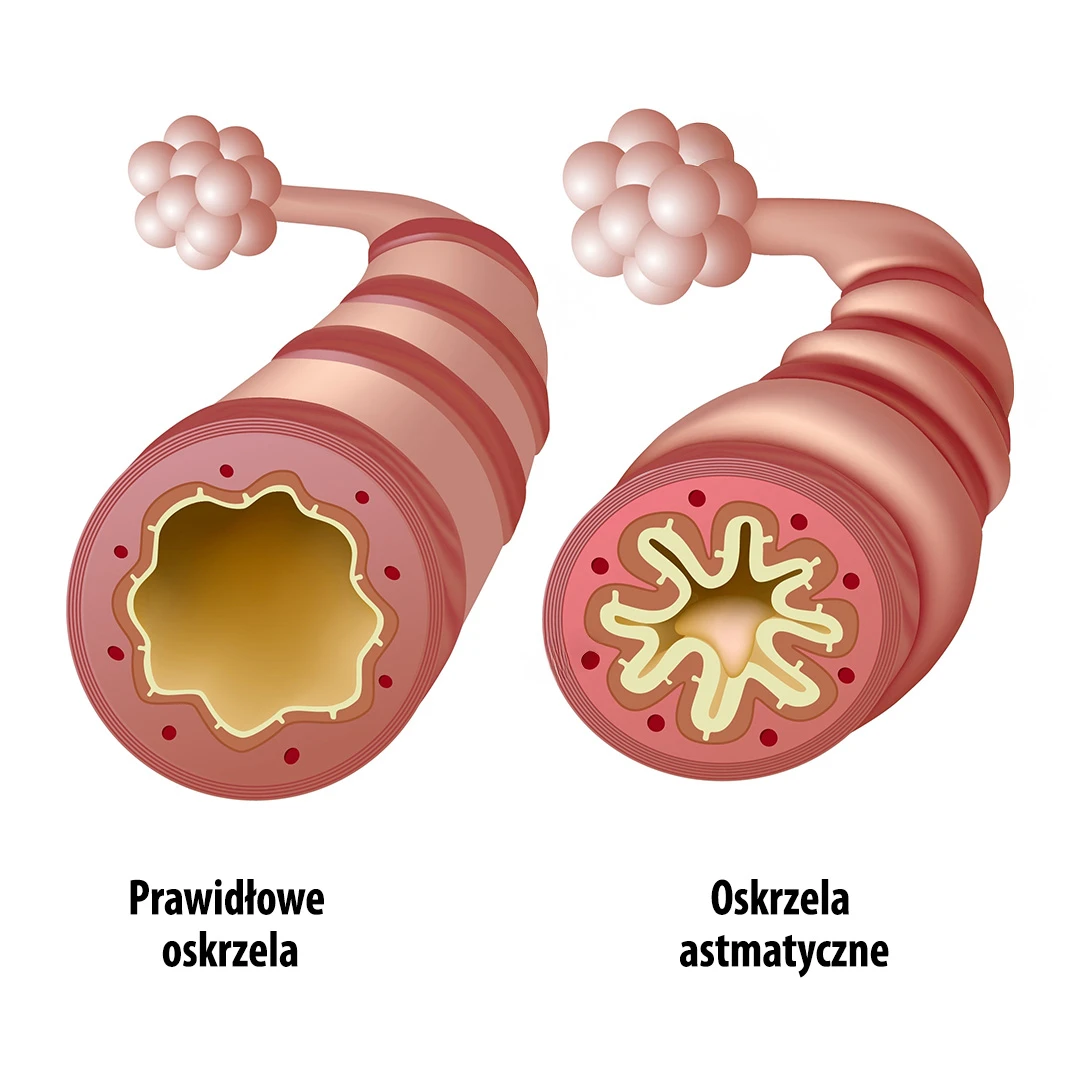
Komora inhalacyjna dla niemowląt i przedszkolaków

Małe dzieci zwykle nie potrafią zsynchronizować wdechu z naciśnięciem inhalatora ciśnieniowego, co prowadzi do znacznego obniżenia skuteczności terapii. Komora inhalacyjna dla dzieci eliminuje ten problem bowiem umożliwia oddychanie w naturalnym rytmie przez maskę.
Technika inhalacji różni się w zależności od wieku dziecka. W publikacji Zasady stosowania komór inhalacyjnych u dzieci [10], opracowanej przez ekspertów z czterech towarzystw naukowych, zostały szczegółowo opisane rekomendacje dotyczące stosowania komór inhalacyjnych u pacjentów pediatrycznych:
1. Dobór komory inhalacyjnej odpowiednio do wieku dziecka
- Niemowlęta i małe dzieci zwykle poniżej 5–6 r.ż. – zaleca się stosowanie komory z maską twarzową, która szczelnie przylega do nosa i ust dziecka. Ułatwia to podanie leku dzieciom, które nie potrafią korzystać z ustnika.
- Starsze dzieci – maskę można stopniowo zastąpić ustnikiem, gdy dziecko jest w stanie prawidłowo go utrzymać i użyć.
W każdej grupie wiekowej istotny jest wybór antystatycznej komory z jedną lub dwiema zastawkami, które minimalizują straty leku i ułatwiają skuteczną inhalację. Im młodsze dziecko, tym istotniejsze jest to, aby komora była niskoobjętościowa.
2. Technika inhalacji dostosowana do wieku
- Dzieci od 0 do 4 lat – zalecane jest wykonanie kilku spokojnych oddechów objętościowych („tidal breathing”) przez maskę komory inhalacyjnej. Oznacza to oddychanie w sposób swobodny, bez konieczności wykonywania głębokiego wdechu ani zatrzymywania powietrza. Taki sposób inhalacji pozwala dziecku przyjąć pełną dawkę leku, mimo że nie potrafi jeszcze zsynchronizować wdechu z uwolnieniem aerozolu z inhalatora.
- Dzieci w wieku 5–7 lat – najlepiej jeden pojedynczy wdech objętością oddechową, czyli taki jak podczas normalnego, swobodnego oddychania. Jeśli to możliwe należy użyć ustnika.
- Dzieci powyżej 7 lat i dorośli – jeden powolny wdech, który powinien trwać 3-4 sekundy, a następnie zatrzymanie oddechu na 6-10 sekund. W tym wieku powinno się już używać ustnika [11].
3. Edukacja i indywidualizacja terapii
W terapii inhalacyjnej kluczowe jest dopasowanie techniki i urządzenia do indywidualnych możliwości dziecka oraz stanu klinicznego. Ważnym aspektem jest regularne szkolenie opiekunów i kontrola techniki inhalacji podczas kolejnych wizyt lekarskich, co pozwala na wczesne wykrycie i korektę ewentualnych błędów terapeutycznych.
U dzieci stosowanie komory inhalacyjnej przyczynia się do zwiększenia skuteczności techniki inhalacji i zmniejszenia częstości błędów inhalacyjnych, które w tej grupie wiekowej występują szczególnie często [12]. Polskie Towarzystwo Pneumonologii Dziecięcej (PTPD) uznaje komory inhalacyjne za standard w terapii astmy dziecięcej, wskazując, że ich stosowanie powinno być rutynową praktyką w leczeniu pediatrycznym [13].
Komora inhalacyjna dla dorosłych

Komory inhalacyjne, choć tradycyjnie kojarzone z leczeniem pediatrycznym, odgrywają istotną rolę także w terapii osób dorosłych. Europejskie Towarzystwo Chorób Płuc podkreśla, że nawet pacjenci dorośli często mają trudności z prawidłową techniką inhalacji – część z nich nigdy nie została przeszkolona, a wielu przecenia swoje umiejętności. Z tego względu zaleca się stosowanie spacerów u osób z problemami technicznymi, a także przy częstym podawaniu wziewnych kortykosteroidów, co zmniejsza ryzyko działań niepożądanych w obrębie jamy ustnej. Szczególną grupę stanowią osoby starsze, pacjenci z ograniczoną sprawnością manualną lub chorobami współistniejącymi, takimi jak reumatoidalne zapalenie stawów, które utrudniają obsługę inhalatora [5].
Dlaczego warto stosować komorę inhalacyjną?
Komory inhalacyjne odgrywają istotną rolę w terapii wziewnej, znacząco poprawiając jej skuteczność i bezpieczeństwo. Zmniejszają straty leku w jamie ustnej i gardle, ograniczają ryzyko działań niepożądanych oraz ułatwiają prawidłowe wykonanie inhalacji, szczególnie u pacjentów mających trudności z obsługą tradycyjnego inhalatora.
Dzięki nim możliwe jest także stosowanie mniejszych dawek leku przy zachowaniu tej samej skuteczności klinicznej, co ma szczególne znaczenie w pediatrii. Komory są proste w obsłudze, zwiększają komfort pacjenta i sprzyjają lepszej adherencji do zaleceń terapeutycznych, a ich stosowanie rekomendują zarówno międzynarodowe (ERS, GINA 2024), jak i krajowe towarzystwa pulmonologiczne (Polskie Towarzystwo Chorób Płuc – PTChP) jako narzędzie poprawiające efektywność oraz bezpieczeństwo leczenia [4][7][13]. Podsumowując komora inhalacyjna to po prostu ułatwienie i zwiększenie skuteczności inhalacji.
Komora inhalacyjna – zwiększenie efektywności inhalacji
Stosowanie komory inhalacyjnej eliminuje konieczność precyzyjnej synchronizacji wdechu z uwolnieniem dawki leku, co stanowi jedną z najczęstszych przyczyn błędów w terapii wziewnej. Dzięki zmagazynowaniu aerozolu w komorze pacjent ma więcej czasu na spokojny i prawidłowy wdech, co sprzyja większemu udziałowi frakcji oddechowej, czyli części dawki trafiającej do dolnych dróg oddechowych, oraz mniejszemu osadzaniu się leku w jamie ustnej i gardle[4].
Wyniki dotyczące wzrostu depozycji płucnej są zróżnicowane i zależą od wielu czynników, w tym:
- od konstrukcji komory – objętości, obecności zaworu, powłoki antystatycznej
- właściwości leku i inhalatora,
- techniki inhalacji,
- wieku pacjenta.
Niektóre badania pokazują znaczące zwiększenie dawki płucnej po użyciu spacera w porównaniu z pMDI bez komory, przy uwzględnieniu powyższych czynników [14][15].
Komory inhalacyjne a inne metody inhalacji
Komory inhalacyjne stanowią praktyczne rozwiązanie pośrednie między inhalatorami a nebulizatorami. W porównaniu do inhalacji z bezpośrednim użyciem z inhalatora ciśnieniowego, zastosowanie komory umożliwia dotarcie większej ilości leku do płuc, a jednocześnie ogranicza ryzyko działań niepożądanych w obrębie jamy ustnej i gardła.
W zestawieniu z nebulizatorami są bardziej mobilne, szybsze w użyciu i praktyczne w codziennej terapii. Zmniejszają również ryzyko kontaminacji bakteryjnej urządzenia, co ma duże znaczenie dla bezpieczeństwa pacjenta. Choć nebulizacja ma szczególne znaczenie w sytuacjach wymagających długotrwałego nawilżania dróg oddechowych, komory inhalacyjne pozostają wygodnym i efektywnym rozwiązaniem w codziennej terapii większości pacjentów.
Z kolei w porównaniu z inhalatorami proszkowymi (DPI), spacery zapewniają lepszą kontrolę leczenia u osób z ograniczoną siłą wdechu i niskim przepływem szczytowym powietrza, gdzie stosowanie DPI bywa niewystarczające. Zgodnie z wytycznymi ERS, komory inhalacyjne są uznawane za jedno z najbardziej optymalnych rozwiązań w terapii wziewnej, łączące wysoką skuteczność z łatwością stosowania [4][16].
Jak działa komora inhalacyjna?
Komora inhalacyjna to pojemnik wykonany zazwyczaj z tworzywa sztucznego lub metalu, który jest wyposażony w ustnik lub maskę oraz jednokierunkowe zawory. Ich główną rolą jest zatrzymywanie i gromadzenie aerozolu uwolnionego z inhalatora ciśnieniowego. Dzięki temu lek pozostaje dostępny w komorze przez dłuższy czas, co umożliwia pacjentowi spokojny, głęboki wdech, a w razie potrzeby także kilka kolejnych oddechów. Rozwiązanie to ogranicza straty leku w jamie ustnej i gardle, zmniejsza znaczenie tempa i głębokości wdechu oraz poprawia depozycję płucną, co przekłada się na wyższą skuteczność terapii [4].

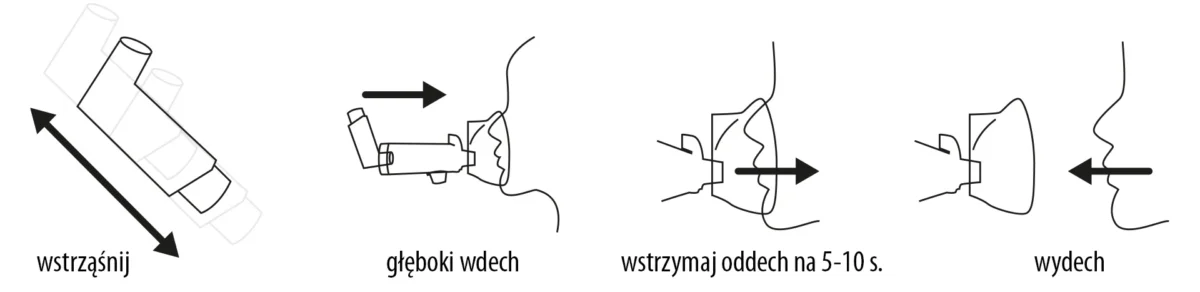
Inhalacja z komorą krok po kroku
Proces prawidłowej inhalacji z użyciem komory powinien być przeprowadzony w kilku etapach:
- Wstrząśnięcie inhalatorem (jeśli producent tak zaleca) i umieszczenie go w tylnej części komory.
- Ustabilizowanie pozycji i szczelne przyłożenie maski do twarzy lub objęcie ustnika ustami
- Uwolnienie dawki leku do komory.
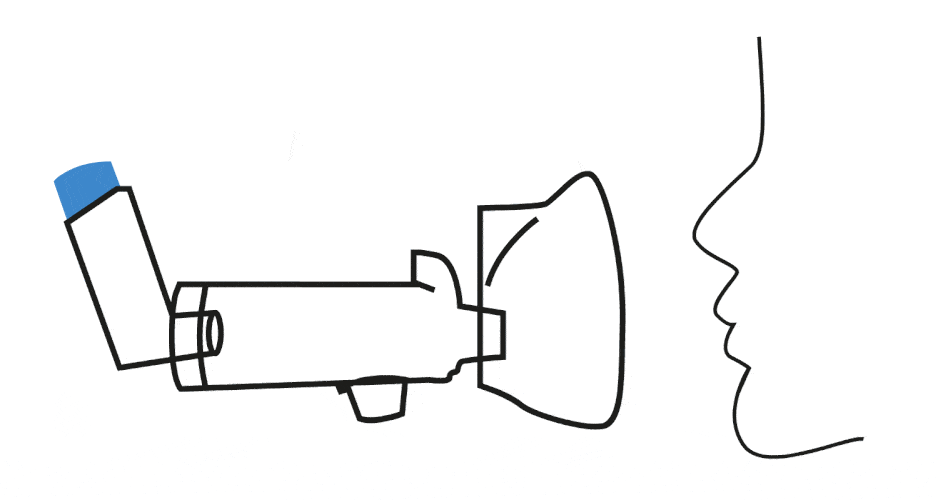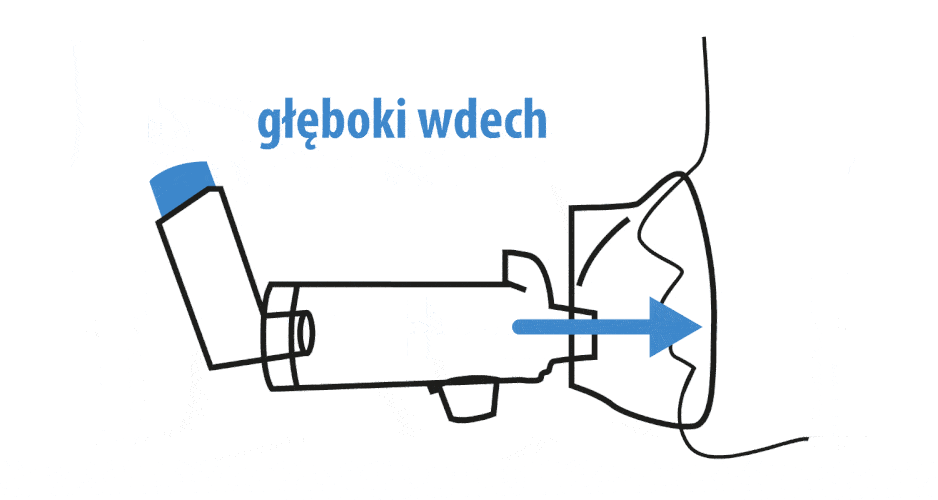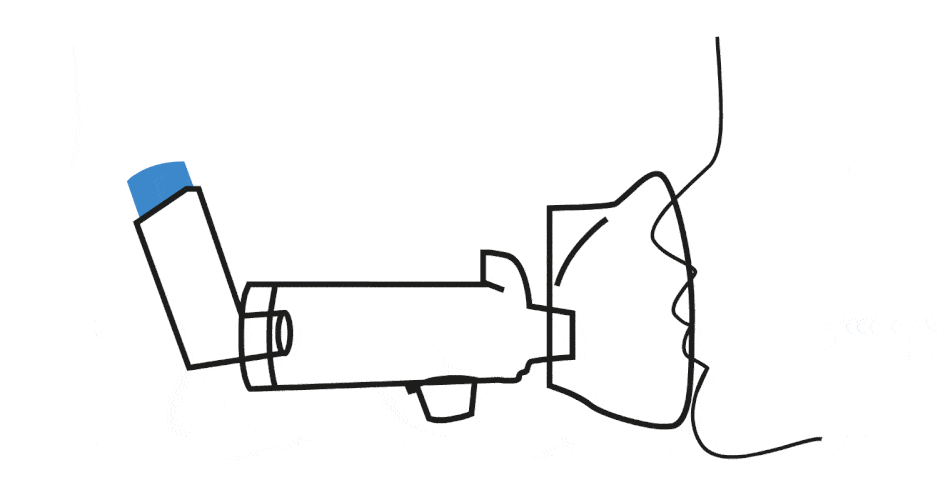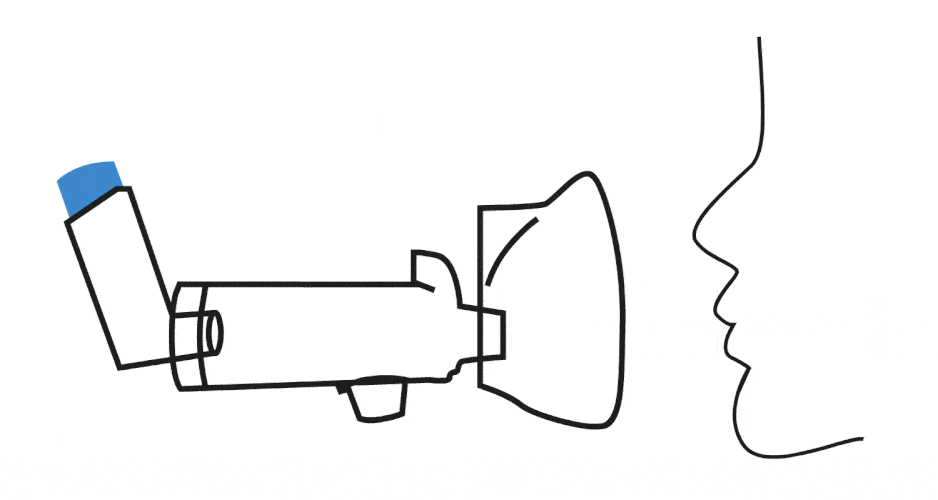
- Wykonanie powolnego, głębokiego wdechu i zatrzymanie powietrza w płucach na kilka sekund.
U dzieci zamiast wstrzymywania oddechu zaleca się wykonanie kilku spokojnych oddechów przez ustnik lub maskę. W przypadku konieczności powtórzenia inhalacji należy odczekać około 30 sekund przed podaniem kolejnej dawki [17].
Z jakimi lekami można stosować komorę inhalacyjną - komory do podawania sterydów
Komory inhalacyjne przeznaczone są do stosowania z lekami podawanymi za pomocą inhalatorów ciśnieniowych (pMDI), takimi jak wziewne glikokortykosteroidy, β₂-mimetyki krótko- i długodziałające oraz leki przeciwcholinergiczne. Umożliwiają skuteczniejsze dostarczenie aerozolu do dróg oddechowych, co poprawia efektywność terapii. Ograniczenie osadzania się sterydów w górnych drogach oddechowych zmniejsza ryzyko wystąpienia działań niepożądanych, takich jak chrypka czy kandydoza jamy ustnej [11]. Komora jest także pomocna u dzieci i osób mających trudności z koordynacją oddechu, ponieważ ułatwia prawidłowe przyjęcie dawki leku [10]. Warto podkreślić, że komory nie są kompatybilne z inhalatorami suchego proszku (DPI) ani z nebulizatorami, które opierają się na odmiennym mechanizmie podawania leku.
Jak prawidłowo oddychać z komorą inhalacyjną?
Skuteczność inhalacji z użyciem komory zależy w dużej mierze od prawidłowej techniki oddechowej. Kluczowe jest wykonywanie powolnego, głębokiego wdechu przez ustnik lub maskę, a następnie wstrzymanie oddechu na 6–10 sekund, co pozwala cząsteczkom leku osiągnąć oskrzela i zwiększa jego depozycję w płucach. Zbyt szybki wdech sprzyja natomiast osadzaniu się leku w górnych drogach oddechowych, ograniczając skuteczność terapii. W przypadku dzieci zamiast wstrzymywania oddechu zaleca się wykonanie kilku spokojnych oddechów do komory po każdej aplikacji – zwykle 5–6 u niemowląt i małych dzieci oraz 2–3 głębszych wdechów u starszych dzieci [4][10].
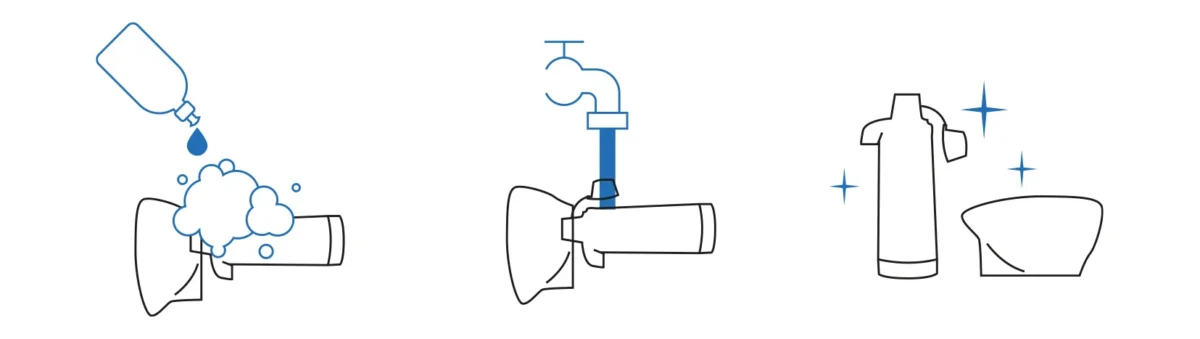
Czyszczenie komory inhalacyjnej
Komory inhalacyjne wymagają regularnej higieny, która zazwyczaj polega na myciu ich co najmniej raz w tygodniu w ciepłej wodzie z dodatkiem łagodnego detergentu, dokładnym wypłukaniu i pozostawieniu do samoczynnego wyschnięcia bez wycierania. Takie postępowanie zmniejsza ryzyko gromadzenia się bakterii oraz ogranicza naelektryzowanie ścianek, co mogłoby wpływać na skuteczność podawania leku. Szczególną uwagę należy zwrócić na czystość zaworów i ustników, gdyż ich niedrożność obniża efektywność terapii i zwiększa ryzyko infekcji [4].
Jak wybrać komorę inhalacyjną?
Eksperci PTCHP oraz PTPD podkreślają, że właściwy dobór komory inhalacyjnej powinien uwzględniać wiek pacjenta, wielkość maski oraz szczelność przylegania do twarzy dziecka. W wytycznych podkreśla się również konieczność edukacji rodziców i opiekunów, gdyż niewłaściwa technika może znacząco obniżać skuteczność leczenia [13]. Z kolei według stanowiska ERS, komory inhalacyjne odgrywają kluczową rolę w redukcji błędów inhalacyjnych, które są jedną z głównych przyczyn nieskuteczności leczenia astmy i przewlekłej obturacyjnej choroby płuc (POChP)[5].
Dopasowanie komory inhalacyjnej do wieku
Komory inhalacyjne mają uniwersalną budowę, dzięki czemu mogą być stosowane zarówno przez dzieci, jak i dorosłych, a dopasowanie do wieku pacjenta zapewniają odpowiednie maseczki dołączone do zestawu. Dla dzieci do 18. miesiąca życia, w wieku 1-5 lat, oraz powyżej 5 lat dostępne są odpowiednio dopasowane maski. Dla dorosłych i dla dzieci powyżej 5. roku życia można wybrać komorę z ustnikiem.

Funkcje w komorach inhalacyjnych ułatwiające kontrolę oddechu
Przy wyborze komory inhalacyjnej warto zwrócić uwagę na dodatkowe funkcje, które wspierają prawidłową technikę oddychania podczas inhalacji. Pozwalają one użytkownikowi łatwo kontrolować tempo i głębokość wdechów, co zwiększa skuteczność podawania leku. Takie rozwiązania pomagają zarówno dzieciom, jak i dorosłym w nauce prawidłowego rytmu oddechowego, a opiekunom umożliwiają monitorowanie poprawności inhalacji. Funkcje te obejmują między innymi gwizdek wysokiego przepływu oraz wskaźnik przepływu oddechu.

Gwizdek wysokiego przepływu
Gwizdek wysokiego przepływu to praktyczna funkcja dostępna w niektórych komorach inhalacyjnych, co pozwala pacjentowi kontrolować tempo oddechu podczas inhalacji. Urządzenie emituje charakterystyczny dźwięk w momencie, gdy pacjent wykonuje zbyt szybki i gwałtowny wdech. Dzięki temu użytkownik otrzymuje natychmiastową informację zwrotną i może łatwo skorygować tempo oddechu.
Takie rozwiązanie ułatwia naukę prawidłowej techniki inhalacji, szczególnie u dzieci i osób starszych, a jednocześnie zwiększa skuteczność podawania leku do płuc. Kontrola tempa wdechu pozwala bowiem na lepsze osadzanie się cząsteczek leku w dolnych drogach oddechowych i poprawia efektywność terapii wziewnej.
Wskaźnik przepływu oddechu
Wskaźnik przepływu oddechu to wizualny zawór umieszczony na wysokości wzroku, który ułatwia liczenie i kontrolę oddechów podczas inhalacji. Dzięki niemu można precyzyjnie dostosować liczbę wdechów do wieku pacjenta: u dzieci poniżej 18 miesiąca życia zaleca się 5–6 wdechów, u dzieci powyżej 18 miesiąca życia 2–3 wdechy, natomiast u dzieci powyżej 5 roku życia dorosłych wystarczy jeden wdech. To narzędzie znacząco wspiera prawidłową technikę inhalacji, zwłaszcza u najmłodszych użytkowników.

Szczelność komory inhalacyjnej
Szczelność komory inhalacyjnej jest kluczowa dla skuteczności terapii wziewnej. Każda nieszczelność powoduje stratę aerozolu na zewnątrz, co zmniejsza ilość leku docierającego do dróg oddechowych i obniża efektywność inhalacji. Dlatego szczególnie istotne jest odpowiednie dopasowanie maski do twarzy lub ustnika do ust, które zapewnia skuteczne uszczelnienie. Profesjonalne komory inhalacyjne wyposażone są w konstrukcję dwuzastawkową obejmującą zawór wdechowy i wydechowy. Okrągły zawór wdechowy zapobiega przedostawaniu się powietrza z otoczenia do wnętrza komory, dzięki czemu wdycha się wyłącznie lek, natomiast zawór wydechowy skutecznie odprowadza zużyte powietrze na zewnątrz, uniemożliwiając jego powrót do komory.

Jakie są różnice między komorą z zaworem a komorą bez zaworu?
Komory inhalacyjne różnią się tym, czy są wyposażone w jednokierunkowe zawory, które wpływają na skuteczność podawania leku. Komory z zaworem (tzw. VHC – Valved Holding Chamber) wyposażone są w zawór wdechowy, który zatrzymuje aerozol wewnątrz komory do momentu wdechu pacjenta. Jednocześnie uniemożliwia on wydychanie powietrza do środka urządzenia. Dzięki temu pacjent wdycha maksymalnie skoncentrowaną dawkę leku, co zwiększa depozycję w płucach i redukuje jego osadzanie w ustno-gardłowej części układu oddechowego [18]. Dodatkowo minimalizuje to ryzyko błędnej koordynacji wdechu i uwalniania dawki — co często stanowi wyzwanie przy inhalacji pMDI bez użycia komory [19]. W przeciwieństwie do tego, komory bez zaworu jedynie oddalają inhalator od ust pacjenta. Nie zatrzymują aerozolu, dlatego część leku może zostać utracona w trakcie wydechu lub w wyniku niewłaściwej synchronizacji oddechu z uwolnieniem dawki. Z tego względu komory bez zaworu są mniej skuteczne inie zalecane w nowoczesnej terapii wziewnej [20][21].
Antystatyczność komory inhalacyjnej
Bezpieczeństwo użytkownika i skuteczność inhalacji w dużej mierze zależą od materiałów, z których wykonana jest komora. Najlepiej, aby były one wolne od bisfenolu A (BPA) oraz lateksu, co minimalizuje ryzyko alergii i szkodliwego wpływu chemicznego. W komorach wysokiej jakości stosuje się wytrzymałą termoplastyczną gumę oraz antystatyczne tworzywo ABS, które zapobiega osadzaniu się cząstek leku na ściankach i jego niekontrolowanemu ulatnianiu się. Dzięki zastosowaniu takich materiałów komora nie tylko zapewnia bezpieczeństwo, ale także długotrwałe i efektywne działanie inhalacji.

Higiena i łatwość czyszczenia komory inhalacyjnej
Przy wyborze komory inhalacyjnej warto wziąć pod uwagę, czy będzie używana przez jednego użytkownika, czy przez kilka osób, ponieważ wpływa to na sposób jej czyszczenia. Do użytku domowego zazwyczaj wystarczy mycie wodą pitną z dodatkiem delikatnego detergentu, natomiast w środowisku szpitalnym stosuje się określone metody sterylizacji. Na rynku dostępne są modele wyposażone w osłonę przeciwpyłową, która ułatwia higieniczne przechowywanie i transport, np. w podróży. Dodatkowo elementy komory można łatwo zdemontować, co umożliwia dokładne czyszczenie między kolejnymi inhalacjami.
Dopasowanie komory do inhalatora
Przy wyborze komory inhalacyjnej istotne jest, aby dobrze pasowała do stosowanego inhalatora. Najwygodniejszym rozwiązaniem jest urządzenie wyposażone w uniwersalny adapter do inhalatorów ciśnieniowych (pMDI). Adaptery te często wykonane są z elastycznej termoplastycznej gumy, co pozwala na bezpieczne i szczelne połączenie komory z niemal każdym inhalatorem ciśnieniowym, zwiększając skuteczność podawania leku.

Rodzaj gwarancji komór inhalacyjnych – jakość i wygoda

Długość i rodzaj gwarancji to jeden z wyznaczników wysokiej jakości sprzętu. Warto wybierać urządzenia objęte wydłużoną gwarancją, która potwierdza niezawodność sprzętu i daje użytkownikowi poczucie bezpieczeństwa. Szczególnie wygodnym rozwiązaniem jest gwarancja w formule „od drzwi do drzwi” („door-to-door”), co oznacza serwisowanie bez konieczności wychodzenia z domu. Wystarczy zgłosić wadliwy sprzęt, aby kurier odebrał go, dostarczył do serwisu, a następnie zwrócił sprawne urządzenie właścicielowi.
ŹRÓDŁA
- Polskie Towarzystwo Chorób Płuc (PTCHP). POChP – poważna, ale lekceważona choroba płuc [Internet]. 2025 [cyt. 2025 lip 29]. Dostępne na: https://ptchp.org/aktualnosci-post/pochp-powazna-ale-lekcewazona-choroba-pluc/
- Termedia. Nawet cztery miliony osób mogą chorować na astmę [Internet]. 2025 [cyt. 2025 lip 29]. Dostępne na: https://www.termedia.pl/akademia-zapalenia-typu-drugiego/Nawet-cztery-miliony-osob-moga-chorowac-na-astme,56003.html
- Narodowy Fundusz Zdrowia. Raport: NFZ o zdrowiu. Astma [Internet]. 2025 [cyt. 2025 wrz 7]. Dostępne na: https://ezdrowie.gov.pl/portal/home/badania-i-dane/zdrowe-dane/raporty/nfz-o-zdrowiu-astma
- Vincken W, ADMIT Group. Spacer devices for inhaled therapy: why use them, and how? ERJ Open Res. 2018;4(2):00065-2018. doi:10.1183/23120541.00065-2018.
- European Respiratory Society. What the pulmonary specialist should know about the new inhalation therapies. Eur Respir J. 2011;37(6):1308-33. doi:10.1183/09031936.00166410.
- Sanchis J, Gich I, Pedersen S. Systematic Review of Errors in Inhaler Use: Has Patient Technique Improved Over Time? Chest. 2016;150(2):394-406. DOI: 10.1016/j.chest.2016.03.041.
- Global Initiative for Asthma (GINA). Global Strategy for Asthma Management and Prevention (2024 Aktualizacja) [Internet]. GINA; 2024. [cyt. 2025 lip 29]. Dostępne na: https://ginasthma.org/
- Gray SL, Williams DM, McMahon AD, et al. Opportunities for inhaler device selection in elderly patients with asthma or COPD. Ther Adv Respir Dis. 2015;9(6):264–276. https://doi.org/10.2147/PI.S61200
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease (2024 Raport) [Internet]. GOLD; 2024. [cyt. 2025 lip 29]. Dostępne na: https://goldcopd.org/
- Emeryk A, Doniec Z, Mazurek H, Krenke K, Pirożyński M, Sosnowski T, i in. Zasady stosowania komór inhalacyjnych u dzieci. Pediatr Pol. 2017;92(3):288-93. doi:10.1016/j.pepo.2017.06.008.
- Emeryk A. Komory inhalacyjne – co warto wiedzieć. Alergia Kwart Lekarzy. 2015;1:16-22.
- Volerman A, Fierstein J, Boon K, Kanaley M, Kan K, Vojta D, et al. Factors associated with effective inhaler technique among children with moderate to severe asthma. Ann Allergy Asthma Immunol. 2020;124(1):28-33.e1. doi:10.1016/j.anai.2019.08.017.
- Pawliczak R, Emeryk A, Barczyk A, Majak P, Kupczyk M, Chorostowska-Wynimko J, et al. Standardy rozpoznawania i leczenia astmy Polskiego Towarzystwa Alergologicznego, Polskiego Towarzystwa Chorób Płuc, Polskiego Towarzystwa Pneumonologii Dziecięcej i Polskiego Towarzystwa Medycyny Rodzinnej. Alergol Pol. 2025;12(1):1–13. doi:10.5114/pja.2025.147681.
- Lavorini F, Sessa T, Muccino E, Pradella V, Nannini L. Inhaled therapy in COPD: effects of wrong technique and of new devices. Int J Chron Obstruct Pulmon Dis. 2016;11(Suppl 5):125–31. doi:10.2147/COPD.S85507.
- Siekmeier R, Scheuch G, Wachtel H. Comparison of aerosol properties of different valved holding chambers and their effect on drug delivery. J Aerosol Med Pulm Drug Deliv. 2019;32(4):167–76. doi:10.1089/jamp.2018.1491.
- Pietrzak J. Terapia inhalacyjna u dzieci. Pediatr Pol. 2014;89(1):1-6. DOI: 10.15557/PiMR.2014.0042.
- Virchow JC, et al. Aerosol therapy in asthma. Allergy. 2016;71(5):574-92. doi:10.1111/all.12886.
- Lavorini F, et al. Inhaler technique: a multimodal challenge. J Aerosol Med Pulm Drug Deliv. 2017;30(6):395–397. doi:10.1089/jamp.2017.1432.
- Fink JB, Rubin BK. Problems with inhaler use: A call for improved clinician and patient education. J Aerosol Med Pulm Drug Deliv. 2020;33(1):1-5. doi:10.1016/j.jaip.2020.01.002.
- Fink JB, Rubin BK. The future of aerosol delivery. Chest. 2018;154(6):1435–1446. doi:10.1016/j.chest.2018.06.010.
- McIvor RA, Devlin HM, Kaplan A. Optimizing the Delivery of Inhaled Medication for Respiratory Patients: The Role of Valved Holding Chambers. Can Respir J. 2018;2018:5076259. doi:10.1155/2018/5076259.
OPIEKA MERYTORYCZNA NAD SERWISEM
"Prawdziwe zdrowie
zaczyna się
od wiedzy"
dr n. med i n. o zdr. Beata Plewka
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska