Z troską o układ oddechowy – profesjonalne inhalatory, komory, pikflometry i pulsoksymetry
Ponad 6 mln Polaków choruje na choroby układu oddechowego, co czyni je jednymi z najczęściej występujących dolegliwości w naszym kraju. Według danych NFZ u 2 mln osób zdiagnozowano astmę, choć eksperci szacują, że chorych może być nawet dwukrotnie więcej. Podobnie ponad 2 mln Polaków choruje na przewlekłą obturacyjną chorobę płuc (POChP) [1][2][3]. Dynamiczny wzrost liczby diagnozowanych schorzeń układu oddechowego wynika nie tylko ze współczesnego stylu życia, ale również zmieniających się warunków środowiskowych, takich jak rosnącypoziom zanieczyszczenia powietrza.
Leczenie astmy, przewlekłej obturacyjnej choroby płuc (POChP), alergii, mukowiscydozy oraz stanów niedotlenienia wymaga zastosowania nowoczesnych urządzeń medycznych do terapii oddechowej. Tego typu sprzęt umożliwia skuteczne dostarczanie leków bezpośrednio do układu oddechowego, pomaga w redukcji objawów i znacząco poprawia komfort życia pacjenta.
Nowoczesne urządzenia, takie jak inhalatory, komory inhalacyjne, pikflometry czy pulsoksymetry, są dedykowane do rodzaju schorzenia i potrzeb użytkownika.
WSPIERAMY OPIEKĘ PULMONOLOGICZNĄ
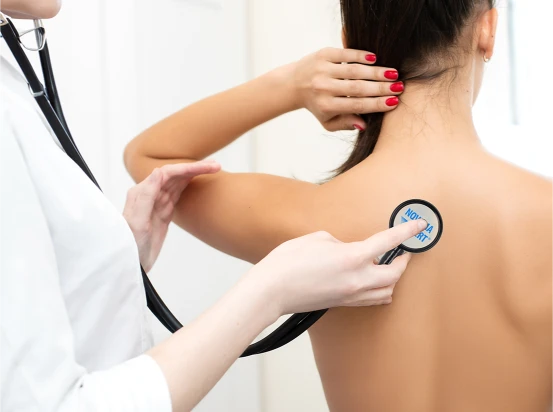
NOVAMA® to polska marka medyczna, która od ponad 30 lat wspiera specjalistów i pacjentów w trosce o zdrowie układu oddechowego. W ofercie znajdują się trzy specjalistyczne linie produktowe: NOVAMA, NOVAMA EXPERT oraz NOVAMA PROFESSIONAL.
Marka NOVAMA® dostarcza kompleksowe urządzenia wspierające leczenie i monitorowanie stanu zdrowia, zarówno w warunkach domowych, jak i w placówkach medycznych. Sprzęt medyczny NOVAMA dostępny jest w aptekach oraz sklepach medycznych, oferując – obok wysokiej jakości urządzeń – fachowe doradztwo, wydłużoną gwarancję oraz wygodny serwis typu „od drzwi do drzwi”.
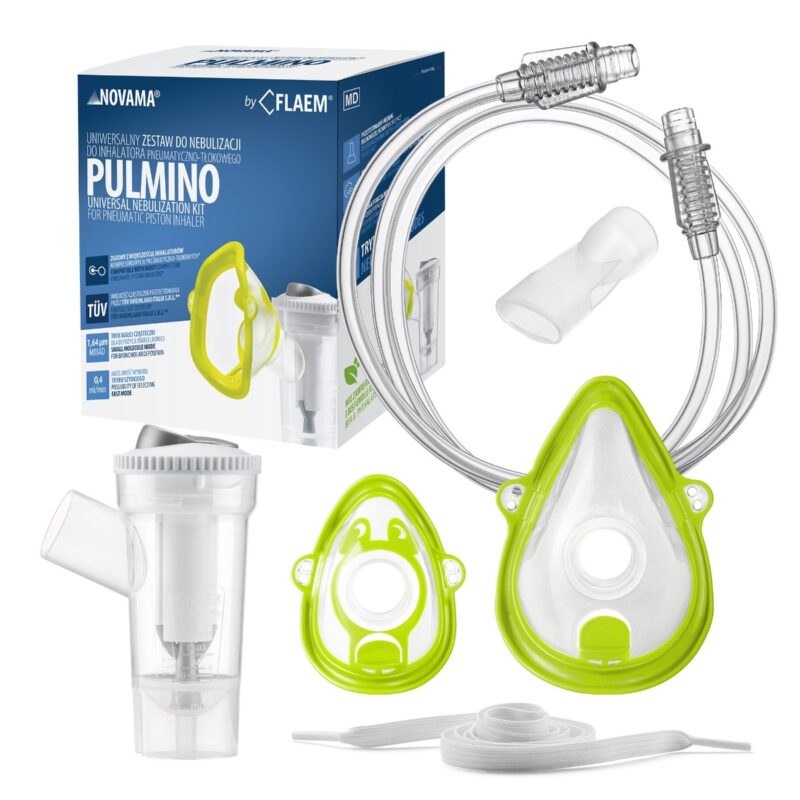
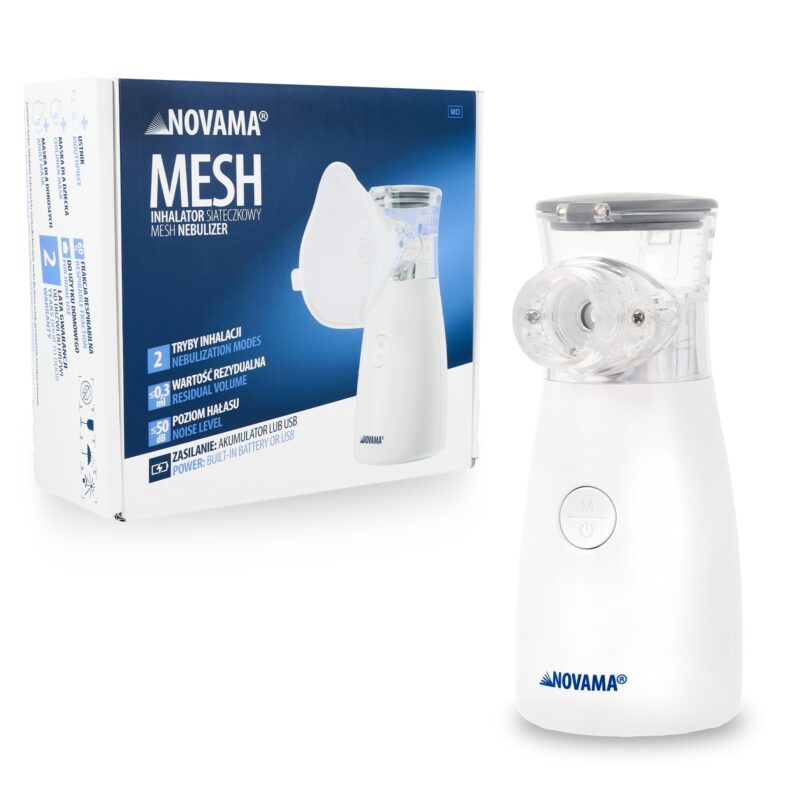
Inhalatory
Komory inhalacyjne
Pikflometry
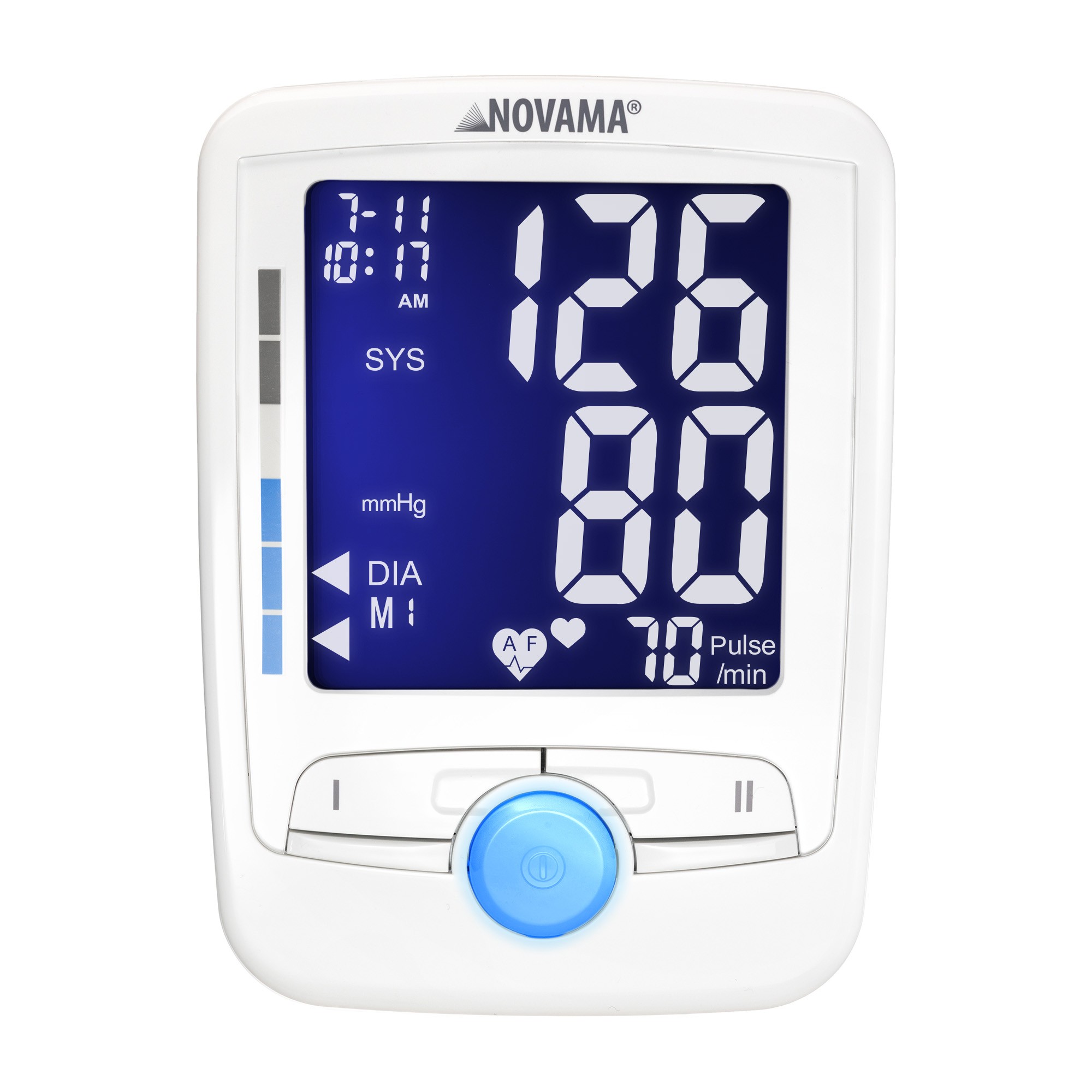
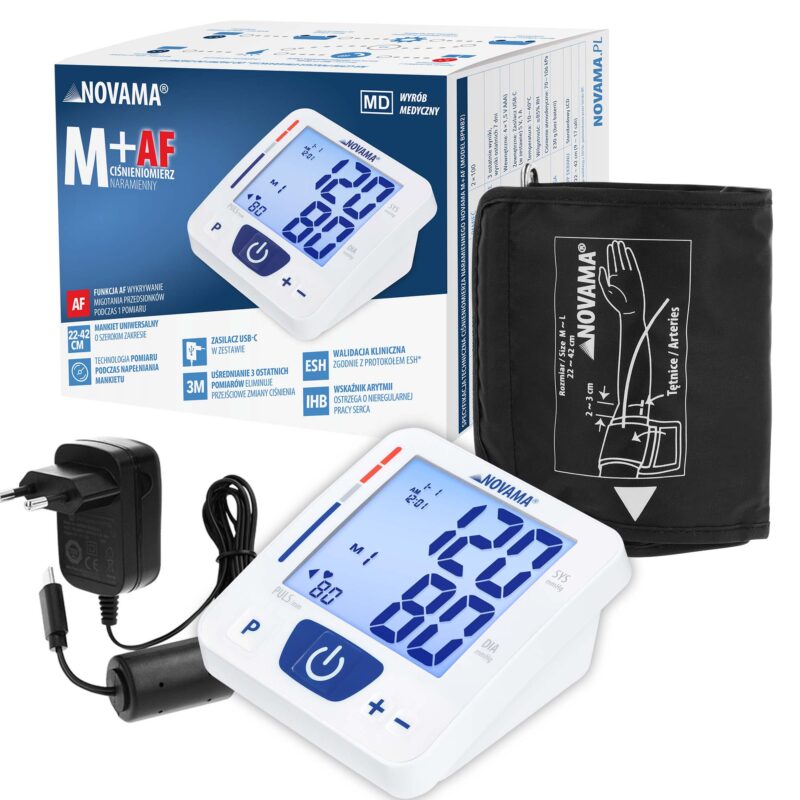
Pulsoksymetry
Koncentratory tlenu
JAK DOBRAĆ INHALATOR - SKUTECZNA INHALACJA DLA DZIECI I DOROSŁYCH
Inhalacja i nebulizacja to kluczowe metody wspomagające leczenie dolnych dróg oddechowych – od alergii po przewlekłe zapalenia oskrzeli i POChP[4][5][6][7][8]. Terapia inhalacyjna jest powszechnie stosowana przez lekarzy rodzinnych i specjalistów w praktyce ambulatoryjnej i szpitalnej [9].
Dzięki prawidłowej inhalacji lek dostarczany jest bezpośrednio do miejsca, w którym toczy się stan chorobowy w układzie oddechowym, pomijając przewód pokarmowy i krążenie systemowe. Pozwala to na zastosowanie mniejszych dawek leku niż w postaci doustnej, przy zachowaniu optymalnego efektu terapeutycznego.
Inhalacja za pomocą nebulizatora jest również zalecana do stosowania w warunkach domowych. Umożliwia podanie odpowiednich dawek leku miejscowo, bezpośrednio do właściwych partii układu oddechowego, niezależnie od umiejętności koordynacji oddechowej pacjenta.
Techniczne aspekty nebulizacji wpływają na jej skuteczność, dlatego warto wybierać nebulizatory klinicznie przetestowane, które zapewniają stabilne parametry pracy, właściwe rozdrobnienie cząstek leku oraz odpowiednią szybkość podawania. Jest to kluczowe dla skutecznej terapii dolnych dróg oddechowych [10].
Spis treści
Inhalator vs. nebulizator – czym się różnią i jak działają?
Jaki inhalator wybrać?
Dla kogo jest inhalacja?
Jak wykonać inhalację?
Dlaczego warto korzystać z inhalacji?
Jak wybrać inhalator?
Który inhalator wybrać?
Inhalator vs nebulizator – czym się różnią i jak działają?
Aby w pełni zrozumieć, czym jest leczenie inhalacyjne, należy zapoznać się z podstawowymi pojęciami związanymi z inhalacją. Dzięki temu nie tylko łatwiej dobrać odpowiedni sprzęt, ale również zrozumieć i przestrzegać zaleceń lekarskich.
Czym jest inhalator i jak działa?
Inhalator to urządzenie medyczne, które zamienia lek w aerozol (mgiełkę) wdychany przez pacjenta. W zależności od rozwiązania technologicznego inhalatory wytwarzają chmurę aerozolową w różny sposób:
- Inhalator pneumatyczny, znany również jako inhalator pneumatyczno-tłokowy lub kompresorowy, wytwarza mgiełkę za pomocą sprężonego powietrza pochodzącego z kompresora lub sprężarki. Powietrze to przechodzi przez głowicę rozpylającą (nebulizator), która rozbija lek na drobne cząsteczki gotowe do inhalacji [10].
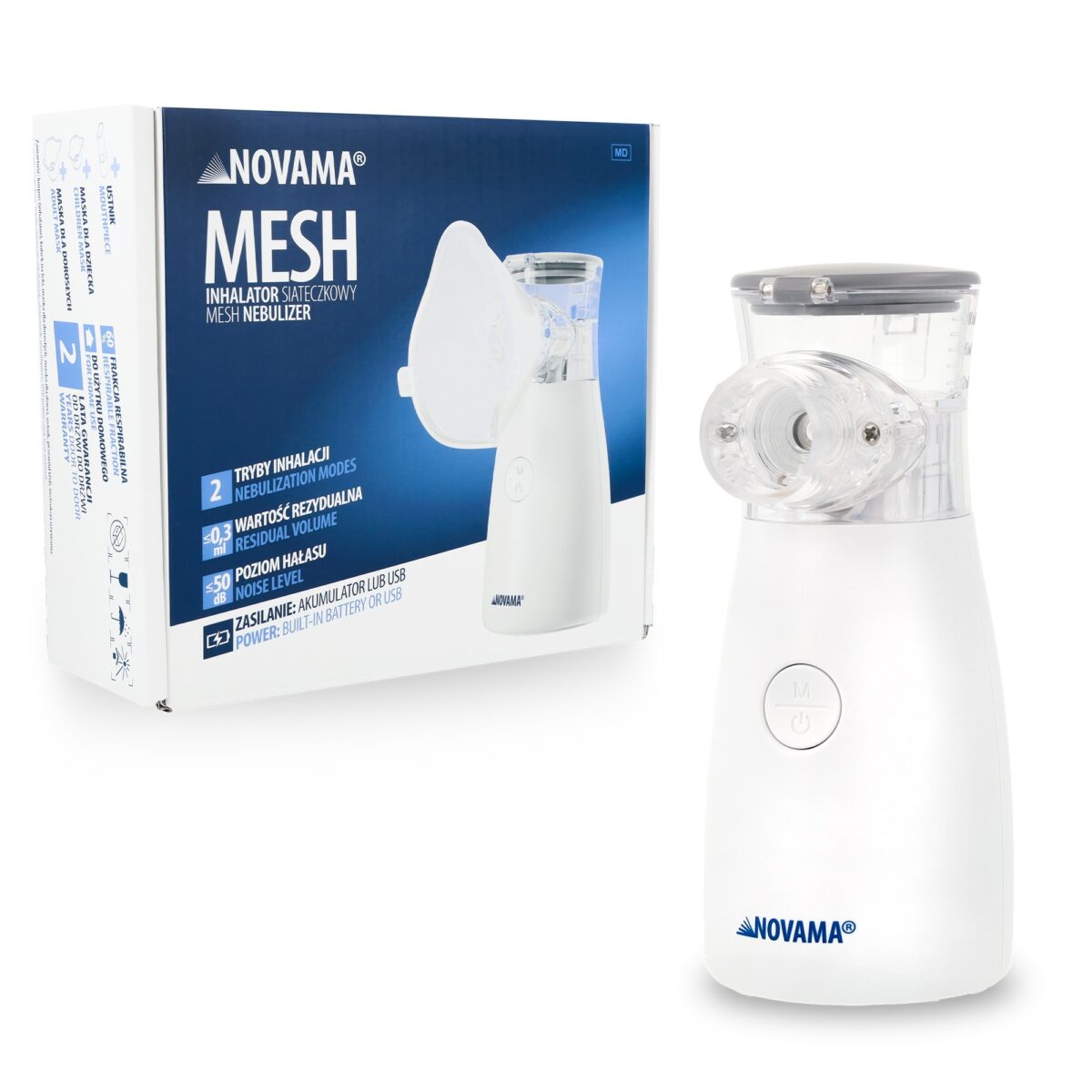
- Inhalator siateczkowy, zwany również inhalatorem membranowym, działa w oparciu o technologię drgań o niskiej częstotliwości. Nebulizator typu mesh (siateczkowy) przepycha roztwór leku przez mikroskopijne otwory w specjalnej siatce umieszczonej w głowicy, tworząc w ten sposób jednolity aerozol [11].
- Inhalatory ciśnieniowe (pMDI), tzw. dozujące, wykorzystują zbiornik z propelentem (freon lub tetrafluoretan) pod ciśnieniem do podawania określonej dawki leku. Przy aktywacji inhalatora dochodzi do uwolnienia określonej porcji sprężonego gazu zawierającego lek. Często stosowane są razem z komorą inhalacyjną (spejserem) [4][5].
- Inhalatory suchego proszku (DPI), w których lek połączony jest z nośnikiem (najczęściej laktozą). Podczas wdechu turbulencje w urządzeniu powodują rozbicie proszku na drobne cząstki, które są na tyle małe, aby osadzić się w płucach.
- Inhalatory parowe, wytwarzające pod wpływem ciepła parę wodną, która może zawierać również wodę termalną lub olejki eteryczne. Zakres ich zastosowania ogranicza się do górnych dróg oddechowych.
Czym jest nebulizator i czym się różni od inhalatora?
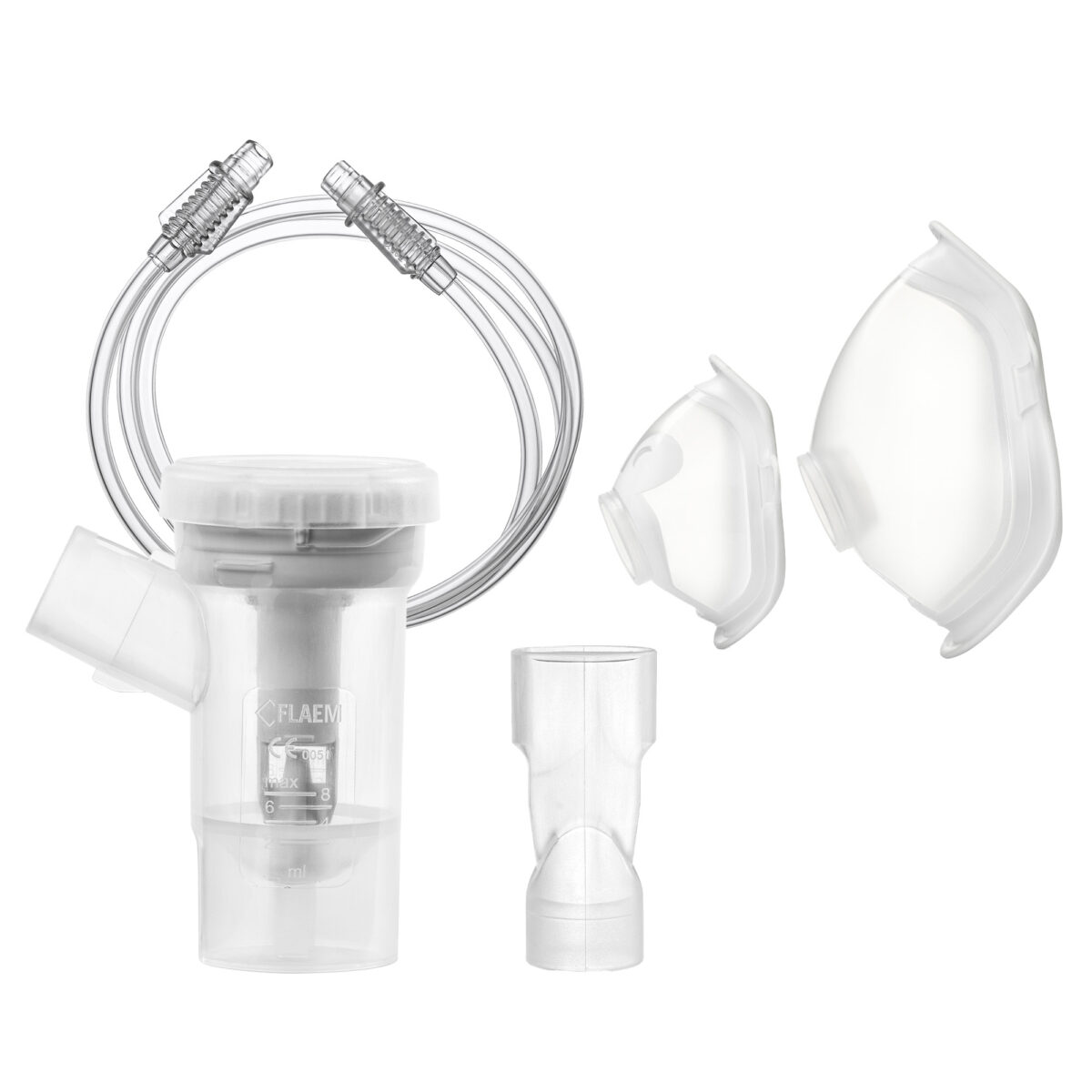
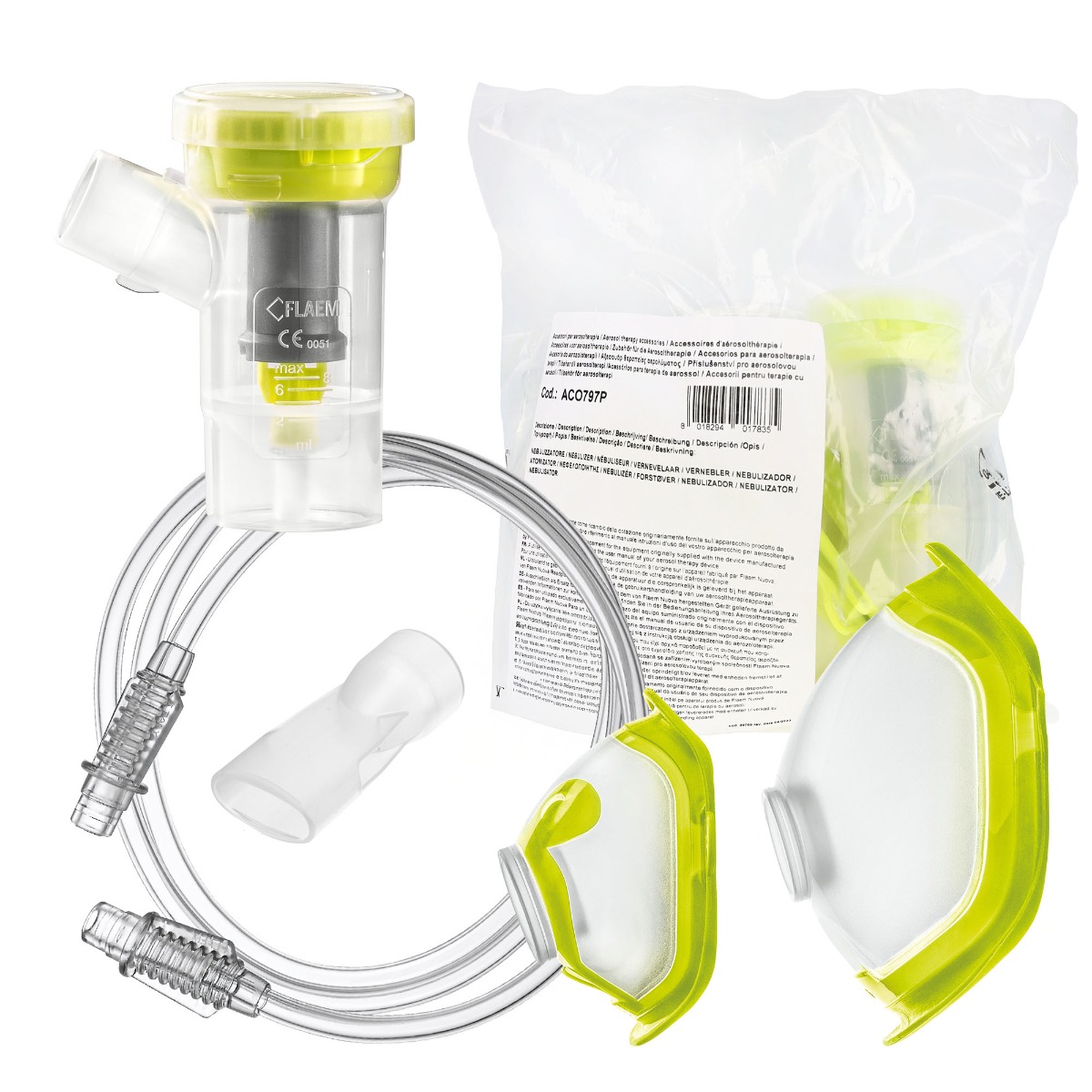
Nebulizator {link do nebulizatorów} to kluczowy element inhalatora pneumatycznego i siateczkowego, do którego wlewany jest lek w postaci roztworu lub zawiesiny. To właśnie w nim substancja lecznicza jest przekształcana w aerozol (mgiełkę), która trafia bezpośrednio do dróg oddechowych [10].
Konstrukcja nebulizatora (pojemnika na lek) odgrywa kluczową rolę w skuteczności terapii nebulizacyjnej. Wpływa ona na kluczowe parametry, jak rozmiar cząstek leku czy czas inhalacji, co przekłada się na skuteczność dostarczania substancji leczniczej do dróg oddechowych.
W inhalatorach pneumatyczno-tłokowych nebulizator stanowi integralną część kompletnego zestawu do nebulizacji. Z kolei w inhalatorach siateczkowych jego funkcję pełni głowica rozpylająca, oparta na technologii drgań [11].

Nebulizacja a inhalacja
Pojęcia inhalacja i nebulizacja są często używane zamiennie, jednak technicznie oznaczają coś innego. Inhalacja to ogólny proces wdychania cząstek substancji terapeutycznych do układu oddechowego, bez względu na jej postać – może to być para wodna, suchy proszek, olejki eteryczne lub aerozol. Natomiast nebulizacja to konkretny rodzaj aerozoloterapii, w którym lek w postaci roztworu lub zawiesiny jest przekształcany w drobno rozproszoną w mgiełkę (aerozol) do inhalacji [12].
Nebulizacja - skuteczna metoda leczenia wziewnego
Polskie Towarzystwo Chorób Płuc (PTCHP), Polskie Towarzystwo Pneumonologii Dziecięcej (PTPD) oraz Polskie Towarzystwo Pediatryczne (PTP) rekomendują nebulizację jako skuteczną metodę leczenia wziewnego u pacjentów, którzy mają ograniczoną możliwość współpracy podczas stosowania urządzenia do inhalacji, np. dzieci [7][8][13][14].
Jaki inhalator wybrać?
Wybór odpowiedniego inhalatora do nebulizacji zależy od kilku kluczowych czynników, takich jak wiek i potrzeby użytkownika, rodzaj leczonej choroby układu oddechowego oraz typ leków stosowanych w terapii nebulizacyjnej.
Inhalator siateczkowy charakteryzuje się innymi parametrami niż uniwersalny inhalator kompresorowy dla całej rodziny. Aby zapewnić skuteczną i bezpieczną terapię, warto znać podstawowe różnice między rodzajami inhalatorów oraz zapoznać się z ich danymi technicznymi przed podjęciem decyzji zakupowej.
Jaki inhalator do leczenia astmy, zapalenia oskrzeli i POChP?
Przy wyborze inhalatora do leczenia najczęściej występujących chorób płuc niezwykle istotne są dane techniczne i parametry nebulizatora, ponieważ to one determinują skuteczność terapii w konkretnej jednostce chorobowej.
Przede wszystkim należy zwrócić uwagę, jaką wielkość cząstek leku generuje nebulizator, czy nadaje się do podawania przepisanych przez lekarza preparatów, np. sterydów lub kwasu hialuronowego, oraz czy umożliwia dotarcie leku do objętego chorobą odcinka dróg oddechowych. Do oceny tych parametrów służą wskaźniki, takie jak MMAD (średnia aerodynamiczna średnica cząstki), FPF (frakcja respirabilna), szybkość nebulizacji oraz wartość rezydualna [10][12].
Wielkość cząstki mgiełki do nebulizacji (MMAD)
W terapii nebulizacyjnej jakość mgiełki określa średnia wielkość cząstek (MMAD) wytwarzanych w trakcie nebulizacji, wyrażana w mikrometrach (μm). Im mniejsze cząstki aerozolu, tym głębiej mogą dotrzeć do dolnych dróg oddechowych. Aby skutecznie wspomagać leczenie dolnych dróg oddechowych, warto wybierać inhalatory, których MMAD wynosi poniżej 5 μm [15][16].
Frakcja respirabilna nebulizatora (FPF)
Frakcja respirabilna (FPF) to parametr, który określa, jaki procent cząstek wytwarzanej mgiełki z nebulizatora ma rozmiar od 1 do 5 mikrometrów (µm), czyli taki, który umożliwia dotarcie i depozycję leku w dolnych drogach oddechowych, w tym w oskrzelach i pęcherzykach płucnych [15].
Im wyższa wartość FPF, tym większa skuteczność nebulizacji – więcej cząstek leku trafia do płuc, co zwiększa efektywność leczenia [10].
Jaką wielkość cząstki mgiełki wybrać do nebulizacji?
W zależności od wielkości cząstek mgiełka z inhalatora dociera do różnych partii układu oddechowego. Aby precyzyjniej dostarczyć lek w miejsce działania, należy wybrać inhalator o parametrach dopasowanych do rodzaju schorzenia i celu terapii nebulizacyjnej [17][18].
- większe niż 10 μm – odcinek ustno-gardłowy
- 5 – 10 μm – odcinek tchawiczo-oskrzelowy (centralne drogi oddechowe)
- 1 – 5 μm – obwodowe drogi oddechowe i pęcherzyki płucne
Sam parametr MMAD to tylko połowa sukcesu, ponieważ jest on jedynie częścią informacji o jakości wytwarzanej mgiełki aerozolowej. Równie ważna jest wartość FPF, która określa, jaka część mgiełki faktycznie mieści się w zakresie wielkości 1–5 µm [15].
Dopiero połączenie parametrów nebulizatora – MMAD i FPF – pozwala właściwie ocenić jakość inhalatora i dobrać go do konkretnego zastosowania, np. leczenia astmy, POChP, zapalenia oskrzeli czy zatok.

Szybkość nebulizacji - jak ją określamy?
Szybkość nebulizacji określa, jak szybko inhalator przekształca lek w mgiełkę i ile mililitrów roztworu jest w stanie podać w określonym czasie (zwykle w ml/min). Im wyższa wydajność nebulizacji, tym krótszy potrzebny czas inhalacji, co ma szczególne znaczenie w przypadku dzieci, osób starszych oraz pacjentów wymagających częstych terapii. Warto zwracać uwagę na ten parametr, zwłaszcza jeśli liczy się wygoda i regularność stosowania [15].
Zmiana szybkości inhalacji - wielostronne zastosowanie w leczeniu
Zmianie szybkości inhalacji może towarzyszyć zmiana parametrów MMAD i FPF, dzięki czemu możliwe jest stosowanie kilku trybów pracy przy tym samy nebulizatorze. Najpopularniejsze urządzenia na rynku są zoptymalizowane do jak najlepszego leczenia zapalenia oskrzeli lub zapalenia oskrzeli oraz krupu (podgłośnieniowego zapalenia krtani), dzięki możliwości stosowania dwóch trybów pracy.
W szczególnych przypadkach, które wymagają najwyższej precyzji podania leku, np. przy leczeniu zapalenia oskrzelików u małych dzieci, konieczna jest niezwykle drobna i monodyspersyjna (jednorodna) mgiełka.
Jakie badania i normy inhalatora są istotne?
Podstawą wyboru urządzenia do inhalacji powinny być rzetelne dane techniczne oraz potwierdzone parametry działania nebulizatora. Jak sprawdzić, czy parametry inhalatora są wiarygodne?
Profesjonalne urządzenia medyczne spełniają międzynarodowe normy jakości dla wyrobów medycznych ISO, np. ISO 27427 dla nebulizatorów. W dokumentacji technicznej inhalatorów powinny znajdować się informacje o wszystkich certyfikatach, zgodności CE oraz o wynikach badań przeprowadzonych w renomowanych ośrodkach badawczych (np. Uniwersytet w Parmie), dodatkowo potwierdzonych przez niezależne jednostki notyfikowane, np. TÜV [19][20].
Czy nebulizatory testowane są na konkretnych lekach?
Nebulizatory powinny być testowane na substancji referencyjnej, jaką jest lek salbutamol. Ponadto najlepsi producenci urządzeń do nebulizacji testują swoje nebulizatory również na najpopularniejszych lekach inhalacyjnych dostępnych na danym rynku, np. zawierających określoną substancję, taką jak budezonid w preparatach od różnych producentów czy kwas hialuronowy. Ma to ogromne znaczenie dla oceny skuteczności terapii wziewnej oraz wiarygodności parametrów technicznych urządzenia.
Weryfikacja parametrów inhalatora – gwarancja skuteczności i bezpieczeństwa nebulizacji
Weryfikacja jakości parametrów i ich wiarygodności jest niezwykle istotna – tylko wtedy można mieć pewność, że inhalator działa zgodnie z deklarowanymi parametrami np. MMAD, FPF, szybkość nebulizacji, a terapia będzie skuteczna i bezpieczna, niezależnie od tego, czy używa go dziecko, dorosły czy senior.
Co to za norma jakości ISO 27427 - Układy nebulizujące i ich elementy?
W 2023 roku Międzynarodowa Organizacja Normalizacyjna (ISO) wprowadziła nową normę jakości układów do nebulizacji ISO 27427, obowiązującą w Unii Europejskiej (EN) [21]. Zastąpiła ona dotychczasową normę ISO 13544-1 [19]. Nowa norma została opracowana w celu poprawy skuteczności i bezpieczeństwa urządzeń do nebulizacji, takich jak inhalatory. Jest to także obowiązująca polska norma jakości (PN) opublikowana przez Polski Komitet Normalizacyjny (PKN) [20].
Zaostrzone rygory jakości i testowania nebulizatorów zgodnie z normą
Nowa norma PN-EN ISO 27427 zawiera szczegółowe, zaktualizowane wymagania dotyczące testowania skuteczności i dokładności działania nebulizatorów, w tym m.in. parametrów takich jak MMAD, FPF, szybkość nebulizacji i objętość rezydualna. Celem jest zwiększenie wiarygodności pomiarów oraz zapewnienie powtarzalnych i porównywalnych wyników w niezależnych testach urządzeń.
| PN-EN ISO 13554-1 | PN-EN ISO 27427 |
| Testy na jednym urządzeniu | Testy na 3 egzemplarzach z modelu |
| Brak ustandaryzowanej substancji leczniczej | Wszystkie urządzenia testowane z użyciem roztworu salbutamolu (albuterol/ventolin) |
| Obowiązek podawania tylko podstawowych parametrów | Konieczne podawanie precyzyjnych, uzupełniających miar: AO – ilość uwalnianego aerozolu, AOR – prędkość wydzielania aerozolu, które dokładniej określają skuteczność nebulizacji |
Inhalator przebadany zgodnie z normą PN-EN ISO27427 to urządzenie o potwierdzonej międzynarodowej jakości, zweryfikowane według oficjalnych standardów technologicznych .
Informacja o tym, że inhalator został przebadany według normy PN-EN ISO 27427, znacząco zwiększa wiarygodność urządzenia i potwierdza skuteczność oraz bezpieczeństwo urządzenia.
Co reguluje norma nebulizatorów medycznych ISO 27427?
Norma ta określa szczegółowe wymagania dotyczące weryfikacji skuteczności działania i testów technicznych nebulizatorów medycznych oraz ich komponentów [20][21]. Jej celem jest zapewnienie, że urządzenia do inhalacji działają zgodnie z deklarowanymi parametrami i są bezpieczne w codziennym użytkowaniu. Obowiązek testowania zgodnie z normą obejmuje m.in.:
- nebulizatory pneumatyczne (na sprężone powietrze),
- nebulizatory ultradźwiękowe,
- nebulizatory siateczkowe (membranowe),
- dodatkowe komponenty urządzenia, jak przewody, ustniki, maseczki.
Jakie są główne obszary normy inhalatorów?
- Bezpieczeństwo elektryczne i mechaniczne sprzętu do nebulizacji.
Jest to gwarancja, że inhalator jest bezpieczny do użytku domowego lub klinicznego, nie stanowi zagrożenia dla zdrowia użytkownika i został przetestowany pod kątem niezawodności i wytrzymałości.
- Wydajność rozpylania leku (np. rozmiar cząstek, szybkość nebulizacji).
Określa, jak dobrze nebulizator zamienia lek w aerozol możliwy do wdychania, dostarczając skutecznie lek do płuc.
- Biokompatybilność materiałów inhalatora.
Obejmuje wszystkie elementy nebulizatora (plastik i inne tworzywa, uszczelki, farby, itp.), mające kontakt z lekiem lub drogami oddechowymi pacjenta. Według norm muszą one spełniać następujące kryteria:
- Nietoksyczność:
Materiały nie mogą uwalniać do leku ani do powietrza lotnych związków chemicznych ani cząstek, które po wdychaniu byłyby toksyczne dla tkanek dróg oddechowych lub ogólnie dla organizmu. - Niepowodowanie podrażnień ani alergii:Kontakt z inhalatorem (wdech aerozolu, dotyk ustnika czy maseczki lub obudowy kompresora) nie może wywoływać stanów zapalnych, uczuleń czy innych niepożądanych reakcji skórnych i śluzówkowych.
- Stabilność fizykochemiczna:Materiały nebulizatora muszą zachowywać swoje właściwości mechaniczne i chemiczne podczas standardowej eksploatacji i procesów czyszczenia lub dezynfekcji (np. wielokrotne gotowanie, sterylizacja gorącą parą), bez ulegania degradacji czy korozji.
- Brak wpływu na skład leku:
Nie mogą wchodzić w reakcje chemiczne z lekiem ani go adsorbować — tak, aby podana dawka była zawsze zgodna z zaleceniami producenta leku. - Zgodność z normami biokompatybilności:
Muszą być zgodne z wytycznymi ISO 10993, dotyczącymi oceny biologicznego bezpieczeństwa wyrobów medycznych.
- Nietoksyczność:
- Higiena i możliwość dezynfekcji elementów inhalatora.
Urządzenie musi być łatwe do czyszczenia i dezynfekcji, a materiały odporne na te procesy, bez utraty właściwości ani uwalniania szkodliwych substancji.
- Kompatybilność z lekami.
Nebulizator musi być bezpieczny do stosowania z lekami dostępnymi w aptece. Użycie urządzenia nie może zmieniać właściwości leku (temperatura, wibracje, tworzywo). Pacjent powinien mieć pewność, że urządzenie jest odpowiednie do leków o określonej gęstości, lepkości czy objętości, a lek będzie rozpylany na cząstki umożliwiające dotarcie do odpowiedniego miejsca w układzie oddechowym.
- Wymagania dotyczące dokumentacji i instrukcji.
Producent musi dostarczyć dokładną, jasną instrukcję obsługi oraz dokumentację techniczną z parametrami przebadanymi zgodnie z normą.
Dlaczego zgodność urządzenia do nebulizacji z normą PN-EN ISO 27427 jest taka ważna?
Inhalator może wyglądać nowocześnie i działać sprawnie, ale to nie znaczy, że skutecznie dostarcza lek do płuc. Aby inhalacja była skuteczna, urządzenie musi:
- generować cząsteczki aerozolu o odpowiedniej wielkości (MMAD, FPF),
- zapewniać stałą i powtarzalną dawkę,
- minimalizować straty leku (maksymalnie minimalizować objętość zalegającą).
ISO 27427 określa precyzyjne metody testowania tych parametrów. Dzięki temu pacjenci, lekarze i farmaceuci mogą rzetelnie porównywać urządzenia różnych producentów. Zgodność inhalatora z ISO 27427 jest wymagana przy certyfikacji wyrobów medycznych w Unii Europejskiej zgodnie z rozporządzeniem MDR (UE 2017/745). Brak tej zgodności może świadczyć o niskiej jakości urządzenia i zagrożeniu dla pacjenta.
Zgodność z normą PN-EN ISO 27427 to nie tylko znak jakości, ale realna gwarancja skuteczności i bezpieczeństwa inhalacji. Warto szukać tej informacji w opisie technicznym produktu, zwłaszcza przy leczeniu schorzeń takich jak astma, POChP, mukowiscydoza czy przewlekłe zapalenie oskrzeli.
Lepszy inhalator pneumatyczno-tłokowy czy siateczkowy?
Zarówno inhalatory pneumatyczno-tłokowe, jak i siateczkowe (membranowe) mają swoje zalety i ograniczenia. Wybór najlepszego rozwiązania zależy od rodzaju choroby, typu stosowanych leków, wieku pacjenta oraz miejsca użytkowania (dom, szpital, podróż). Warto poznać różnice między tymi technologiami, aby świadomie wybrać inhalator najlepiej dopasowany do potrzeb użytkownika i warunków terapii.
Inhalator pneumatyczno-tłokowy
Inhalator pneumatyczno-tłokowy jest uznany za najbardziej uniwersalne urządzenie do nebulizacji, ułatwiające szerokie leczenie inhalacyjne. Nadaje się do sterydów i kwasu hialuronowego podczas intensywnego leczenia, ale sprawdzi się również sezonowo, gdy wymagana jest nebulizacja przy kaszlu lub katarze alergicznym.
Zaawansowane modele inhalatorów dostarczają lek aż do oskrzeli i pęcherzyków płucnych, zapewniając skuteczne leczenie zapalenia oskrzeli, oskrzelików i płuc.

Warto zwrócić uwagę na dołączony nebulizator, ponieważ to od jego konstrukcji zależy skuteczność terapii. Istotne są takie parametry jak możliwość regulacji prędkości nebulizacji, wielkość cząsteczek mgiełki (MMAD) oraz łatwość czyszczenia i dezynfekcji urządzenia po każdym użyciu.
Wysokiej klasy inhalator posiada wydajną sprężarkę, która umożliwia nieprzerwaną pracę i utrzymuje stabilny poziom nebulizacji przez całą inhalację. To idealny wybór dla rodzin, dzieci i dorosłych wymagających skutecznej i wszechstronnej terapii aerozolowej.
Inhalator siateczkowy
Inhalator siateczkowy dzięki technologii drgań membrany pracuje bardzo cicho. Jest zasilany na baterie lub przez port USB, co czyni go przenośnym, lekkim i wygodnym w codziennym użytkowaniu – zarówno w domu, jak i w podróży.

Wytwarza stabilną, monodyspersyjną mgiełkę, która wspomaga leczenie wielu schorzeń układu oddechowego. Nie jest jednak odpowiedni do leków o dużej gęstości i zawiesin – najczęściej powodują one szybkie i trwałe zatkanie głowicy. Jeśli procent dopuszcza zastosowanie zawiesin, należy pamiętać o konieczności cyklicznej i bardzo dokładnej procedury czyszczenia sita po każdym użyciu. Dlatego warto sprawdzać, czy dany lek może być stosowany w tego typu urządzeniu. Inhalator siateczkowy dla dzieci to komfortowy wybór, który sprawia, że inhalacja w domu czy w podróży przebiega szybko i bezproblemowo.
Dla kogo jest inhalacja?
Inhalacja, a zwłaszcza nebulizacja, to metoda leczenia o potwierdzonej skuteczności, znajdująca zastosowanie zarówno w terapii doraźnej, jak i przewlekłej.
Dzięki możliwości podawania leków rozszerzających oskrzela, roztworów nawilżających oraz preparatów przeciwzapalnych inhalacja przynosi szybką ulgę w wielu schorzeniach układu oddechowego – od kataru, kaszlu i zapalenia oskrzeli po poważniejsze choroby, takie jak astma oskrzelowa czy przewlekła obturacyjna choroba płuc (POChP) [12][22].
Inhalacja – na jakie choroby?
Terapia inhalacyjna wspiera leczenie chorób przewlekłych, takich jak POChP, astma oskrzelowa, mukowiscydoza, przewlekły nieżyt nosa i gardła czy zespół krupu. Inhalacje przy zapaleniu krtani, tchawicy i oskrzeli pozwalają szybko dostarczyć lek i złagodzić uciążliwe objawy. Są też pomocne w leczeniu sezonowych oraz wirusowych infekcji i alergii [12][22].
Inhalacja znajduje zastosowanie w codziennej opiece nad pacjentami z takimi schorzeniami jak:
- przewlekła obturacyjna choroba płuc (POChP),
- astma oskrzelowa,
- mukowiscydoza,
- przewlekły nieżyt nosa i gardła,
- zespół krupu u dzieci (ostre podgłośniowe zapalenie krtani).
Inhalacja na zapalenie krtani, tchawicy czy oskrzeli pozwala szybko dostarczyć lek bezpośrednio do miejsca zapalenia, zmniejszając obrzęk błony śluzowej, łagodząc kaszel i ułatwiając oddychanie. Terapia wziewna skutecznie redukuje objawy infekcji górnych i dolnych dróg oddechowych oraz wspiera organizm w walce z infekcjami wirusowymi i bakteryjnymi.
Nebulizacja to także niezastąpione wsparcie w leczeniu alergii wziewnych, sezonowych dolegliwości oraz nawracających infekcji dróg oddechowych u dzieci i dorosłych. Inhalacja przy katarze, kaszlu czy duszności działa szybko, celowo i bez obciążania układu pokarmowego.
Jakie leki do inhalatora?
Inhalatory nie służą do inhalacji parowej polegającej na wdychaniu olejków eterycznych czy ziół. To urządzenia medyczne, które skutecznie przetwarzają w aerozol większość dostępnych leków i substancji do nebulizacji [23].
Inhalator pneumatyczno-tłokowy umożliwia podanie substancji nawilżających (np. sól fizjologiczna, kwas hialuronowy, ektoina), rozrzedzających wydzielinę (leki mukolityczne, np. Mucosolvan), rozszerzających oskrzela (bronchodilatatory, np. Berodual, Ventolin) czy przeciwzapalnych (glikokortykosteroidy, np. Pulmicort, Nebbud, Budixon, Benodil) [7].Inhalator siateczkowy może okazać się nieefektywny w przypadku zawiesin z powodu zbyt delikatnych wibracji i/lub blokowania się otworów siatki [33] Jeśli tego typu inhalator ma być stosowany do nebulizacji zawiesin (np. budezonidu) należy przed zakupem zweryfikować w specyfikacji, czy producent gwarantuje prawidłowe jego działanie w takim przypadku. Dodatkowo należy bardzo skrupulatnie przestrzegać zasad czyszczenia głowicy po każdym użyciu [34]. Nie rekomenduje się stosowania lepkich płynów, takich jak roztwory kwasu hialuronowego czy ektoiny w inhalatorach typu mesh ze względu na ryzyko blokowania otworów siateczki podczas rozpylania [35].
Czym różni się zawiesina od roztworu do nebulizacji?
Przy wyborze urządzenia do inhalacji istotne jest zrozumienie różnicy między roztworem a zawiesiną do nebulizacji. Od postaci leku zależy nie tylko skuteczność terapii, ale też to, czy będzie on prawidłowo rozpylany przez wybrany inhalator lub nebulizator [24].
Roztwór do inhalacji to klarowny płyn, w którym lek jest całkowicie rozpuszczony w wodzie lub soli fizjologicznej. Nie zawiera osadów i nie wymaga mieszania ani wstrząsania przed użyciem. Można go podawać w większości inhalatorów i nebulizatorów. Przykłady leków w roztworze: Berodual, Atrovent czy Mucosolvan.
Zawiesina do inhalacji to płyn, w którym drobne cząstki leku nie są całkowicie rozpuszczone, tylko zawieszone w cieczy. Jest zwykle lekko mętna lub mleczna. Przed użyciem trzeba ją dobrze wstrząsnąć, w przeciwnym razie część leku pozostanie na dnie, a pacjent nie przyjmie pełnej dawki. Nie każdy nebulizator jest przystosowany do leków w postaci zawiesin, zwłaszcza urządzenia ultradźwiękowe. Przykłady leków w zawiesinie: budezonid (np. Budixon-Neb, Benodil, Nebbud, Pulmicort).

Jaki inhalator dla danego wieku użytkownika?
Inhalator powinien być dostosowany do wieku pacjenta, ponieważ to właśnie wiek decyduje o budowie i średnicy dróg oddechowych, a tym samym o skuteczności terapii inhalacyjnej. U noworodków i małych dzieci średnica oskrzeli jest nawet dwa razy mniejsza niż u dorosłych, dlatego tak ważne jest, aby urządzenie generowało stabilną mgiełkę o odpowiednich parametrach technicznych.
Inhalatory dla dzieci - wybierz odpowiedni model
W przypadku inhalatorów dla najmłodszych warto zwrócić uwagę na możliwość regulowania tempa inhalacji, co pozwala dostarczyć lek szybciej, ale bez pogorszenia jakości mgiełki. Istotna jest także dostępność maseczek i ustników dopasowanych do wieku, łatwość obsługi oraz cicha praca urządzenia, która zmniejsza stres u dziecka. Wybierając inhalator dopasowany do wieku użytkownika, zwiększamy skuteczność leczenia i poprawiamy jego codzienny komfort.

Jak wykonać inhalację?
Poprawne wykonanie nebulizacji wymaga jedynie kilku kroków. Przestrzeganie wytycznych i instrukcji urządzenia pozwala zmaksymalizować korzyści terapii inhalacyjnej.
Jak przygotować się do nebulizacji?
Dokładnie umyj i osusz ręce, ustaw sprzęt na stabilnej powierzchni i przygotuj wszystkie niezbędne elementy: wybrany inhalator, akcesoria, za pomocą których mgiełka będzie wdychana (maska/ustnik), oraz przepisaną substancję leczniczą.
Inhalacja inhalatorem pneumatyczno-tłokowym:
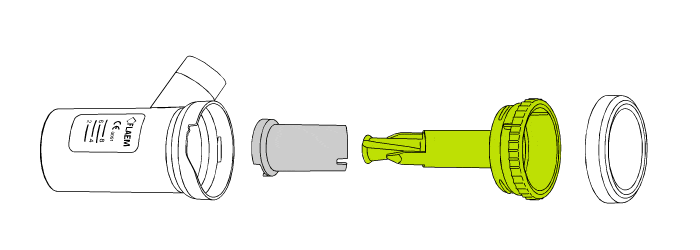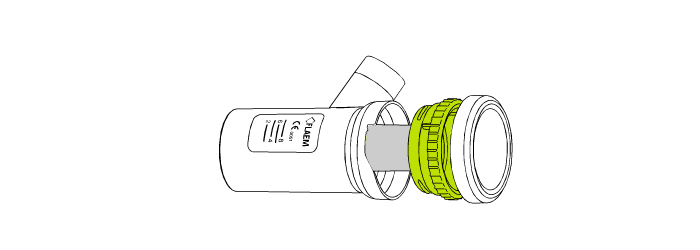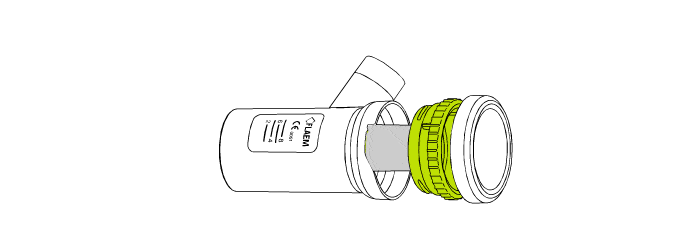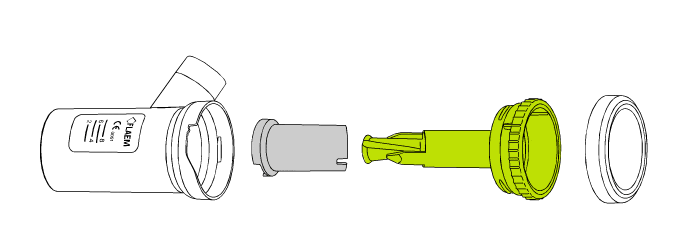
1. Załóż inhalator prawidłowo. Zdejmij pokrywkę nebulizatora i jego górną część, pozostawiając w środku stożek rozpylający.
2. Wlej do nebulizatora przepisany lek. Sprawdź, czy urządzenie podaje minimalną ilość leku – jeśli tak, upewnij się, że ją przekraczasz. Gdy objętość leku nie wypełnia minimalnej objętości nebulizatora, rozcieńcz go solą fizjologiczną do docelowej objętości.
3. Szczelnie zamknij lub zakręć nebulizator, podłącz przewód powietrza do nebulizatora i do kompresora. Upewnij się, że przewód jest mocno zamocowany. Jeśli nebulizator ma opcję wyboru prędkości lub wielkości cząsteczki – dopasuj ją do rodzaju schorzenia zgodnie z parametrami z instrukcji obsługi. Sprawdź, czy filtr powietrza jest prawidłowo zamocowany i czy nie wymaga wymiany.
4. Dobierz odpowiednie akcesoria do inhalacji – maskę, ustnik, lub końcówkę do nosa, pamiętając, że ich dobór zależy od wieku, umiejętności synchronizacji oddechu i rodzaju schorzenia. Gdy urządzenie jest przygotowane, podłącz je do zasilania i włącz [26][27].
Jak powinno się robić inhalację?
1. Usiądź w wygodnej, wyprostowanej pozycji, najlepiej z podpartymi plecami.
2. Umieść ustnik w ustach lub załóż maseczkę, w razie potrzeby wspomagając się gumkami.
3. Nebulizator utrzymuj w pozycji pionowej. Staraj się brać głębokie wdechy i wstrzymywać je na kilka sekund, aby pozwolić na lepszą depozycję leku. Jeśli przerywasz inhalację, wyłącz urządzenie, aby uniknąć utraty leku.
4. Proces nebulizacji nie powinien trwać długo – zaleca się 6-10 minut dla dorosłych i 3-5 minut dla dzieci, w zależności od użytych substancji. Dlatego tak ważny jest wybór urządzenia z odpowiednią prędkością przepływu aerozolu lub z jej regulacją.
5. Po zakończeniu nebulizacji wyłącz urządzenie. Akcesoria i nebulizator wymagają każdorazowego czyszczenia. Stosuj się do zaleceń z instrukcji obsługi, aby nie uszkodzić sprzętu. Wysokiej jakości urządzenia do inhalacji powinny mieć możliwość sterylizacji i dezynfekcji [27].
Jak wyczyścić nebulizator?
Poprawne czyszczenie nebulizatora zapobiega osadzaniu się pozostałości leku i zapychaniu urządzenia oraz jest niezbędne dla zachowania higieny. Należy wyjąć wszystkie elementy i całość poddać procesowi sterylizacji lub dezynfekcji [27].
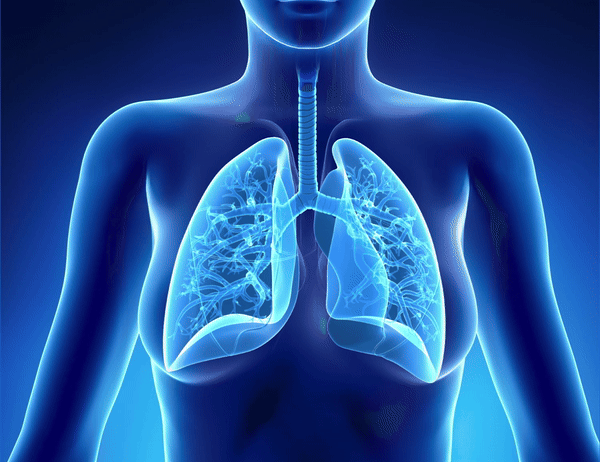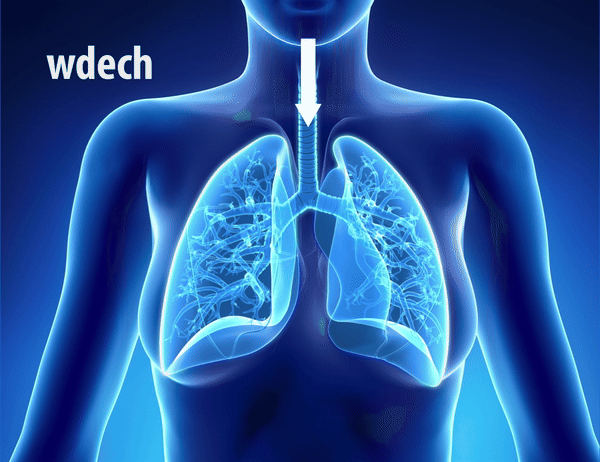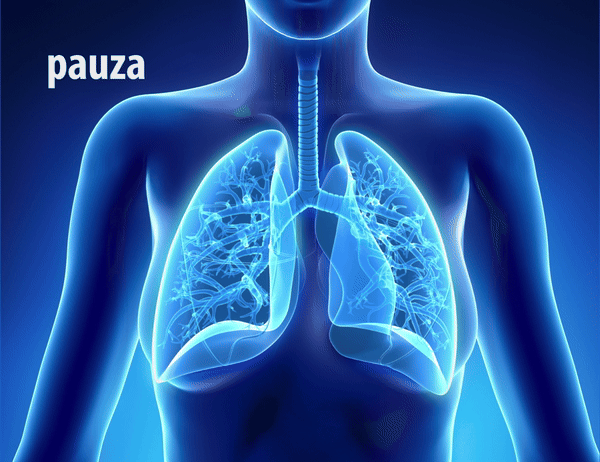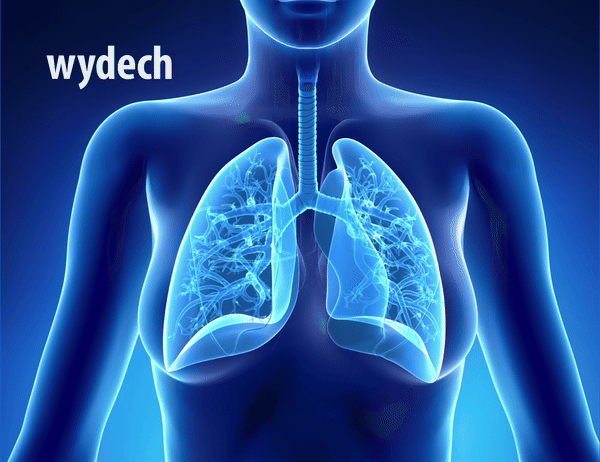
Jak oddychać w trakcie inhalacji?
Prawidłowy sposób oddychania podczas inhalacji ma kluczowe znaczenie dla skuteczności terapii wziewnej. Podczas zabiegu należy oddychać spokojnie, powoli i głęboko, co umożliwia równomierne rozprowadzenie aerozolu w drogach oddechowych. Po każdym głębokim wdechu warto na chwilę wstrzymać oddech – pozwala to na lepsze osadzenie się leku w oskrzelach i płucach, zwiększając efektywność leczenia [27].
Inhalacja rano czy wieczorem?
Dobór pory dnia do wykonania inhalacji zależy przede wszystkim od rodzaju stosowanego leku oraz celu terapii. Przy każdej zmianie preparatu lub schematu leczenia należy skonsultować się z lekarzem prowadzącym lub farmaceutą w zakresie szczegółów dotyczących schematu przeprowadzania inhalacji w domu.
Unikaj inhalacji leków wykrztuśnych przed snem
W przypadku leków rozrzedzających wydzielinę lub działających wykrztuśnie (np. soli hipertonicznej czy mukolityków) nie zaleca się wykonywania inhalacji bezpośrednio przed snem. Może to nasilać odruch kaszlowy i utrudniać zasypianie. Takie preparaty najlepiej stosować w ciągu dnia, gdy pacjent może aktywnie odkrztuszać wydzielinę.

Czy filtr w inhalatorze się wymienia?
Filtr w inhalatorze pneumatycznym należy regularnie wymieniać, ponieważ pełni on kluczową rolę w procesie terapii wziewnej – chroni urządzenie i zapewnia bezpieczeństwo pacjenta. Oczyszcza powietrze zasysane z otoczenia, eliminując zanieczyszczenia, kurz, pyłki i drobnoustroje, które mogłyby trafić do aerozolu i do układu oddechowego.
Jakość i stan filtra mają ogromne znaczenie – zużyty lub zanieczyszczony może pogarszać inhalację, zwiększać ryzyko infekcji i nasilać objawy, zamiast je łagodzić. To szczególnie ważne w przypadku osób z obniżoną odpornością, dzieci, seniorów i pacjentów z chorobami przewlekłymi, takimi jak astma czy POChP.
Zaleca się wymianę filtra zawsze wtedy, gdy zauważymy jego zmianę koloru – z białego lub jasnoszarego na ciemniejszy. Wymiana jest szybka i prosta – wystarczy wyjąć stary filtr (np. pęsetą) i włożyć nowy, oryginalny filtr kompatybilny z danym modelem inhalatora.
Dbanie o czystość i regularną wymianę filtrów to podstawowy warunek higienicznej, skutecznej i bezpiecznej nebulizacji w domu, podobnie jak wybór wysokowydajnych filtrów typu porex, które lepiej filtrują i służą wielokrotnie dłużej [27].
Jakie akcesoria do inhalacji?
Właściwie dobrane akcesoria do inhalacji {link do akcesoriów} mają istotny wpływ na skuteczność terapii wziewnej. Choć często traktowane są jako element drugorzędny, w rzeczywistości mogą decydować o jakości dostarczania leku do dróg oddechowych.
W codziennej praktyce oznacza to konieczność indywidualnego dopasowania masek, ustników i nebulizatorów do wieku, stanu zdrowia i umiejętności pacjenta.

Ustnik inhalatora
Ustnik jest rekomendowany w terapii wziewnej dla dzieci od 3. roku życia. Umożliwia bardziej skoncentrowane i skuteczne podanie leku do dolnych dróg oddechowych. Warunkiem jest prawidłowe użycie – szczelne objęcie ustnika ustami oraz spokojne, miarowe oddychanie.
Maski do nebulizacji
Dobrej jakości maseczka do inhalatora to skuteczna alternatywa dla ustnika, szczególnie w przypadku niemowląt, małych dzieci i osób, które nie są w stanie świadomie koordynować oddechu z podawaniem leku. Aby jednak terapia była skuteczna, maska musi być odpowiednio dobrana pod względem rozmiaru i konstrukcji.
Maska powinna ściśle przylegać do twarzy, tworząc szczelną barierę – tylko wtedy aerozol z lekiem nie będzie wydostawał się na zewnątrz. Wysokiej jakości maski nie powinny posiadać bocznych otworów wentylacyjnych (jak np. maski tlenowe), ponieważ sprzyja to rozpraszaniu leku i zmniejsza skuteczność inhalacji.

Najlepszym rozwiązaniem są nowoczesne maski z zaworami wdechowo-wydechowymi, które synchronizują przepływ leku z naturalnym oddechem pacjenta. Zawór otwiera się i zamyka w fazach wdechu i wydechu, precyzyjnie kierując aerozol do dróg oddechowych, zwiększając wydajność i skuteczność leczenia, ograniczając straty leku i poprawiając higienę terapii.
Wybór odpowiedniej maski – dobrze dopasowanej, szczelnej, wykonanej z miękkiego materiału i wyposażonej w nowoczesne zawory – realnie wpływa na jakość codziennego leczenia. To nie tylko komfort pacjenta, ale przede wszystkim skuteczność i bezpieczeństwo inhalacji w warunkach domowych.
Końcówka do nosa do inhalatora
Końcówka do nosa to praktyczny dodatek do inhalatora, szczególnie pomocny w leczeniu schorzeń górnych dróg oddechowych, takich jak katar, zapalenie zatok przynosowych, nieżyt nosa czy alergie sezonowe. Dzięki swojej konstrukcji umożliwia precyzyjne skierowanie aerozolu bezpośrednio do jam nosowych, co pozwala szybciej złagodzić objawy i poprawić komfort oddychania.
Wybierając końcówkę do nosa, warto zwrócić uwagę, czy jest to model uniwersalny, czy dedykowany dla dzieci lub dorosłych. Stosowanie końcówki nosowej to skuteczny sposób na miejscowe nawilżenie błony śluzowej, rozrzedzenie wydzieliny i wspomaganie leczenia infekcji zatok. Może być stosowana z roztworami soli fizjologicznej, soli hipertonicznej lub innymi preparatami zalecanymi przez lekarza.

Dlaczego warto korzystać z inhalacji?
Inhalacja to skuteczna, bezpieczna i szybka metoda leczenia oraz profilaktyki chorób układu oddechowego. Podawany w postaci aerozolu lek trafia bezpośrednio do miejsca działania – dróg oddechowych – dzięki czemu jego działanie jest niemal natychmiastowe. W wielu przypadkach pozwala to uniknąć stosowania leków doustnych, co jest szczególnie istotne w przypadku preparatów sterydowych [29].
Terapia wziewna umożliwia precyzyjne dawkowanie leku, co zmniejsza ryzyko ogólnoustrojowych działań niepożądanych i niepotrzebnego obciążenia wątroby czy przewodu pokarmowego. Aerozol dociera głęboko do oskrzeli i pęcherzyków płucnych, co zwiększa skuteczność leczenia zarówno w infekcjach, jak i w chorobach przewlekłych, takich jak astma czy POChP [29].
Regularna inhalacja z użyciem soli fizjologicznej to również skuteczny sposób na nawilżenie i oczyszczenie dróg oddechowych. Zarówno sól fizjologiczna, jak i roztwory hipertoniczne pomagają usuwać zalegającą wydzielinę, łagodzą objawy kaszlu i kataru, a także przynoszą ulgę w przypadku alergii, kataru siennego i innych schorzeń cywilizacyjnych związanych z jakością powietrza [30].
Inhalacja to także doskonała forma terapii wspomagającej w okresie zwiększonej zachorowalności oraz w trakcie rekonwalescencji po infekcjach wirusowych, takich jak COVID-19. Dzięki swojej prostocie i wysokiej skuteczności może być z powodzeniem stosowana w warunkach domowych – zarówno u dzieci, dorosłych, jak i seniorów [31].

Jak wybrać inhalator?
Inwestycja w wysokiej jakości inhalatory wspiera skuteczną terapię dróg oddechowych, zapewniając komfortowe i wydajne użytkowanie.
Urządzenie medyczne od sprawdzonych marek
Wybór inhalatora od renomowanego producenta to klucz do bezpiecznego i skutecznego leczenia. Urządzenia medyczne pochodzące od sprawdzonych marek oferują nie tylko wysoką jakość wykonania, lecz przede wszystkim gwarantują zgodność z obowiązującymi normami, w tym z normą PN-EN ISO 27427, która określa wymagania dla nebulizatorów wykorzystywanych w terapii wziewnej [32].
Kupując sprzęt z pewnego źródła, masz pewność, że produkt został dokładnie przetestowany, posiada niezbędne certyfikaty oraz jest objęty gwarancją i profesjonalnym wsparciem posprzedażowym.
Wybierz marki inhalatorów dostępne w aptekach
Inhalator to urządzenie medyczne, dlatego jego zakup powinien odbywać się wyłącznie w zaufanych punktach sprzedaży, takich jak apteki lub autoryzowane sklepy medyczne. To właśnie te miejsca stanowią pierwsze sito kontroli jakości, oferując sprawdzone marki inhalatorów, które spełniają restrykcyjne normy bezpieczeństwa, skuteczności i higieny stosowania.
Kupując inhalator z wiarygodnego źródła, unikasz ryzyka zakupu produktu niespełniającego standardów i masz pewność, że w razie potrzeby możesz skorzystać z fachowego doradztwa farmaceuty lub konsultanta medycznego.

Inhalatory produkowane w Europie
Wybierając inhalator wyprodukowany w Europie, masz większą pewność co do jego pochodzenia, jakości wykonania oraz zgodności z rygorystycznymi normami unijnymi. Dodatkową zaletą jest łatwiejszy dostęp do serwisu i części zamiennych, co przekłada się na dłuższą żywotność urządzenia i wygodę użytkowania. To rozsądny wybór, jeśli zależy Ci na niezawodnym, bezpiecznym i trwałym sprzęcie medycznym.
Sprawdzone, wiarygodne parametry inhalatorów
Wybierając inhalator, warto zwrócić uwagę nie tylko na wygląd czy cenę, ale przede wszystkim na wiarygodność deklarowanych parametrów. Zgodnie z zaleceniami Europejskiego Towarzystwa Chorób Płuc (ERS), dane dotyczące MMAD, FPF oraz prędkości nebulizacji powinny być jednoznacznie podane w charakterystyce urządzenia potwierdzone niezależnymi badaniami. Brak takich informacji może oznaczać, że urządzenie nie spełnia aktualnych standardów jakości i nie gwarantuje efektywnej terapii wziewnej.
Stabilność parametrów inhalacji, niezależnie od zmiany normy ISO
Weryfikacja i wiarygodność parametrów inhalatorów regulowana jest m.in. przez normy ISO. Obecnie urządzenia do aerozoloterapii dostępne na rynku Unii Europejskiej muszą spełniać wymagania zaktualizowanej normy ISO 27427, która zastąpiła wcześniejszą ISO 13544-1. Nowy standard wprowadza bardziej rygorystyczne procedury testowania oraz dokładniejszą weryfikację parametrów mgiełki, co pozwala na jeszcze lepszą ocenę jakości działania urządzeń do nebulizacji.
Inhalatory pneumatyczno-tłokowe wysokiej jakości, które wcześniej uzyskały wysokie parametry w testach zgodnych z normą ISO 13544-1, zwykle osiągają porównywalne wyniki również w badaniach prowadzonych według nowej normy ISO 27427. Świadczy to o stabilnych i skutecznych parametrach wytwarzanej mgiełki, co stanowi podstawę efektywnej terapii oraz ułatwia ocenę jakości urządzenia.
Testy in vitro inhalatorów
Badania mgiełki do nebulizacji w testach in vitro, symulujących układ oddechowy człowieka, potwierdzają wiarygodność deklarowanych parametrów oraz spełnienie norm jakości i bezpieczeństwa przez najlepszych producentów sprzętu. Testy te dokładnie weryfikują kluczowe parametry, takie jak MMAD, FPF czy prędkość nebulizacji.
Dodatkowym atutem jest przeprowadzanie testów przez niezależne, renomowane jednostki badawcze, takie jak TÜV Rheinland – jedną z największych organizacji zajmujących się testowaniem, inspekcją i certyfikacją na świecie – we współpracy z naukowymi ośrodkami referencyjnymi, np. Uniwersytetem w Parmie, uznanym autorytetem w dziedzinie badań nad aerozoloterapią. Wiarygodność ich testów to dowód na bezpieczeństwo oraz skuteczność działania urządzenia w codziennej terapii.
Jakość i wygoda gwarancji
Przy wyborze inhalatora warto zwrócić uwagę na oferowaną długość gwarancji i jej rodzaj. Dodatkowe wydłużenie gwarancji ponad obowiązkowe 2 lata zwiększa komfort użytkowania oraz świadczy o wyższej jakości urządzenia. Nowoczesne inhalatory są dostępne nawet z dożywotnią gwarancją, dzięki czemu masz pewność, że inwestujesz w sprzęt na lata.
Wyróżniającą się formą gwarancji na rynku jest formuła „od drzwi do drzwi”, pozwalająca załatwić serwis urządzenia w komfortowy sposób, bez wychodzenia z domu – kurier sam odbiera urządzenie, które po wizycie w serwisie wraca prosto pod Twoje drzwi.

Skuteczność działania inhalatorów
Na skuteczność terapii inhalacyjnej wpływa nie tylko lek, ale również jakość i funkcjonalność samego urządzenia. Wydajność kompresora, możliwość regulacji prędkości, jakość dołączonych akcesoriów oraz bezpieczeństwo użytych materiałów – wszystko to decyduje o efektywności leczenia i komforcie użytkowania.
Wydajny kompresor inhalatora
Wydajność kompresora inhalatora ma kluczowe znaczenie dla skuteczności i komfortu terapii inhalacyjnej. Inhalatory wyposażone w kompresor pracujący w trybie ciągłym umożliwiają prowadzenie zabiegu bez konieczności robienia przerw, co jest szczególnie istotne w przypadku pacjentów z chorobami przewlekłymi oraz w domach, gdzie z urządzenia korzysta więcej niż jedna osoba.
Wybierając inhalator, warto zwrócić uwagę, czy producent podaje informacje o żywotności sprężarki oraz jej deklarowanej wytrzymałości, wyrażonej np. liczbą godzin pracy. Te dane pozwalają ocenić rzeczywistą trwałość sprzętu i dopasować go do intensywności użytkowania. Wysokiej jakości kompresor to gwarancja nieprzerwanej terapii, skutecznego podawania leku i większej niezawodności urządzenia w dłuższej perspektywie.

Zmiana prędkości inhalacji
Regulacja prędkości nebulizacji to funkcja, która znacząco wpływa na komfort i efektywność nebulizacji – szczególnie w przypadku dzieci oraz pacjentów wymagających krótszych sesji inhalacyjnych. Nowoczesne inhalatory wyposażone w przełączniki tempa nebulizacji umożliwiają przyspieszenie zabiegu bez istotnej utraty jakości aerozolu, co przekłada się na oszczędność czasu i większą elastyczność leczenia.
Zmienna prędkość inhalacji pozwala dostosować tempo terapii do indywidualnych potrzeb – bez konieczności zakupu dodatkowego urządzenia. To praktyczne rozwiązanie sprawdza się zarówno w profilaktyce infekcji, jak i w leczeniu chorób przewlekłych, umożliwiając prowadzenie skutecznej terapii w warunkach domowych.

Dopasowanie i dostępność akcesoriów do nebulizacji dla dzieci i dorosłych
Wybierając sprzęt do inhalacji, istotne są akcesoria – dostępność maseczek w kilku rozmiarach, ustnika, długość i szczelność przewodu powietrznego oraz łatwa dostępność części zamiennych.
Zaleca się wybór masek bez otworów bocznych, z dodatkowym zabezpieczeniem w formie zaworu zsynchronizowanego z fazami wdechu i wydechu. Ważnym aspektem jest również wzmocnienie krawędzi maski oraz jej wyprofilowanie. Dopasowanie do twarzy pacjenta precyzyjnie kieruje mgiełkę leku, zwiększając wydajność i bezpieczeństwo terapii.
Łatwa dostępność akcesoriów w sprzedaży pozwala na uzupełnienie zestawu do inhalacji, utrzymanie higieny i dłuższe wykorzystywanie możliwości sprężarki.

Zaufane pochodzenie materiałów użytych do produkcji inhalatora
Bezpieczeństwo terapii inhalacyjnej zaczyna się od jakości użytych materiałów. Inhalatory wykonane z tworzyw biokompatybilnych, wolnych od BPA i ftalanów, są bezpieczne w codziennym użytkowaniu – również dla dzieci, osób z alergiami i pacjentów przewlekle chorych.
Sprawdzone pochodzenie komponentów oraz brak toksycznych dodatków to gwarancja, że urządzenie nie wpływa negatywnie na zdrowie ani nie wywołuje reakcji uczuleniowych. Wybierając inhalator, warto zwrócić uwagę, czy producent jasno deklaruje zgodność z normami dotyczącymi bezpieczeństwa materiałów medycznych, takimi jak PN-EN ISO 10993 (dotycząca biokompatybilności materiałów) oraz PN-EN ISO 27427 (określająca wymagania dla nebulizatorów pneumatycznych).
Tylko urządzenia spełniające te standardy zapewniają najwyższy poziom bezpieczeństwa — zarówno pod względem fizycznym, jak i chemicznym — oraz skuteczność terapii wziewnej.

Możliwość dezynfekcji i higienizacji
Akcesoria używane podczas inhalacji powinny być każdorazowo dokładnie higienizowane – samo przepłukanie wodą nie wystarcza, ponieważ bakterie najskuteczniej niwelowane są poprzez wysoką temperaturę.
Wykorzystanie tworzyw wysokiej jakości umożliwia skuteczną dezynfekcję i odkażanie akcesoriów bez wpływu na ich kształt czy szczelność. Dodatkową zaletą jest możliwość wyboru różnych metod higienizacji, np. sterylizatora parowego do butelek lub gotowania w wodzie.

Wysokiej jakości filtr powietrza inhalatora
Filtr powietrza to kluczowy element każdego inhalatora, chroniący zarówno użytkownika, jak i urządzenie przed zanieczyszczeniami. Niskiej jakości filtry watowe lub gąbkowe nie zatrzymują skutecznie drobinek kurzu, pyłków ani mikrocząsteczek, co obniża jakość terapii i zwiększa ryzyko podrażnień dróg oddechowych.
Warto stosować wysokowydajne filtry o odpowiedniej gęstości, które skutecznie oczyszczają powietrze zasysane przez kompresor. Regularna wymiana filtra, zgodnie z zaleceniami producenta, pozwala na bezpieczną i higieniczną inhalację, co jest szczególnie ważne w przypadku dzieci, alergików i pacjentów z chorobami przewlekłymi.

Który inhalator wybrać?
Wybór odpowiedniego inhalatora to klucz do skutecznej terapii wziewnej w warunkach domowych. Aby urządzenie było bezpieczne i efektywne, warto zwrócić uwagę na jego parametry techniczne, jakość wykonania oraz zgodność z obowiązującymi normami. Świadoma decyzja zakupowa to inwestycja nie tylko w zdrowie, ale także w komfort codziennego leczenia całej rodziny.
Inhalatory, które łączą nowoczesne technologie, wysoką skuteczność leczenia i wygodę użytkowania, zapewniając wydajną terapię dla całej rodziny, to najlepszy wybór. Ich uniwersalne zastosowanie, cicha praca i łatwa obsługa czynią je jednym z najczęściej polecanych rozwiązań w domowej terapii wziewnej.
ŹRÓDŁA
- Polskie Towarzystwo Chorób Płuc (PTCHP). POChP – poważna, ale lekceważona choroba płuc [Internet]. 2025 [cyt. 2025 lip 29]. Dostępny w: https://ptchp.org/aktualnosci-post/pochp-powazna-ale-lekcewazona-choroba-pluc/
- Termedia. Nawet cztery miliony osób mogą chorować na astmę [Internet]. 2025 [cyt. 2025 lip 29]. Dostępny w: https://www.termedia.pl/akademia-zapalenia-typu-drugiego/Nawet-cztery-miliony-osob-moga-chorowac-na-astme,56003.html
- Narodowy Fundusz Zdrowia. Raport: NFZ o zdrowiu. Astma [Internet]. 2025 [cyt. 2025 wrz 7]. Dostępny w: https://ezdrowie.gov.pl/portal/home/badania-i-dane/zdrowe-dane/raporty/nfz-o-zdrowiu-astma
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. 2023 report.
- Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2023.
- Jusiak J, Strzyżewska M, Husejko J, Kędziora-Kornatowska K. Zastosowanie nebulizacji u osób starszych. Geriatria. 2024;18:83–93.
- Standardy rozpoznawania i leczenia astmy Polskiego Towarzystwa Alergologicznego, Polskiego Towarzystwa Chorób Płuc i Polskiego Towarzystwa Medycyny Rodzinnej (STAN4T). Alergol Pol. 2025;3:STAN4T.
- Polskie Towarzystwo Chorób Płuc (PTCHP). Zalecenia PTCHP dotyczące leczenia POChP u dorosłych. 2022.
- Grabicki M, Batura-Gabryel H. Use of aerosol therapy in pulmonary diseases. Przew Lek/Guide GPs. 2008:89–95.
- Fink JB, Stapleton KW. Nebulizers. J Aerosol Med Pulm Drug Deliv. 2024;37(3):140–156.
- Longest W, Spence B, Hindle M. Devices for improved delivery of nebulized pharmaceutical aerosols to the lungs. J Aerosol Med Pulm Drug Deliv. 2019;32(5):317–339. doi:10.1089/jamp.2018.1508.
- Emeryk A, Pirożyński M. Nebulizacja: czym, jak, dla kogo, kiedy? Polski konsensus nebulizacyjny [Internet]. 2013 [cyt. 2025 wrz 7]. Dostępny w: https://www.mp.pl/pulmonologia/artykuly-wytyczne/inne/88041,nebulizacja-czymjak-dla-kogo-kiedy-polski-konsensus-nebulizacyjny
- Polskie Towarzystwo Chorób Płuc, Polskie Towarzystwo Pneumonologii Dziecięcej, Polskie Towarzystwo Pediatryczne. Zalecenia dotyczące leczenia astmy i chorób obturacyjnych dróg oddechowych u dzieci i dorosłych. 2022.
- Polskie Towarzystwo Pneumonologii Dziecięcej (PTPD). Standardy postępowania w nebulizacji u dzieci z chorobami dolnych dróg oddechowych. 2021.
- Sybilski A. Decalogue of nebulisation. Pediatr Med Rodz. 2019;15:116–119.
- ScienceDirect. Mass median aerodynamic diameter – an overview [Internet]. 2025 [cyt. 2025 lip 29]. Dostępny w: https://www.sciencedirect.com/
- Karolewicz B, Pluta J, Haznar D. Nebulizacja jako metoda podawania leków. Ter Leki. 2009;65(4):291–304.
- Pirożyński M. Podstawy terapii inhalacyjnej – część 1. Alergia. 2022;4:4–16.
- International Organization for Standardization (ISO). ISO 13544-1:2011 – Inhalational therapy – Nebulizers for use with drugs – Part 1: Determination of performance characteristics. Geneva: ISO; 2011.
- Polski Komitet Normalizacyjny (PKN). PN-EN ISO 27427:2023 – Układy nebulizujące i ich elementy. Warszawa: PKN; 2023.
- International Organization for Standardization (ISO). ISO 27427:2023 – Respiratory therapy equipment – Nebulizing systems and components. Geneva: ISO; 2023.
- Kozikowska K, Sybilski AJ. Nebulizacja u pacjentów z chorobami układu oddechowego w okresie infekcyjnym. Alergoprofil. 2023;19(2):8–12. doi:10.24292/01.AP.192310823.
- Ari A. Practical strategies for a safe and effective delivery of aerosolized medications to patients with COVID-19. Respir Med. 2020;167:105987. doi:10.1016/j.rmed.2020.105987.
- O’Riordan TG. Formulations and nebulizer performance. Respir Care. 2002;47(11):1305–1313.
- Dobrowolska K, Emeryk A, Janeczek K, Krzosa R, Pirożyński M, Sosnowski TR. Influence of physicochemical properties of budesonide micro-suspensions on their expected lung delivery using a vibrating mesh nebulizer. Pharmaceutics. 2023;15(3):752. doi:10.3390/pharmaceutics15030752.
- MedlinePlus. How to use a nebulizer [Internet]. 2024 lut 3 [cyt. 2025 wrz 17]. Dostępny w: https://medlineplus.gov/ency/patientinstructions/000006.htm
- Aerozoloterapia.pl [Internet]. Dostępny w: https://aerozoloterapia.pl/
- Fink JB, et al. Nebulizer performance and drug formulation considerations. Respir Care. 2017;62(6):698–711.
- Yan R, Zou C, Yang X, Zhuang W, Huang Y, Zheng X, et al. Nebulized inhalation drug delivery: clinical applications and advancements in research. J Mater Chem B. 2025;13:821–843. doi:10.1039/D4TB01938E.
- Huijghebaert S, et al. Essentials in saline pharmacology for nasal or respiratory application. Frontiers/PMC. 2021.
- Huijghebaert S, et al. Saline nasal irrigation and nebulization in COVID-19: narrative review [Internet]. Front Public Health. 2023 [cyt. 2025 wrz 17]. Dostępny w: https://www.frontiersin.org/journals/public-health/articles/10.3389/fpubh.2023.1161881/full
- Polski Komitet Normalizacyjny (PKN). PN-EN ISO 27427:2024-01 – Urządzenia do znieczulania i oddychania – Układy nebulizujące i ich elementy. Warszawa: PKN; 2024.
- Najlah M. The effects of suspension particle size on the performance of air-jet, ultrasonic and vibrating-mesh nebulisers. Int J Pharm. 2014;461:234–241. doi:10.1016/j.ijpharm.2013.11.022.
- Pritchard JN. Mesh nebulizers have become the first choice for new nebulized pharmaceutical drug developments. Ther Deliv. 2018;9(2):121–136. doi:10.4155/tde-2017-0102.
- Daar E, King L, Nisbet A, Thorpe R, Bradley DA. Viscosity changes in hyaluronic acid: irradiation and rheological studies. Appl Radiat Isot. 2010;68(4-5):746–750. doi:10.1016/j.apradiso.2009.10.022.
OPIEKA MERYTORYCZNA NAD SERWISEM
"Prawdziwe zdrowie
zaczyna się
od wiedzy"
dr n. med. i n. o zdr. Beata Plewka
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska
Komisja Opieki Farmaceutycznej i Promocji Zawodu Wielkopolska Okręgowa Izba Aptekarska

Aspirator na katar i katarek u maluszka
Katar jest najczęstszym objawem infekcji u dziecka – blisko 98% i nie można go lekceważyć!
Gorączka a infekcja organizmu
Gorączka a infekcja organizmu. Czy podwyższona temperatura to zły sygnał? Dlaczego podwyższona temperatura jest zjawiskiem pożądanym w walce z infekcją?